Ulcerös kolit behandling algoritmer baserade på lokala erfarenheter/Revista Médica Clínica Las Condes
INLEDNING
Ulcerös kolit (UC) är en del av Inflammatorisk Tarmsjukdom (IBD) och kännetecknas av kronisk inflammation av okänd etiologi, förmodligen på grund av samspelet mellan miljö och genetiska factors1. Det ligger uteslutande i tjocktarmen, vilket kontinuerligt äventyrar slemhinnan i ändtarmen och variabla förlängningar av tjocktarmen. Det är en kronisk sjukdom som utvecklas med utbrott (anfall) och perioder av eftergift. Beslag kännetecknas av utseende av rektal blödning, ökad frekvens och minskad konsistens av tarmrörelser. Det kan också presentera med kompromiss av det allmänna tillståndet, brådskande och fekal inkontinens, buksmärta, viktminskning (i allvarliga fall) och extraintestinala manifestationer (artikulära, oftalmologiska, dermatologiska, hepatobiliära och vaskulära bland andra).
traditionellt UC-behandling fokuserad på att uppnå remission av symtom, men det är för närvarande visat att detta mål är otillräckligt för att minska sjukhusvistelse och kolektomi om det inte åtföljs av slemhinneläkning.2,3 dessutom drar en nyligen publicerad studie slutsatsen att överenskommelsen mellan endoskopisk aktivitet och histologisk aktivitet endast når 60% och att histologisk normalisering är förknippad med lägre sjukdomsutbrott.4 Med tanke på ovanstående är det viktigt att notera att målet med UC-behandling bör fokusera på endoskopisk och helst histologisk remission. Detta tillvägagångssätt kräver en fin och systematisk uppföljning av kliniska, endoskopiska och biologiska markörer hos patienter.
för att standardisera hanteringen av patienter som behandlas i ett tvärvetenskapligt program för patienter med IBD har behandlingsalgoritmer utformats med tanke på de terapeutiska målen, de olika alternativen och de föreslagna tidsfristerna för att utvärdera svaret på de olika strategierna. Var och en av dem bör diskuteras tillsammans med patienten, förklara riskerna och fördelarna med dem och komma överens om en uppföljningsplan som underlättar vidhäftning och det tidiga tillvägagångssättet för bristen på svar på behandlingen eller dess komplikationer.
i den inledande utvärderingen och även under sjukdomsförloppet bör du överväga involvering av ett tvärvetenskapligt team inklusive gastroenterologer, coloproct brasililogos, sjuksköterskor, radiologer, anatomopat brasililogos och andra specialiteter, inklusive psykologer, dietister och nutritionister, sjukgymnaster, reumatologer, hudläkare, infektologer, förlossningsläkare, bland andra. Detta gör det möjligt för patienten att få en omfattande hantering av deras patologi.
i algoritmerna som presenteras nedan bör följande punkter beaktas:
-
adekvat diagnostisk bekräftelse. Fastställa vid tidpunkten för diagnosen omfattningen och svårighetsgraden av sjukdomen. Detta innebär att utföra koloskopi med biopsier och utesluta differentiella diagnoser såsom infektiös eller ischemisk kolit. I vårt team använder vi Mayo clinic index vid diagnos och i var och en av de efterföljande samråden5.
-
identifiera dåliga prognosfaktorer som: Hypoalbuminemi, förhöjt C-reaktivt protein (CRP), anemi, endoskopisk svårighetsgrad (närvaro av djupa sår), tillsatt superinfektion, tidig ålder av presentation (6, vilket gör det möjligt att anpassa de terapeutiska strategierna, vilket minskar komplikationerna av sjukdomen.
-
När en behandlingsstrategi har inletts. Överväg tidslinjer för att utvärdera effekten och göra justeringar eller förändringar i behandlingen om terapeutiska mål inte har uppnåtts (Figur 1). Adekvat UC-övervakning innebär att man bestämmer sjukdomsaktiviteten genom fekal kalprotektin (CF), endoskopiska studier, biopsi och/eller bilder enligt platsen och svårighetsgraden som ursprungligen fastställdes.
 Figur 1.
Figur 1.utvärdering av behandling i förhållande till mål vid inflammatorisk tarmsjukdom
(*) inflammatorisk aktivitet bör objektiveras med fekal kalprotektin, koloskopi med ileoskopi, biopsier och så småningom avbildning (helst MR) och/eller kapselendoskopi.
Mr: magnetisk resonansavbildning.
(0,24 MB).behandlingsalgoritm ulcerös proktit (Figur 2)
hos patienter med ulcerös proktit rekommenderas som förstahandsval användning av 5-aminosalicylater (5-ASA) ämnen. Om patienten svarar kliniskt (10-14 dagar) och det är en sjukdomsdebut, föreslås det att behandlingen med suppositorier bibehålls i minst 12 månader. Efter 8 veckors behandling kan dosen minskas baserat på svaret på natten med hälften eller 3 gånger per vecka. Om patienten har haft mer än en flare-up, föreslås det att upprätthålla lokal terapi på obestämd tid. Uppföljningen ska vara klinisk och med CF-mätning var 4: e månad.
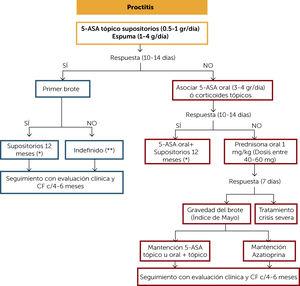 Figur 2.
Figur 2.behandlingsalgoritm för ulcerös proktit
( * ) startdos efter 8 veckor kan minskas baserat på kliniskt svar och CF (aug/g) på natten med hälften eller 3 gånger per vecka. Överväg att avbryta behandlingen om det finns klinisk, CF, koloskopi och histologiskt svar efter det första behandlingsåret. Om behandlingen avbryts om det finns klinisk, CF, koloskopi och histologiskt svar. Om du misslyckas krävs det klinisk övervakning och CF var 4: e månad i minst ett år. Sedan minst 2 gånger om året.
( * * ) överväg att avbryta behandlingen om det finns klinisk, CF, koloskopi och histologiskt svar. Om du misslyckas krävs det klinisk övervakning och CF var 4: e månad i minst ett år. Sedan minst 2 gånger om året.
5-ASA: 5-amonisalicylater; CF: fekalt kalprotektin.
(0,55 MB).om patienten inte svarar på initial behandling kan orala 5-ASA eller topikala kortikosteroider associeras och kliniskt omprövas efter 10-14 dagar. Om det finns ett svar, behåll den tillhörande behandlingen i minst 12 månader. Om det inte finns något svar föreslås det att man initierar orala kortikosteroider i doser på 1 mg/kg och utvärderar kliniskt vid veckan. Om det finns ett svar och utbrottet var milt till måttligt kan det bibehållas med topisk 5-ASA eller associerad Terapi och kortikosteroiderna avlägsnas gradvis. Ett föreslaget uttagsmönster presenteras i Tabell 1. Om utbrottet var måttligt eller svårt föreslås det att behandlingen med tiopuriner (PT) (azatioprin eller 6-merkaptopurin) fortsätter. Klinisk och CF-övervakning bör utföras var 4: e månad. Om patienten inte svarar på kortikosteroidinduktion ska den behandlas som en allvarlig kris (”Allvarlig krisbehandlingsalgoritm”).
Tabell 1.behandlingsschema för CU med kortioider
dosering av prednison per dag mönster för dosminskning 60 mg/dag 1 vecka i TCG 50mg per dag 2 Cu vecka 40mg per dag 3 cu vecka 35 mg per dag 4 cu vecka 30 mg per dag 5 cu vecka 25 mg per dag 6° vecka 20 mg / dag 7° vecka 17.5 mg per dag 8° vecka 15 mg per dag 9° vecka 12,5 mg per dag 10° vecka 10 mg per dag 11° vecka 7.5 mg per dag 12° vecka 5 mg per dag 13° vecka 2.5mg per dag 14 kg i veckan behandlingsalgoritm kolit vänster (Figur 3)
hos patienter med ulcerös kolit lämnade den rekommenderade behandlingen är oral 5-ASA eller associerad med lokal terapi, särskilt hos de patienter med förekomst av symtom rektal. Om det finns ett kliniskt svar vid 1-2 veckor, föreslås det att upprätthålla samma induktionsterapi och klinisk uppföljning och med CF var 4: e månad. Om det inte svarar, bör behandling med orala kortikosteroider 1 mg/kg eller budesonid MMX initieras och kliniskt svar utvärderas efter 7 dagar. Det senare läkemedlet kan vara ett alternativ, i icke-allvarliga tillstånd, med fördelen att ha färre biverkningar än prednison. Om det finns ett svar och motsvarar ett första utbrott indikeras progressiv utsättning av kortikosteroider (Tabell 1) och underhållsbehandling med oral 5-ASA eller tillhörande terapi. Om det inte motsvarar ett första utbrott presenteras två scenarier: i händelse av att det tidigare utbrottet var mindre än 12 månader sedan, bör underhållsbehandling med PT övervägas. Om det tidigare utbrottet var mer än 12 månader sedan kunde 5-ASA betraktas som underhållsbehandling.
 Figur 3.
Figur 3.vänster kolitbehandlingsalgoritm
( * ) klinisk och CF-övervakning var 4: e månad i minst ett år. Sedan minst 2 gånger om året.
(**) Budesonide MMX kan övervägas, vilket kan vara ett alternativ vid icke-svåra förhållanden, med fördelen att ha färre biverkningar än prednison.
( * * * ) i händelse av att det tidigare utbrottet var mindre än 12 månader sedan, var på adekvat 5-ASA-behandling, det fanns ingen avbrytande av behandling eller infektion, överväga användningen av TP (eller om vedolizumab är tillgängligt). Om det tidigare utbrottet var mer än 12 månader sedan kunde 5-ASA betraktas som underhållsbehandling.
( * * * * ) ska övervakas med blodtal och levertest var 3: e månad.
( * * * * * ) att patienten i behov av sjukhusvistelse och intravenösa kortikosteroider, överväga i deras underhåll användningen av PT som monoterapi, användning av anti-TNF eller kombinationen av båda. Om tillgängligt vedolizumad. Utvärdera risk / nytta / kostnad och tillgång till terapi.
5-ASA: 5-amonisalicylater; CF: fekal kalprotektin; TP: tiopuriner.
(0,5 MB).om patienten inte svarar på kortikosteroidinduktion ska den behandlas som en allvarlig kris (”Allvarlig krisbehandlingsalgoritm”).
behandlingsalgoritm icke-allvarlig omfattande kolit (1) (Figur 4)
Remission induktionsterapi för icke-allvarlig omfattande kolit kan initieras med oral 5-ASA vid doser på 3-4, 5 gr / dag och kliniskt svar utvärderas vid 7-14 dagar. Om svaret är gynnsamt, lämna underhållsbehandling i samma dos och utvärdera kliniskt svar vid 3-4 månader med Mayo clinical subscript och CF. Om det fanns ett kliniskt svar fortsätta hantering baserad på ”algoritm för behandling omfattande icke-allvarlig kolit 2″” Om det inte finns något gynnsamt kliniskt svar vid 4 månader med oral 5-ASA vid adekvata doser, bör koloskopi med biopsier utföras för att bedöma svårighetsgraden av inflammatorisk aktivitet.
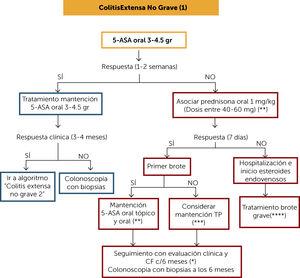 Figur 4.
Figur 4.behandlingsalgoritm icke-allvarlig omfattande kolit (1)
( * ) budesonid MMX kan övervägas, vilket kan vara ett alternativ vid icke-svåra förhållanden, med fördelen att ha färre biverkningar än prednison.
( * * ) klinisk och CF-övervakning var 4: e månad i minst ett år. Sedan minst 2 gånger om året.
( * * * ) i händelse av att det tidigare utbrottet var mindre än 12 månader sedan, var på adekvat 5-ASA-behandling, det fanns ingen avbrytande av behandling eller infektion, överväga användningen av TP (eller om vedolizumab är tillgängligt). Om det tidigare utbrottet var mer än 12 månader sedan kunde 5-ASA betraktas som underhållsbehandling.
(****) de patienter som behöver sjukhusvistelse och intravenösa kortikosteroider bör i sitt underhåll överväga användning av PT som monoterapi, användning av anti-TNF eller kombinationen av båda. om vedolizumab är tillgängligt. Utvärdera risk / nytta / kostnad och tillgång till terapi.
5-ASA: 5-amonisalicylater; CF: fekal kalprotektin; TP: tiopuriner.
(0,52 MB).om patienten inte svarar på oral 5-ASA-induktionsterapi, bör orala kortikosteroider (1 mg / kg) associeras och kliniskt svar utvärderas efter 7 dagar. Budesonide MMX, som redan nämnts, kan vara ett alternativ i milda fall eftersom det har färre biverkningar. Om det inte finns något svar föreslås systemiska kortikosteroider. Om det finns ett svar och motsvarar ett första utbrott indikeras progressiv utsättning av kortikosteroider (Tabell 1) och underhållsbehandling med oral 5-ASA eller tillhörande terapi. Om det inte motsvarar ett första utbrott presenteras två scenarier: om det tidigare utbrottet var mindre än 12 månader sedan, bör underhållsbehandling med PT övervägas. Om det tidigare utbrottet var mer än 12 månader sedan kunde 5-ASA betraktas som underhållsbehandling. Alla dessa patienter bör ha en koloskopi med biopsier vid 6 månader för att utvärdera slemhinneläkning.
om han inte svarar på induktionsterapi med kortikosteroider (efter 7 dagar) föreslås det att sjukhus och initiera hantering enligt ”Allvarlig krisbehandlingsalgoritm”.
behandlingsalgoritm icke-allvarlig omfattande kolit (2) (Figur 5)
eftersom huvudmålet med UC-behandling är att uppnå slemhinneläkning är det viktigt att överväga att klinisk utvärdering kan vara otillräcklig för optimal hantering av dessa patienter. Av denna anledning bör patienter som svarar kliniskt på oral 5-ASA också följas med CF var 4: e månad. 7,8
om CF är > 200 kg/g och patienten kvarstår med vissa symtom, bör behandlingen justeras; om patienten var på 5-ASA-behandling kan dosen ökas till 45 gr / dag och topisk 5-ASA kan övervägas. Denna modifiering av behandlingen bör utvärderas inom två veckor. Om det finns ett svar, Behåll behandlingen och uppföljningen som beskrivs ovan. Om det inte finns något svar, utför koloskopi och överväga skalning till PT och/eller anti-TNF.
om patienten hade PT, bör dosen justeras genom mätning av metaboliter och man bör överväga att tillsätta 5-ASA vid maximal dos. Denna justering bör utvärderas efter 4 veckor; om det finns ett svar, Behåll Terapi och uppföljning, om det inte finns något svar, utför koloskopi och enligt resultaten överväga att eskalera till anti-TNF.
om patienten redan var på anti-TNF-behandling och har ett utbrott, bör koloskopi utföras (utesluter cytomegalovirus superinfektion ) och anti-TNF och antikroppsnivåer uppmätta och doser justerade enligt resultat eller så småningom ändra anti-TNF.
hos de patienter som uppnådde klinisk remission med 5-ASA och vars CF är över 200 kg/g, föreslås det att utesluta andra faktorer som: efterlevnad av behandling, adekvata doser, användning av icke-steroida antiinflammatoriska läkemedel, tillsatta infektioner och upprepa en ny CF på en månad. Om det kvarstår förhöjt överväga att utföra koloskopi, även om patienten är asymptomatisk.
medan nuvarande ledningsriktlinjer är mindre stränga när det gäller biomarkörsuppföljning och terapioptimering, baserat på nuvarande bevis och den nya behandlingsmetoden ??behandla målet?? (behandling enligt mål) man bör agera proaktivt och förutse fakta, vilket skulle göra det möjligt att uppnå målet om slemhinneläkning och upprätthålla det över tiden. Detta skulle bestämma en bättre långsiktig prognos för sjukdomen.9
allvarlig KRISBEHANDLINGSALGORITM (Figur 6)
hanteringen av allvarlig UC-kris bör vara hos den inlagda patienten och från första stund utvärderas av ett tvärvetenskapligt team som inkluderar gastroenterolog, koloproktolog, nutritionist och sjuksköterska. Som ett första tillvägagångssätt bör förekomsten av giftig megacolon-och Clostridium difficile-infektion (helst genom PCR i tarmrörelser) uteslutas. CMV-infektion bör också övervägas hos patienter som har fått steroider eller immunmodulatorer (IM) före anfallet. Denna studie bör ske genom immunhistokemi eller PCR i endoskopiska biopsier. Förekomsten av ett enteropatogent bakterie bör också övervägas om det finns en epidemiologisk historia som antyder det. Från tidpunkten för tillträde till sjukhuset, vid allvarlig kolit, måste den tidigare studien begäras för eventuell initiering av biologisk terapi som inkluderar: Uteslut kroniska infektioner såsom humant immunbristvirus (HIV), tuberkulos med röntgen på bröstet och helst quantiferon (eller alternativt PPD med utvärdering av en infektolog) och kronisk hepatit (total anticore för hepatit B-virus, HBV-ytantigen och hepatit C-virusantikropp). Dessutom bör patienter som inte tidigare exponerats vaccineras mot åtminstone influensa, pneumokocker och hepatit A och B. Patienter som har en allvarlig UC-kris har en hög risk för trombotiska händelser och bör därför få djup ventrombosprofylax enligt protokollet från varje centrum.10 dessutom bör en del av den initiala utvärderingen inkludera en koloskopi med biopsier för att utesluta CMV-infektion, som redan nämnts, men också för att bedöma endoskopisk och histologisk svårighetsgrad. Denna koloskopi kan utföras utan förberedelse och helst under anestesi eller med adekvat sedering.
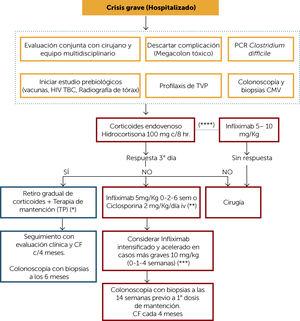 Figur 6.
Figur 6.behandlingsalgoritm allvarlig kris av ulcerös kolit
( * ) hos en patient som debuterar sin sjukdom kunde han så småningom gå till 5-LOOP underhåll, om han utgör risk för PT.
( * * ) hos patienter tidigare jungfru till PT, överväga ciklosporin. Tänk på användningen av vedolizumab som tillgänglig.
( * * * ) patienter med hypoalbuminemi, förhöjd CRP, anemi. Utvärdera det kliniska svaret efter varje dos
(****) hos patienten inmunorefractario optimerad 5-ASA-dosering, som utvecklar allvarlig kris, infliximab-dos enligt kliniskt tillstånd
HIV: humant immunbristvirus; TB: tubercuolsis; DVT: djup venös trombos; CMV: cytomegalovirus; TP: tiopur askornicos; CF: calprotectin fecal.
(0,75 MB).behandling av allvarlig kris börjar med intravenösa kortikosteroider (hydrokortison 100 mg c/8 timmar. eller solumedrol 20 mg c / 8 timmar). Svaret måste utvärderas senast den 3: e dagen. Om det finns ett svar kan det överlappa den orala vägen och sedan initiera gradvis tillbakadragande av kortikosteroider (Figur 3) plus underhållsbehandling med PT. Hos de nydiagnostiserade patienter som inte har fått tidigare behandling och som debuterar med allvarlig kris kan underhåll med oral 5-ASA övervägas om steroidsvaret var tidigt. Det är emellertid viktigt att överväga att valet av det senare alternativet kräver adekvat klinisk och CF-övervakning.
om det inte finns något svar på intravenösa kortikosteroider beror terapeutiska alternativ på patientens och anläggningens tillstånd. Kirurgi är ett bra alternativ hos dessa patienter, helst hanteras av ett erfaret team. Det medicinska alternativet kan vara initiering av infliximab (IFX) vid induktionsdoser på 5 mg/kg (0-2-6 veckor) eller intravenöst ciklosporin 2 mg/kg/dag. Valet mellan dessa alternativ beror på historien om tidigare användning av PT vid lämpliga doser (i detta fall IFX är alternativet), upplevelsen av varje centrum och möjligheten att mäta ciklosporinnivåer. Intensifierad behandling med infliximab-doser på 10 mg/kg vid 0-1-4 veckor kan övervägas hos patienter med hypoalbuminemi, förhöjd CRP eller anemi.11
hos patienter med adekvata och optimerade doser (metabolit mätning) av PT och som uppvisar en allvarlig kris, föreslås att initiera IFX som en första terapi (undanröja långvarig användning av kortikosteroider per program). Dosen av IFX bör justeras enligt tillståndet för varje patient som nämnts ovan.
FEEDBACK
algoritmerna som presenteras här representerar visionen om praktisk hantering av CU av Programteamet för inflammatorisk Tarmsjukdomsklinik Las Condes som involverar gastroenterologer, coloproctol uguiggos och sjuksköterskor som förkroppsligar begreppen behandling när det gäller målen att (behandla till mål) övervaka modern av IBD och personlig medicin som inte är avsedda att vara en klinisk guide eller ett allmänt mönster av CU.
den nuvarande hanteringen av UC innebär adekvat uppföljning som möjliggör tidig identifiering av icke-svar på behandlingar för att optimera terapier, även före det kliniska utbrottet. Denna uppföljning innebär nödvändigtvis att ha ett tvärvetenskapligt, samordnat arbete och vårdstöd som underlättar kommunikationen mellan patienten och det medicinska teamet. På detta sätt kan svarstider och beslutsfattande för att justera mediciner och ändra strategier vid rätt tidpunkt minskas, vilket förbättrar livskvaliteten och prognosen för UC-patienter.
dessa algoritmer kommer att ses över regelbundet, vilket gör modifieringar baserade på nya vetenskapliga bevis och utseendet på nya terapeutiska alternativ.
intresseförklaring
författarna förklarar att det inte finns någon intressekonflikt i den meningen att det inte finns någon betalning eller finansiering från branschen eller institutionen.