Velký Granulární Lymfocyt Leukémie jako Komplikace Revmatoidní Artritida | Reumatología Kliniky
Úvod
feltyho syndrom (FS) je vzácné systémové komplikace (méně než 1%), revmatoidní artritidy (RA), vyznačující se tím, trojice RA, přetrvávající neutropenie (3.
) a splenomegalie různé velikosti, která se může pohybovat od subklinické splenomegalie, pouze zjistitelné zobrazovací, massive1 splenomegalie. Vyskytuje se hlavně v dlouhodobých případech se závažným onemocněním kloubů a extraartikulárními projevy a má silnou souvislost s haplotypem HLA-DR4 (téměř 95% případů).2 u 30% -40% pacientů s FS dochází k expanzi velkých granulovaných lymfocytů (LGL).1 LGL představují 10%-15% cirkulujících mononukleárních buněk a jsou morfologicky identifikovány podle jejich velikosti (15–18? m), kulaté nebo členité jádro a cytoplasmu s azurofilní granula. Fenotyp těchto buněk může být cytotoxický T lymfocyt (CD8+, CD57+) nebo přírodní zabiják (NK) (CD3−, CD8−, CD56+).3. Při expanzi LGL je monoklonální a je spojena s infiltrací kostní dřeně a sleziny, které tyto buňky, se nazývá velkých granulárních lymfocytů leukémie (LGLL) a je považován za chronický low-grade lymfoproliferativní poruchy. Jeho klinická prezentace je podobná jako u FS, což zdůrazňuje zvýšenou náchylnost k bakteriálním infekcím spojeným s neutropenií, anémií a splenomegalií, jak se také nazývá „pseudo-Felty“.3,4 klinická prezentace
70letý Pracovník v důchodu z Žulového Lomu byl diagnostikován ve věku 43 let se séropozitivní RA se zapojením rukou, nohou, kolen a boků. Následně vyvinul pneumokoniózu a plicní revmatoidní uzliny (obr. 1), diagnostikována jako Caplanův syndrom. Během jeho progrese byl léčen NSAID, kortikosteroidy, solemi zlata, cyklosporinem a methotrexátem. I přes to, že pacient vyvinula strukturální poškození rukou, nohou a boků, které vyžadují umístění protézy na obou bocích na 51 a 54 let věku, resp. V posledních letech zůstalo jeho onemocnění stabilní, léčeno methotrexátem 10 mg týdně a nízkými dávkami glukokortikoidů, bez známek zánětlivé aktivity kloubů. Představoval „husí krk“ deformity ve všech prstech a revmatoidní uzliny na loktech. Před 12 měsíci náhle vyvinul horečku a bolest v pravém třísle, s následným septickým šokem, což dokazuje infekci pravého kyčle Salmonella spp. Methotrexát a glukokortikoidy byly pozastaveny a byl léčen prodlouženou antibiotickou terapií a částečnou náhradou protézy. Laboratorní testy prokázaly přetrvávající neutropenii, navzdory stažení myelotoxických léků a zlepšení sepse, dosahující 0neutrofilů / mm3. Zpětně, při kontrole počtu neutrofilů, měl nízký počet o rok dříve, mezi 1800 a 1000 / mm3. Zbytek krevního obrazu a biochemie byly normální. ESR byla 80mm/h a CRP 111mg/l. On udržoval vysokou úroveň revmatoidní faktor (6930U/ml) a anti-CCP (300U/ml) a měl také polyklonální hypergammaglobulinemia. Antinukleární protilátky a extrahovatelné jaderné antigeny byly negativní a hladiny komplementu byly v normálních hodnotách. Typizace HLA ukázala, že nesl haplotyp DRB1*0404 (DR4) a na břišní počítačové tomografii byla detekována mírná splenomegalie (13,7 cm).

Pneumokonióza a plicní revmatoidní uzliny.
nátěr z periferní krve ukázal, lymfocytóza tím, LGL (Obr. 2), které v imunofenotypu odpovídalo 42% z celkového počtu leukocytů, s aberantní fenotyp cytotoxických T lymfocytů (CD3+, CD8+, CD5+, CD7+/−, CD4−, CD56− a DR+). Biopsie kostní dřeně ukázala 20% celkové celularity dřeně odpovídající stejné klonální expanzi (potvrzeno přeskupením variabilní oblasti TCR gama). Na základě těchto zjištění diagnózy LGLL byl vyroben a léčba methotrexátem 15 mg týdně restartovat přes 3 měsíce s přetrvávající neutropenie (3.
), což vyžaduje časté podávání granulopoiesis stimulační faktory. Následně byl léčen cyklofosfamidem, vinkristinem a prednisonem ve vysokých dávkách. Po 6 měsících léčby neutropenie přetrvává.
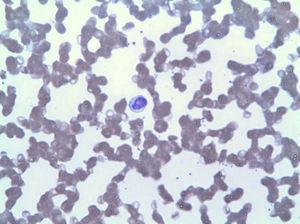
lymfocytóza způsobená LGL.
Diskuse
LGLL je chronické leukémie, vyznačující se tím rozšíření LGL monoklonální fenotyp aktivované cytotoxické T lymfocyty, nebo méně často NK buněk.5 průměrný věk diagnózy je 60 let a je často spojena s autoimunitními chorobami, zejména RA, ale také byl popsán v ulcerózní kolitidy, sjögrenův syndrom, lupus erythematodes a multiple1 skleróza. Pacienti s RA, kteří mají přidružený LGLL, mají klinickou prezentaci podobnou jako u FS. Oni jsou obvykle u pacientů s dlouhotrvající RA, závažné poškození kloubů a významné důsledky, a zvýšená frekvence extra-artikulární projevy, jako je revmatoidní uzliny, lymfadenopatie, pretibial vředy, pleuritida, pigmentace kůže, neuropatie nebo episkleritida.6 pacient měl také další vzácné komplikace RA, revmatoidní pneumokonióza nebo Caplan syndrom, vyznačující se tím, vzhled plicní uzliny s histopatologie podobné typické revmatoidní uzliny u pacientů s anamnézou expozice anorganických prachů, jako je oxid křemičitý, uhlí nebo žula.7 pokud je nám známo, tento případ je prvním popisem prezentace Caplanova syndromu a LGLL u stejného pacienta. Ve většině případů je prezentace LGLL těžká neutropenie spojená s opakujícími se bakteriálními infekcemi. Nejčastěji se jedná o mikroorganismy Staphylococcus aureus, Streptococcus spp. a gramnegativní bacily. Méně časté anémie, horečka, noční pocení a zvětšení jater a sleziny5 může také doprovázet. Až třetina pacientů s LLGG nemá v době diagnózy zjevnou klinickou aktivitu RA, ale udržuje vysoké hladiny ESR.6 až 40% pacientů s FS má LGL lymfocytózu.7 Tato skutečnost, spolu s klinické podobnosti a asociace s HLA-DR4 je silně navrhl, že FS a LGLL spojené s RA jsou výrazy téhož subjektu vyznačuje tím, proliferaci LGL.8 jiné formy zahrnují také mírnější formy, jako je reaktivní lymfocytóza a infekce k agresivnějším formám NK5 LGLL. LGLL diagnóza je založena na zjištění, monoklonální expanzí LGL v periferní krvi a kostní dřeni s charakteristickou imunofenotypu (CD3+, CD4−, CD8 +, CD16+, CD28− a CD57+). Klonalita je potvrzena studiem genu reTCR9. Obecně má LGL chronickou a indolentní progresi s průměrným přežitím 10 let.1 ve vzácných případech, zejména pokud je expanze způsobena LGL s NK fenotypem, se tato leukémie může chovat agresivněji.5 nejběžnější indikací léčby jsou recidivující infekce a méně často anémie, symptomatická splenomegalie nebo výskyt závažných příznaků B1.
první linii léčby v LGLL jsou imunosupresivní léky sám, konkrétně metotrexátem (10 mg/týden), cyklosporin A (1-1.5 mg/kg 2 krát denně) nebo perorální cyklofosfamid (50–100mg/den). Tato léčba je účinná asi u 50% pacientů, dosažení korekce cytopenie, ale ne eradikaci leukemických buněk.1 glukokortikoidy lze použít k urychlení odpovědi a faktory stimulující granulopoézu jsou užitečné při počáteční léčbě neutropenie. V refrakterní a u pacientů s velmi agresivní prezentaci zacházení s chemoterapeutickými režimy podobné CHOP (cyklofosfamid, vinkristin, doxorubicin, prednison) a dalších programů pro lymfom byly vyzkoušeny, ale nejsou jasně prokázána jejich účinnost. Dalšími testovanými léčbami jsou analogy purinů, Alemtuzumab, bortezomib, splenektomie a alogenní transplantace kostní dřeně s variabilními výsledky.3
Závěry
Oba FS a LGLL jsou vzácné komplikace RA, které se objevují v dlouhotrvající onemocnění, s významnou strukturální poškození a extra-kloubní projevy. U pacientů s dlouhotrvající RA a neutropenie přítomnost klonální proliferace LGL v periferní krvi a/nebo kostní dřeně by měla být vyloučena, což pro diagnostiku LGLL. Léčba první linie je použití imunosupresiv, jako je nízká dávka methotrexátu, a glukokortikoidy mohou být spojeny s faktory stimulujícími granulopoézu. Jiné způsoby léčby, jako je chemoterapie nebo splenektomie, ukázaly v některých refrakterních případech variabilní výsledky.
etické zveřejnění
ochrana lidských a zvířecích subjektů. Autoři prohlašují, že pro toto vyšetřování nebyly provedeny žádné experimenty na lidech nebo zvířatech.
důvěrnost údajů. Autoři prohlašují, že při zveřejňování údajů o pacientech postupovali podle protokolů svého pracovního centra a že všichni pacienti zařazení do studie obdrželi dostatečné informace a písemně poskytli svůj informovaný souhlas k účasti na této studii.