Algorithmes de traitement de la colite ulcéreuse basés sur l’expérience locale / Revista Médica Clínica Las Condes
INTRODUCTION
La colite ulcéreuse (UC) fait partie des maladies inflammatoires de l’intestin (MICI) et se caractérise par une inflammation chronique d’étiologie inconnue, probablement causée par l’interaction de facteurs environnementaux et génétiques1. Il est situé exclusivement dans le gros intestin, compromettant en permanence la muqueuse du rectum et les extensions variables du côlon. C’est une maladie chronique qui évolue avec des épidémies (convulsions) et des périodes de rémission. Les crises sont caractérisées par l’apparition de saignements rectaux, une fréquence accrue et une diminution de la consistance des selles. Il peut également présenter un compromis de l’état général, de l’urgence et de l’incontinence fécale, des douleurs abdominales, une perte de poids (dans les cas graves) et des manifestations extra-intestinales (articulaires, ophtalmologiques, dermatologiques, hépatobiliaires et vasculaires entre autres).
Traditionnellement, le traitement UC était axé sur la rémission des symptômes, cependant, il est actuellement démontré que cet objectif est insuffisant pour réduire les taux d’hospitalisation et de colectomie s’il n’est pas accompagné d’une guérison des muqueuses.2,3 De plus, une étude récemment publiée conclut que l’accord entre l’activité endoscopique et l’activité histologique n’atteint que 60% et que la normalisation histologique est associée à des taux plus faibles d’épidémies.4 Compte tenu de ce qui précède, il est important de noter que l’objectif du traitement UC devrait se concentrer sur la rémission endoscopique et idéalement histologique. Cette approche nécessite un suivi fin et systématique des marqueurs cliniques, endoscopiques et biologiques des patients.
Afin de standardiser la prise en charge des patients traités dans un programme multidisciplinaire pour les patients atteints de MICI, des algorithmes de traitement ont été conçus, en tenant compte des objectifs thérapeutiques, des différentes alternatives et des délais suggérés pour évaluer la réponse aux différentes stratégies. Chacun d’eux doit être discuté avec le patient, en expliquant les risques et les avantages et en convenant d’un plan de suivi qui facilite l’observance et l’approche précoce de l’absence de réponse au traitement ou à ses complications.
Dans l’évaluation initiale et également au cours de la maladie, vous devez envisager l’implication d’une équipe multidisciplinaire comprenant des gastro-entérologues, des coloproctólogos, des infirmières, des radiologues, des anatomopatólogos et d’autres spécialités, y compris des psychologues, des diététistes et des nutritionnistes, des physiothérapeutes, des rhumatologues, des dermatologues, des infectiologues, des obstétriciens, entre autres. Cela permet au patient de recevoir une prise en charge complète de sa pathologie.
Dans les algorithmes présentés ci-dessous, les points suivants doivent être gardés à l’esprit:
-
Confirmation diagnostique adéquate. Établir au moment du diagnostic l’étendue et la gravité de la maladie. Cela implique d’effectuer une coloscopie avec des biopsies et d’exclure les diagnostics différentiels tels que la colite infectieuse ou ischémique. Dans notre équipe, nous utilisons l’index de la clinique Mayo au moment du diagnostic et dans chacune des consultations suivantes5.
-
Identifier les facteurs de mauvais pronostic tels que: Hypoalbuminémie, élévation de la protéine C-réactive (CRP), anémie, sévérité endoscopique (présence d’ulcères profonds), surinfection ajoutée, âge précoce de présentation (6, qui permettent de personnaliser les stratégies thérapeutiques, réduisant les complications de la maladie.
-
Une fois qu’une stratégie de traitement a été initiée. Tenir compte des délais pour évaluer l’efficacité et apporter des ajustements ou des changements au traitement si les objectifs thérapeutiques n’ont pas été atteints (figure 1). Une surveillance adéquate de l’UC implique de déterminer l’activité de la maladie, à travers la calprotectine fécale (CF), des études endoscopiques, une biopsie et / ou des images en fonction de la localisation et de la gravité de l’état initialement établi.
 Figure 1.
Figure 1.Évaluation du traitement par rapport aux objectifs de la maladie inflammatoire de l’intestin
(*)L’activité inflammatoire doit être objectivée par la calprotectine fécale, la coloscopie avec iléoscopie, les biopsies et éventuellement l’imagerie (idéalement IRM) et / ou l’endoscopie par capsule.
IRM: Imagerie par résonance magnétique.
(0,24 Mo).ALGORITHME DE TRAITEMENT DE la RECTITE ULCÉREUSE (Figure 2)
Chez les patients atteints de rectite ulcéreuse, il est recommandé en premier choix d’utiliser des sujets 5-aminosalicylés (5-ASA). Si le patient répond cliniquement (10 à 14 jours) et qu’il s’agit d’un début de maladie, il est suggéré de maintenir le traitement avec des suppositoires pendant au moins 12 mois. Après 8 semaines de traitement, la dose peut être réduite de moitié ou 3 fois par semaine en fonction de la réponse à la nuit. Si le patient a eu plus d’une poussée, il est suggéré de maintenir le traitement topique indéfiniment. Le suivi doit être clinique et avec une mesure de la FC tous les 4 mois.
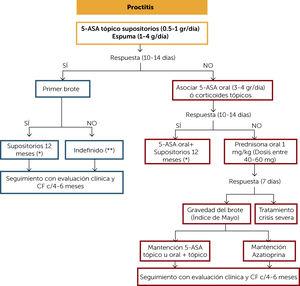 Figure 2.
Figure 2.Algorithme de traitement de la rectite ulcéreuse
(*) La dose initiale après 8 semaines peut être réduite de moitié ou 3 fois par semaine en fonction de la réponse clinique et de la FC (µg/g) la nuit. Envisager l’arrêt du traitement en cas de réponse clinique, de mucoviscidose, de coloscopie et histologique après la première année de traitement. Si le traitement est interrompu en cas de réponse clinique, de CF, de coloscopie et histologique. Si vous échouez, cela nécessite une surveillance clinique et une mucoviscidose tous les 4 mois pendant au moins un an. Puis au moins 2 fois par an.
(**) Envisager l’arrêt du traitement en cas de réponse clinique, de CF, de coloscopie et histologique. Si vous échouez, cela nécessite une surveillance clinique et une mucoviscidose tous les 4 mois pendant au moins un an. Puis au moins 2 fois par an.
5-ASA: 5-amonisalicylates; CF : calprotectine fécale.
(0,55 Mo).Si le patient ne répond pas au traitement initial, un 5-ASA oral ou des corticostéroïdes topiques peuvent être associés et réévalués cliniquement à 10-14 jours. En cas de réponse, maintenez le traitement associé pendant au moins 12 mois. S’il n’y a pas de réponse, il est suggéré d’initier des corticostéroïdes oraux à des doses de 1 mg / kg et d’évaluer cliniquement à la semaine. S’il y a réponse et que l’épidémie était légère à modérée, elle peut être maintenue avec le 5-ASA topique ou un traitement associé et les corticostéroïdes éliminés progressivement. Un schéma de retrait suggéré est présenté au tableau 1. Si l’éclosion était modérée ou sévère, il est suggéré de poursuivre le traitement par des thiopurines (PT) (Azathioprine ou 6-Mercaptopurine). La surveillance clinique et la surveillance de la mucoviscidose doivent être effectuées tous les 4 mois. Si le patient ne répond pas à l’induction de corticostéroïdes, il doit être traité comme une crise grave (« Algorithme de traitement de crise sévère »).
Tableau 1.Schéma de traitement de l’UC avec des cortioïdes
Dosage de prednisone par jour Modèle de diminution de la dose 60 mg / jour 1 ° semaine 50mg par jour 2° semaine 40mg par jour 3° semaine 35mg par jour 4° semaine 30mg par jour 5° semaine 25 mg par jour 6° semaine 20 mg/ jour 7° semaine 17,5 mg par jour 8° semaine 15 mg par jour 9° semaine 12,5 mg par jour 10° semaine 10 mg par jour 11° semaine 7,5 mg par jour 12° semaine 5 mg par jour 13° semaine 2.5 mg par jour 14° semaine ALGORITHME DE TRAITEMENT COLITE GAUCHE (Figure 3)
Chez les patients atteints de colite ulcéreuse à gauche, le traitement recommandé est le 5-ASA par voie orale ou associé à un traitement topique, en particulier chez les patients présentant des symptômes rectaux. S’il y a une réponse clinique à 1-2 semaines, il est suggéré de maintenir le même traitement d’induction et le même suivi clinique et avec la FC tous les 4 mois. En cas d’absence de réponse, un traitement par corticostéroïdes oraux à 1 mg / kg ou par Budésonide MMX doit être instauré et la réponse clinique évaluée à 7 jours. Ce dernier médicament peut être une alternative, dans des conditions non graves, avec l’avantage d’avoir moins d’effets indésirables que la prednisone. En cas de réponse et correspondant à une première flambée, un retrait progressif des corticostéroïdes est indiqué (tableau 1) et un traitement d’entretien par 5-ASA oral ou un traitement associé. S’il ne correspond pas à une première flambée, deux scénarios sont présentés: dans le cas où la flambée précédente remontait à moins de 12 mois, un traitement d’entretien par PT devrait être envisagé. Si la flambée précédente remonte à plus de 12 mois, le 5-ASA pourrait être considéré comme un traitement d’entretien.
 Figure 3.
Figure 3.Algorithme de traitement de la colite gauche
(*)Suivi clinique et de la mucoviscidose tous les 4 mois pendant au moins un an. Puis au moins 2 fois par an.
(**)Le budésonide MMX peut être envisagé, ce qui peut être une alternative dans des conditions non sévères, avec l’avantage d’avoir moins d’effets indésirables que la prednisone.
(***)Dans le cas où la flambée précédente remontait à moins de 12 mois, si le traitement par 5-AAS est adéquat, qu’il n’y a pas d’arrêt du traitement ou d’infection, envisager l’utilisation de TP (ou si le vedolizumab est disponible). Si la flambée précédente remonte à plus de 12 mois, le 5-ASA pourrait être considéré comme un traitement d’entretien.
(****)Doit être surveillé avec une numération formule sanguine et des tests hépatiques tous les 3 mois.
(*****)Ce patient nécessitant une hospitalisation et des corticostéroïdes intraveineux, envisage dans son entretien l’utilisation de PT en monothérapie, l’utilisation d’anti-TNF ou la combinaison des deux. Si disponible vedolizumad. Évaluer les risques/avantages/coûts et l’accès à la thérapie.
5-ASA : 5-amonisalicylates; CF : calprotectine fécale; TP: thiopurines.
(0,5 Mo).Si le patient ne répond pas à l’induction de corticostéroïdes, il doit être traité comme une crise grave (”Algorithme de traitement de crise sévère »).
ALGORITHME DE TRAITEMENT COLITE ÉTENDUE NON SÉVÈRE (1) (Figure 4)
Un traitement d’induction de rémission pour la colite étendue non sévère peut être initié avec du 5-ASA oral à des doses de 3-4,5 gr / jour et la réponse clinique évaluée à 7-14 jours. Si la réponse est favorable, laissez le traitement d’entretien à la même dose et évaluez la réponse clinique à 3-4 mois avec indice clinique Mayo et CF. S’il y avait une réponse clinique, continuez la prise en charge basée sur « l’algorithme de traitement de la colite extensive non sévère 2″” S’il n’y a pas de réponse clinique favorable à 4 mois avec du 5-ASA oral à des doses adéquates, une coloscopie avec biopsies doit être effectuée pour évaluer la gravité de l’activité inflammatoire.
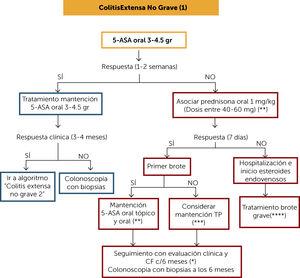 Figure 4.
Figure 4.Algorithme de traitement colite étendue non sévère (1)
(*)Le budésonide MMX peut être envisagé, qui peut être une alternative dans des conditions non sévères, avec l’avantage d’avoir moins d’effets indésirables que la prednisone.
(**) Surveillance clinique et de la mucoviscidose tous les 4 mois pendant au moins un an. Puis au moins 2 fois par an.
(***)Dans le cas où la flambée précédente remontait à moins de 12 mois, si le traitement par 5-AAS est adéquat, qu’il n’y a pas d’arrêt du traitement ou d’infection, envisager l’utilisation de TP (ou si le vedolizumab est disponible). Si la flambée précédente remonte à plus de 12 mois, le 5-ASA pourrait être considéré comme un traitement d’entretien.
(****) Les patients nécessitant une hospitalisation et des corticostéroïdes intraveineux doivent envisager dans leur entretien l’utilisation de PT en monothérapie, l’utilisation d’anti-TNF ou l’association des deux. si le vedolizumab est disponible. Évaluer les risques/avantages/coûts et l’accès à la thérapie.
5-ASA : 5-amonisalicylates; CF : calprotectine fécale; TP: thiopurines.
(0,52 Mo).Si le patient ne répond pas au traitement oral d’induction de 5-AAS, des corticostéroïdes oraux (1 mg/ kg) doivent être associés et la réponse clinique doit être évaluée à 7 jours. Budésonide MMX, comme déjà mentionné, pourrait être une alternative dans les cas bénins car il a moins d’effets secondaires. En l’absence de réponse, des corticostéroïdes systémiques sont suggérés. En cas de réponse et correspondant à une première flambée, un retrait progressif des corticostéroïdes est indiqué (tableau 1) et un traitement d’entretien par 5-ASA oral ou un traitement associé. S’il ne correspond pas à une première flambée, deux scénarios sont présentés: si la flambée précédente était il y a moins de 12 mois, un traitement d’entretien par PT doit être envisagé. Si la flambée précédente remonte à plus de 12 mois, le 5-ASA pourrait être considéré comme un traitement d’entretien. Tous ces patients doivent subir une coloscopie avec biopsies à 6 mois pour évaluer la cicatrisation des muqueuses.
S’il ne répond pas au traitement d’induction par des corticostéroïdes (à 7 jours), il est suggéré d’hospitaliser et d’initier la prise en charge selon « l’algorithme de traitement de crise sévère”.
ALGORITHME DE TRAITEMENT COLITE ÉTENDUE NON SÉVÈRE (2) (Figure 5)
Étant donné que l’objectif principal du traitement par UC est d’atteindre la cicatrisation des muqueuses, il est important de considérer que l’évaluation clinique peut être insuffisante dans la prise en charge optimale de ces patients. Pour cette raison, les patients qui répondent cliniquement au 5-AAS oral doivent également être suivis de mucoviscidose tous les 4 mois. 7,8
Si la FC est > 200µg / g et que le patient persiste avec certains symptômes, le traitement doit être ajusté; si le patient était sous traitement à 5-AAS, la dose peut être augmentée à 45 gr / jour et une 5-AAS topique peut être envisagée. Cette modification du traitement doit être évaluée dans les deux semaines. En cas de réponse, maintenez le traitement et le suivi décrits ci-dessus. S’il n’y a pas de réponse, effectuer une coloscopie et envisager une mise à l’échelle en PT et / ou anti-TNF.
Si le patient était atteint de PT, la dose doit être ajustée en mesurant les métabolites et il faut envisager d’ajouter du 5-ASA à la dose maximale. Cet ajustement doit être évalué à 4 semaines; s’il y a une réponse, maintenez le traitement et le suivi, s’il n’y a pas de réponse, effectuez une coloscopie et, selon les résultats, envisagez de passer à l’anti-TNF.
Si le patient était déjà sous traitement anti-TNF et a une épidémie, une coloscopie doit être effectuée (excluant la surinfection du cytomégalovirus) et les niveaux d’anti-TNF et d’anticorps mesurés et les doses ajustées en fonction des résultats ou éventuellement changer d’anti-TNF.
Chez les patients ayant obtenu une rémission clinique avec 5-ASA et dont la mucoviscidose est supérieure à 200µg / g, il est suggéré d’exclure d’autres facteurs tels que: l’observance du traitement, des doses adéquates, l’utilisation d’anti-inflammatoires non stéroïdiens, les infections ajoutées et la répétition d’une nouvelle mucoviscidose dans un mois. Si elle persiste élevée, envisagez d’effectuer une coloscopie, même si le patient est asymptomatique.
Alors que les directives de gestion actuelles sont moins strictes en ce qui concerne le suivi des biomarqueurs et l’optimisation de la thérapie, sur la base des preuves actuelles et de la nouvelle approche thérapeutique??traiter pour cibler?? (traitement selon les objectifs) il faut agir de manière proactive et anticiper les faits, ce qui permettrait d’atteindre l’objectif de guérison des muqueuses et de le maintenir dans le temps. Cela déterminerait un meilleur pronostic à long terme de la maladie.9
ALGORITHME DE TRAITEMENT DE CRISE SÉVÈRE (Figure 6)
La prise en charge de la crise UC sévère doit être assurée par le patient hospitalisé et, dès le premier instant, évaluée par une équipe multidisciplinaire comprenant un gastro-entérologue, un coloproctologue, un nutritionniste et une infirmière. Dans un premier temps, la présence de mégacôlon toxique et d’infection à Clostridium difficile (idéalement par PCR dans les selles) doit être exclue. L’infection à CMV doit également être envisagée chez les patients ayant reçu des stéroïdes ou des immunomodulateurs (IM) avant la crise. Cette étude doit être réalisée par immunohistochimie ou PCR dans des biopsies endoscopiques. La présence d’un germe entéropathogène doit également être envisagée s’il existe des antécédents épidémiologiques qui le suggèrent. Dès l’admission à l’hôpital, en cas de colite sévère, l’étude préalable doit être demandée pour l’initiation éventuelle d’un traitement biologique comprenant: exclure les infections chroniques telles que le virus de l’immunodéficience humaine (VIH), la tuberculose avec radiographie pulmonaire et idéalement quantiferon (ou alternativement PPD avec évaluation par un infectiologue) et l’hépatite chronique (anticore total pour le virus de l’hépatite B, antigène de surface du VHB et anticorps du virus de l’hépatite C). De plus, les patients qui n’ont pas été exposés auparavant doivent être vaccinés contre au moins la grippe, le pneumocoque et les hépatites A et B. Les patients présentant une crise UC sévère présentent un risque élevé d’événements thrombotiques et doivent donc recevoir une prophylaxie de thrombose veineuse profonde selon le protocole de chaque centre.10 De plus, une partie de l’évaluation initiale devrait inclure une coloscopie avec biopsies pour exclure l’infection à CMV, comme déjà mentionné, mais aussi pour évaluer la gravité endoscopique et histologique. Cette coloscopie peut être réalisée sans préparation et idéalement sous anesthésie ou avec une sédation adéquate.
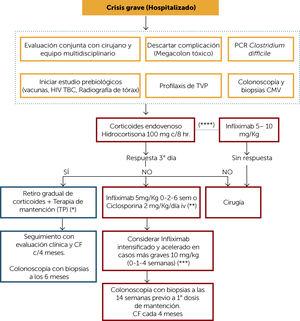 Figure 6.
Figure 6.Algorithme de traitement crise sévère de Colite ulcéreuse
(*)Chez un patient qui débute sa maladie, il pourrait éventuellement passer à l’entretien en 5 BOUCLES, s’il présente un risque pour PT.
(**)Chez les patients précédemment vierges à PT, envisager la ciclosporine. Considérez l’utilisation du vedolizumab comme disponible.
(***) Patients présentant une hypoalbuminémie, une augmentation de la CRP, une anémie. Évaluer la réponse clinique après chaque dose
(****) Chez le patient inmunoréfractario dosage optimisé de 5-ASA, qui développe une crise sévère, dose d’infliximab en fonction de l’état clinique
VIH: virus de l’immunodéficience humaine; TB: tuberculolsis; TVP: thrombose veineuse profonde; CMV: cytomégalovirus; TP: tiopurínicos; CF: calprotectine fécale.
(0,75 Mo).Le traitement de la crise sévère commence par des corticostéroïdes intraveineux (hydrocortisone 100 mg c / 8 heures. ou solumedrol 20mg c/8hrs). La réponse doit être évaluée au plus tard le 3ème jour. S’il y a une réponse, elle peut se chevaucher sur la voie orale, puis initier le retrait progressif des corticostéroïdes (Figure 3) plus un traitement d’entretien par PT. Chez les patients nouvellement diagnostiqués qui n’ont pas reçu de traitement antérieur et qui débutent avec une crise grave, le maintien par 5-ASA oral peut être envisagé si la réponse aux stéroïdes était précoce. Cependant, il est important de considérer que le choix de cette dernière option nécessite une surveillance clinique et une surveillance adéquate de la mucoviscidose.
En l’absence de réponse aux corticostéroïdes intraveineux, les alternatives thérapeutiques dépendront de l’état du patient et de l’établissement. La chirurgie est une bonne alternative chez ces patients, idéalement gérée par une équipe expérimentée. L’alternative médicale peut être l’initiation de l’infliximab (IFX) à des doses d’induction de 5 mg / kg (0-2-6 semaines) ou de ciclosporine intraveineuse de 2 mg / kg / jour. Le choix entre ces options dépendra de l’historique d’utilisation antérieure de PT aux doses appropriées (dans ce cas, IFX est l’option), de l’expérience de chaque centre et de la possibilité de mesurer les niveaux de ciclosporine. Un traitement intensifié par des doses d’infliximab de 10 mg / kg à 0-1-4 semaines peut être envisagé chez les patients présentant une hypoalbuminémie, une augmentation de la CRP ou une anémie.11
Chez les patients présentant des doses adéquates et optimisées (mesure des métabolites) de PT et présentant une crise grave, il est suggéré d’initier l’IFX comme premier traitement (évitant l’utilisation prolongée de corticostéroïdes par programme). La dose d’IFX doit être ajustée en fonction de l’état de chaque patient, comme mentionné ci-dessus.
FEEDBACK
Les algorithmes présentés ici, représentent la vision de la manipulation pratique de la CU par l’équipe du Programme de la Clinique des maladies inflammatoires de l’intestin de Las Condes impliquant des gastro-entérologues, des coloproctológos et des infirmières qui incarnent les concepts de traitement en termes d’objectifs de surveillance moderne des MII et de médecine personnalisée qui ne sont pas destinés à être un guide clinique ou un modèle général de la CU.
La prise en charge actuelle de l’UC implique un suivi adéquat qui permet l’identification précoce de la non-réponse aux traitements afin d’optimiser les thérapies, avant même l’éclosion clinique. Ce suivi implique nécessairement un travail multidisciplinaire et coordonné et un accompagnement infirmier qui facilite la communication entre le patient et l’équipe médicale. De cette façon, les temps de réponse et la prise de décision pour ajuster les médicaments et changer les stratégies au bon moment peuvent être réduits, améliorant ainsi la qualité de vie et le pronostic des patients atteints d’UC.
Ces algorithmes seront revus périodiquement, apportant des modifications basées sur de nouvelles preuves scientifiques et l’apparition de nouvelles alternatives thérapeutiques.
Déclaration d’intérêts
Les auteurs déclarent qu’il n’y a pas de conflit d’intérêts en ce sens qu’il n’y a pas de paiement ou de financement de la part de l’industrie ou de l’institution.