Options de traitement de la migraine vestibulaire
Des études récentes indiquent qu’environ les deux tiers des patients souffrant de vertiges ou de vertiges consultent un médecin en raison de leurs symptômes, mais la MV n’a été diagnostiquée que chez 20% de tous les patients.10 Fait intéressant, dans la pratique clinique de routine, les cliniciens parviennent à de multiples interprétations différentes du complexe symptomatique des maux de tête et des vertiges, et ces interprétations dépendent souvent de la spécialité. Les neurologues ont diagnostiqué une MV chez 82% des patients atteints de cette constellation, tandis que seulement 64,5% des médecins de l’oreille, du nez et de la gorge ont posé ce diagnostic.10
Les essais spécifiques portant en particulier sur le traitement de la MV sont rares et la plupart des directives de traitement sont extrapolées à partir d’essais cliniques sur la migraine avec et sans aura. Cette revue résume les données disponibles concernant le traitement spécifique des machines virtuelles.
Méthodes
Une recherche Medline avec le terme de recherche « migraine vestibulaire » a été effectuée en août 2015. La recherche a renvoyé 152 publications dont trois étaient des essais cliniques. Le terme « vestibulaire ET migraine » a donné lieu à 483 visites Medline dont 21 étaient des essais cliniques et 125 étaient des articles de revue marqués. Vingt-trois publications portaient sur le traitement spécifique des machines virtuelles.
En raison du développement récent des critères diagnostiques consensuels, l’interprétation de ces données disponibles dans la littérature est difficile. Il convient de garder à l’esprit que les patients inscrits dans certaines des études ne rempliraient pas les nouveaux critères diagnostiques de la MV. De plus, certaines études utilisaient une terminologie différente. Les diagnostics les plus courants utilisés pour la combinaison de la migraine et des symptômes vestibulaires étaient le vertige migraineux, la migraine vertigineuse, le vertige paroxystique bénin (de l’enfance), la perturbation de l’équilibre associée à la migraine et le vertige associé à la migraine, outre la MV.5
Migraine vestibulaire
Dans les critères diagnostiques mentionnés ci-dessus, la MV est définie comme des épisodes de symptômes vestibulaires d’intensité modérée ou sévère d’une durée comprise entre 5 minutes et 72 heures, dont au moins 50% sont associés à des céphalées migraineuses, une photophobie, une phonophobie et / ou une aura visuelle chez le sujet ayant des antécédents actuels ou passés de migraine sans aura ou de migraine avec aura (MwA).
Environ 30% de toutes les attaques de VM ne sont pas accompagnées de maux de tête.11-13 En ce qui concerne la durée des crises, certaines études contredisent en partie les critères diagnostiques, qui peuvent varier de quelques secondes (10% des patients) à quelques minutes (30%), quelques heures (30%) et même jusqu’à quelques jours (30%).5,11,12,14 Seulement 10 à 30% des patients signalent des symptômes vestibulaires d’une durée comprise entre 5 et 60 minutes.5,13 En ce qui concerne les caractéristiques du vertige, une enquête de population a révélé que le vertige rotatoire spontané (67%) était le symptôme vestibulaire le plus fréquent suivi du vertige positionnel (24%).15 Le vertige lui-même peut très bien changer de caractère au sein de l’attaque, par exemple, un vertige rotatoire spontané initial peut se transformer en vertige de position ou en vertige de type illusion de mouvement.16,17 Patients décrivent en outre une sensibilité accrue au mouvement, en particulier en ce qui concerne les mouvements de tête et les objets visuels en mouvement rapide.18,19 Pendant et même après une attaque, on peut observer un nystagmus induit par le regard, une poursuite saccadique (le plus souvent verticalement), un nystagmus de position centrale et un léger nystagmus spontané horizontal ou vertical.5
Des études de population menées en Allemagne ont estimé la prévalence de la migraine et des vertiges au cours de la vie à 7-16%.2,20 La prévalence de la VM au cours de la vie a été estimée à 1% et la prévalence sur un an à 0,9%.15 Une enquête nord-américaine a décrit la présence de vertiges ou de vertiges chez près de 50% des patients souffrant de migraine lors d’une crise de migraine sévère.21 La MV peut survenir à n’importe quelle période de la vie, bien que le retard temporel au premier début de la migraine soit fréquent et entraîne une accentuation dans les périodes ultérieures de la vie.5,11,13,22 Comme dans la migraine typique, les femmes sont touchées plus fréquemment que les hommes et un regroupement familial a été décrit.5,12,13,22,23 VM était auparavant considéré comme un sous-type de MwA, mais cette association est controversée car certaines études ont trouvé un lien entre MwA et VM, tandis que d’autres ont décrit des patients souffrant de migraine sans aura présentant des symptômes vestibulaires au moins aussi souvent que les patients atteints de MwA.5,12–14,24–26 Il semble que chez les femmes ménopausées, les migraines typiques peuvent être remplacées par des épisodes isolés de vertige et / ou de vertiges.27
D’un point de vue clinique, la différenciation nette de la migraine avec aura du tronc cérébral (précédemment appelée migraine de type basilaire) est d’une importance significative car les triptans sont contre-indiqués dans cette affection. Moins de 10% des patients atteints de MV répondent simultanément aux critères diagnostiques de la migraine de type basilaire.12,13 Les critères diagnostiques de la migraine avec aura du tronc cérébral nécessitent au moins deux symptômes de l’aura du tronc cérébral, notamment une dysarthrie, des vertiges, des acouphènes, une hypacousie, une diplopie, une ataxie ou une diminution du niveau de conscience, qui sont accompagnés ou suivis d’une migraine typique.8
Thérapie médicale
Traitement aigu
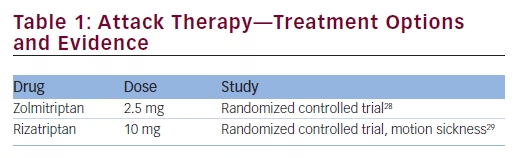
Il n’existe que deux essais cliniques contrôlés randomisés sur le traitement spécifique des symptômes vestibulaires chez les migraineux utilisant des triptans (voir Tableau 1).28,29 Une étude a examiné l’efficacité du rizatriptan en ce qui concerne les symptômes du vertige uniquement dans la mesure du mal des transports suite à un stimulus vestibulaire complexe (rotation hors axe vertical). L’étude a recruté 25 patients migraineux (23 femmes, 31,0 ± 7,8 ans) avec ou sans vertiges liés à la migraine. Quinze sujets ont présenté un mal des transports d’origine vestibulaire après un prétraitement par placebo et treize d’entre eux ont présenté une diminution du mal des transports lors d’un prétraitement par rizatriptan (p< 0,02). Cet effet positif doit être relativisé car il n’a pas été observé après une exposition à une stimulation provocatrice plus intense. En ce qui concerne le mécanisme d’action, les auteurs ont suggéré que le rizatriptan, un agoniste de la sérotonine, pourrait influencer les projections vestibulaires-autonomes sérotoninergiques.29 Une autre étude a suggéré un bénéfice du zolmitriptan 5 mg dans le « vertige migraineux”. Le pouvoir explicatif de cette étude est cependant limité, puisque seulement dix patients ont été recrutés et que seules 17 attaques ont été analysées. La réponse au zolmitriptan était de 38% (3 épisodes sur 8), alors que dans le groupe placebo, un effet positif n’a été observé que dans 22% (2 épisodes sur 9).28
Traitement prophylactique
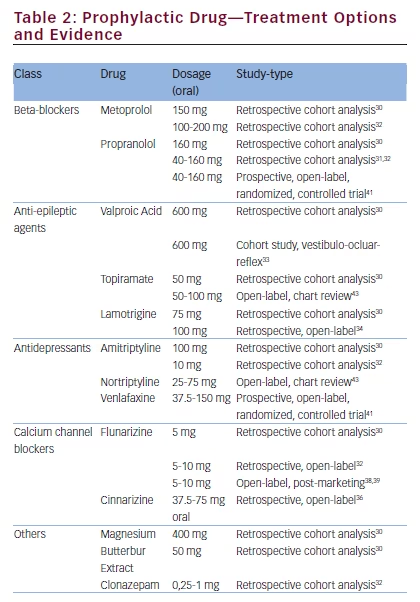
En ce qui concerne le traitement prophylactique de la MV, aucune donnée d’essais en double aveugle contrôlés par le placebo n’a été publiée à ce jour (voir Tableau 2). La plupart des recommandations thérapeutiques pour VM sont actuellement basées sur les directives pour la migraine avec et sans aura. Cela semble une approche raisonnable car une vaste évaluation rétrospective de cohorte de 100 patients (21 à 72 ans) analysant le traitement prophylactique standard de la migraine chez les patients VM a rapporté un résultat positif.30 Les patients sous traitement prophylactique ont montré une diminution de la durée, de l’intensité et de la fréquence des vertiges ainsi que de leurs caractéristiques associées (p< 0,01). La classe de médicaments la plus fréquemment utilisée dans cette étude observationnelle était les bêta-bloquants pris par 49 patients (69% sous métoprolol, dose médiane de 150 mg; 31% sous propranolol, dose médiane de 160 mg). La deuxième classe de médicaments la plus fréquente était les anticonvulsivants tels que le valproate de sodium (dose médiane de 600 mg) et le topiramate (dose médiane de 50 mg) chez 6 patients chacun, et la lamotrigine (3 patients, dose médiane de 75 mg). Les autres médicaments étaient le butterbur (4 patients, dose médiane de 50 mg), l’amitriptyline (2 patients; 75/100 mg); la flunarizine (1 patient: 5 mg), le magnésium (3 patients; dose médiane de 400 mg). Une deuxième étude rétrospective portant sur le traitement prophylactique a également indiqué un effet positif chez les patients atteints de MV.31 Cette étude a également signalé une corrélation entre l’amélioration des symptômes vestibulaires et l’amélioration des maux de tête.
Dans une troisième étude rétrospective, 33 patients souffrant de migraine et de crises vertigineuses récurrentes ont été évalués.32 Dans l’analyse de la fréquence des vertiges, une résolution complète a été rapportée chez 58% des patients (19/33). Une réduction de plus de 50% a été observée chez près de 25% (8/33), et seulement 18% des patients ont signalé une réduction de moins de 50% ou aucune réponse (5 + 1/33). Dans une autre petite étude portant spécifiquement sur l’effet du valproate de sodium sur le réflexe vestibulo-oculaire, le valproate de sodium n’a affecté ni les réponses vestibulo-oculaires ni les plaintes vestibulaires, mais s’est avéré efficace pour réduire les crises de migraine chez 8 des 12 patients.33
Une étude rétrospective en ouvert a examiné l’efficacité de la lamotrigine chez 19 patients (13 femmes). La fréquence mensuelle des crises de vertige a été réduite de 18,1 à 5,4 et la fréquence des maux de tête de 8,7 à 4,4, ce qui n’était pas statistiquement significatif. Il semble que la lamotrigine soit plus efficace pour les symptômes vestibulaires que pour les maux de tête.34 Ceci est particulièrement intéressant car il a été démontré précédemment que la lamotrigine est plus efficace pour l’aura que pour la migraine.35
Les inhibiteurs calciques semblent être un choix de traitement raisonnable dans la machine virtuelle car ils sont fréquemment utilisés dans la migraine ainsi que dans les vertiges. Dans une étude rétrospective, monocentrique et ouverte, la cinnarizine a été testée concernant ses effets sur la MV et la migraine associées au vertige.36 L’étude comprenait 24 patients (23 femmes) atteints de MV et 16 (12 femmes) souffrant de migraine de type basilaire. Une réduction significative de la fréquence moyenne des vertiges ainsi que de la fréquence, de la durée et de l’intensité moyennes des céphalées a été observée (p< 0,001).
Pour l’antagoniste des canaux calciques, la flunarizine, il existe un essai contrôlé randomisé évaluant l’efficacité de la flunarizine à 10 mg chez 48 patients « vertiges migraineux” par rapport aux soins standard avec exercices vestibulaires réguliers et utilisation symptomatique bétahistine 16 mg, trois fois par jour (TDS) pendant 2 jours et paracétamol 1 g au besoin (PRN).37 La flunarizine a entraîné une réduction de la fréquence des vertiges (p = 0,010) et de la gravité (p = 0,046). En revanche, les maux de tête (gravité et fréquence) n’ont pas été significativement réduits.
Dans deux grandes études post-commercialisation en ouvert, la flunarizine s’est avérée efficace contre la migraine (par rapport au propranolol) et le vertige (par rapport à la bétahistine).38,39 Les résultats de ces grandes cohortes ne peuvent pas être directement liés à la réponse à la MV, puisque les deux études ont évalué les deux symptômes indépendamment l’un de l’autre. Une quatrième analyse de cet agent a évalué l’efficacité de la flunarizine et du propranolol dans la MV et a révélé que les deux médicaments étaient relativement efficaces. Alors que 68% des patients ont répondu à la flunarizine (p <0.001) une amélioration des symptômes a été observée chez 73% des patients sous propranolol (p< 0,001).40
Une étude comparative active prospective, randomisée et contrôlée récente a examiné l’efficacité de la venlafaxine et du propranolol pour la prophylaxie de la MV chez 64 patients.41 Critères d’évaluation étaient « l’Inventaire des Handicaps vertigineux », le « Score de gravité des vertiges » et le nombre d’attaques vertigineuses. À 4 mois, tous les paramètres ont montré une amélioration significative et les effets du traitement étaient similaires dans les deux groupes (p > 0,05). De plus, un test ”Inventaire de la dépression de Beck » a été effectué, ce qui ne s’est amélioré que dans le bras venlafaxine de l’étude.
Même pour les médicaments non spécialement testés dans la migraine avec ou sans aura ou ceux qui se sont révélés inefficaces dans ces conditions, des données positives existent concernant le traitement de la MV; ces médicaments comprennent les benzodiazépines, le pizotifène, la dothiépine, les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) et l’acétazolamide.32 Cependant, les données sont insuffisantes pour établir une recommandation thérapeutique pour l’un de ces médicaments. De plus, ces études ont été réalisées avant la définition actuelle de la MV et des critères inconstants ont été utilisés dans toutes les études. Espérons que cette ambiguïté ne figurera plus dans les études futures et que les récents critères diagnostiques consensuels conduiront probablement à des études plus comparables et de meilleure qualité.
Options de traitement non médicales
Une étude australienne a étudié l’effet d’un programme structuré d’exercices de rééducation vestibulaire de neuf semaines en complément d’un médicament ou en traitement autonome.42 Trente-six patients présentant des symptômes vestibulaires quotidiens (VM 20, déficience vestibulaire 16) ont assisté à cinq rendez-vous de thérapie au cours d’une période de six mois. Bien que partant d’un niveau de déficience différent, les deux groupes ont bénéficié de manière comparable de cette intervention. L’effet n’a pas été constaté de différence entre les différents régimes de médicaments, ce qui a conduit les auteurs à conclure que la thérapie de réadaptation peut être efficace dans la MV quelle que soit la thérapie prophylactique médicale utilisée.
Il n’existe que des données très limitées sur l’effet des thérapies comportementales et des modifications sur les machines virtuelles. Une étude a étudié l’arrêt de la caféine chez 34 patients.43 Environ 14 % des patients ont signalé une amélioration de leurs symptômes. Pour mettre cela en perspective, le topiramate a réduit les symptômes chez 25% des patients et la nortriptyline chez près de 50% des patients.
Recommandations et conclusions de traitement
En raison de l’absence d’essais de haute qualité dans cette condition, les recommandations de traitement pour la MV sont actuellement similaires à celles pour la migraine avec ou sans aura. Certaines des recommandations de traitement suivantes sont basées sur l’expérience des auteurs.
La littérature disponible suggère le zolmitriptan (5 mg) comme traitement aigu de premier choix pour la MV. Le Rizatriptan peut également être utilisé et il est probable que les autres triptans soient tout aussi efficaces. Les patients atteints de nausées et / ou de vomissements peuvent bénéficier davantage d’applications non orales (p. ex., pulvérisation nasale ou injections sous-cutanées). Si les triptans ne conviennent pas, un traitement symptomatique avec des anti-inflammatoires non stéroïdiens, de l’acide acétylsalicylique, du métoclopramide ou du dimenhydrinate peut être une autre option, d’autant plus que ces trois derniers sont disponibles en formulations intraveineuses (acide acétylsalicylique 1000 mg, métoclopramide 10 mg ou dimenhydrinate 62,5 mg). Triptans ne doit pas être utilisé chez les patients répondant aux critères de MV et de migraine avec aura du tronc cérébral.
Les données concernant les médicaments prophylactiques pour les MV ne sont pas suffisamment robustes pour s’écarter des lignes directrices pour le traitement de la migraine avec ou sans aura. Les agents pouvant être considérés comprennent les bêta-bloquants (propranolol 80-240 mg, métoprolol 50-200 mg, bisoprolol 5-10 mg), les inhibiteurs calciques (flunarizine 5-10 mg) et les anticonvulsivants (topiramate 50-100 mg, valproate de sodium 1000-1500 mg). Chez les patients souffrant de migraine chronique présentant des symptômes vestibulaires (15 jours de céphalées par mois, dont au moins 8 sont migraineux, d’une durée supérieure à 3 mois), envisager le topiramate ou au moins deux traitements par injections d’onabotulinumtoxine de type a44, bien qu’il n’existe aucune donnée pour le traitement spécifique de la MV. Si la dépression est comorbide avec la VM, l’amitriptyline peut être un choix raisonnable. Les patients présentant des vertiges prédominants ou des étourdissements avec une durée d’aura typique et ceux qui remplissent simultanément les critères d’aura du tronc cérébral peuvent être traités avec succès par lamotrigine (25-100 mg).34
Jusqu’à présent, les données contrôlées pour le traitement de la MV sont rares; bien qu’il existe des données provenant de petits essais contrôlés randomisés pour le traitement de l’attaque, il n’existe aucune donnée provenant d’essais de haute qualité pour les régimes prophylactiques. Des analyses rétrospectives et des études ouvertes suggèrent que les traitements établis pour la migraine avec et sans aura peuvent également être efficaces dans les MV. Cependant, il reste une incertitude quant à savoir si l’une de ces options de traitement est supérieure aux autres et s’il existe des options de traitement plus spécifiques. Un essai randomisé multicentrique contrôlé par placebo (métoprolol 95 mg vs placebo) appelé PROVEMIGtrial est actuellement en cours.