Intraventricolare Blocchi
Capitolo Informazioni
Brignole M, Auricchio A, Barone-Esquivias G, et al; ESC Comitato per le Linee guida di Pratica (CPG). 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy: the Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Sviluppato in collaborazione con l’European Heart Rhythm Association (EHRA). Eur Cuore J. 2013 Agosto;34(29):2281-329. doi: 10,1093 / eurheartj/eht150. Epub 2013 Giugno 24. PubMed PMID: 23801822.
Definizione, Eziologia, patogenesistop
I blocchi intraventricolari possono essere di un suo modello di blocco di branca, un modello di blocco fascicolare o entrambi e derivano da un significativo rallentamento o interruzione della conduzione. Possibili modelli di blocco intraventricolare includono:
1) Blocco fascicolare anteriore o posteriore sinistro.
2) Blocco di branca destro (RBBB) (Figura 3.2-5) o blocco di branca sinistro (LBBB) (Figura 3.2-6).
3) RBBB con blocco fascicolare anteriore o posteriore sinistro (blocco bifascicolare; secondo la definizione della Società Europea di Cardiologia, LBBB isolato è anche un blocco bifascicolare).
Il blocco trifascicolare si riferisce a compromissione simultanea o alternata della conduzione in tutti i fascicoli. Questo termine è talvolta usato anche nel caso di blocco bifascicolare con blocco atrioventricolare di primo grado (AV), ma la definizione non è accurata, poiché il prolungamento del PR in tali pazienti potrebbe essere correlato al nodo AV e non a un blocco nel fascicolo rimanente. La compromissione simultanea in tutti e 3 i fascicoli si presenta come blocco cardiaco completo.
Cause di RBBB: Cardiopatia congenita (più comunemente difetto del setto atriale), cardiopatia ischemica (IHD) o fibrosi idiopatica. Questa è spesso una patologia isolata. Le caratteristiche di uno pseudo-RBBB con elevazione del segmento ST sono osservate nella sindrome di Brugada.
Cause di LBBB: Cardiopatia strutturale: IHD, cardiomiopatia (in particolare cardiomiopatia dilatativa), miocardite, cardiopatia congenita o acquisita, malattia del tessuto connettivo, infiltrati miocardici nel corso di varie condizioni, fibrosi idiopatica o calcificazioni.
I blocchi intraventricolari possono essere causati da farmaci antiaritmici, in particolare farmaci di classe I (vedere Tabella 3.4-1) e amiodarone. I blocchi di branca sono più frequenti nei pazienti con tachicardia e meno comuni nei pazienti con bradicardia.
Caratteristiche cliniche e storia naturaletop
I blocchi intraventricolari senza blocco AV avanzato sono solitamente asintomatici. Nei pazienti con disfunzione ventricolare sinistra e insufficienza cardiaca, LBBB peggiora la disfunzione ventricolare sinistra e il rigurgito mitralico, e quindi anche l’insufficienza cardiaca.
I pazienti con blocchi bifascicolari e trifascicolari sono a rischio di lenta progressione a blocco AV avanzato o completo (questo deve essere sospettato nei pazienti con sincope di nuova insorgenza). Si noti il rischio di tachicardia ventricolare.
DiagnosisTop
La diagnosi si basa su criteri elettrocardiografici (ECG).
1. Blocco fascicolare sinistro:
1) Deviazione dell’asse sinistro >-30 gradi (blocco fascicolare anteriore) o deviazione dell’asse destro >+90 gradi (blocco fascicolare posteriore).
2) Complesso QRS < 0.12 secondi.
3) Onde:
a) Un’onda S dominante nelle derivazioni II, III e aVF, una piccola onda Q e un’onda R dominante nelle derivazioni I e aVL: Blocco fascicolare anteriore.
b) Un’onda S dominante nelle derivazioni I e aVL, un’onda R dominante nelle derivazioni II, III e AVF: blocco fascicolare posteriore.
2. Blocco di branca:
1) QRS complex ≥0.12 secondi.
2) I segmenti ST e le onde T sono solitamente discordanti dalla deflessione dominante del complesso QRS.
3) Pattern QRS:
a) Pattern rsR, rSR o rsr, o raramente un pattern R-wave con intaglio largo da V1 a V2: RBBB (vedere Figura 3.2-3). R nella versione 1: LBBB.
b) Complessi QRS monofasici con onda R dentellata o bifasica in V5 a V6: LBBB (vedere Figura 3.2-3). Rs, RS in V6: RBBB.
TreatmentTop
1. Gestione della condizione sottostante.
2. Indicazioni per l’impianto di pacemaker in pazienti con blocco di branca:
1) Sincope, blocco di branca e risultati positivi dello studio elettrofisiologico definiti come intervallo His-ventricolare (HV) ≥70 millisecondi (tempo di conduzione al di sotto del nodo AV) o attivazione di blocco AV di secondo grado o terzo grado nelle fibre His bundle / Purkinje durante la stimolazione atriale con frequenza crescente o sfida farmacologica.
2) Blocco di branca alternativo, indipendentemente dai sintomi.
3. Indicazioni per la stimolazione biventricolare (terapia di risincronizzazione cardiaca): vedi Insufficienza cardiaca cronica.
FiguresTop
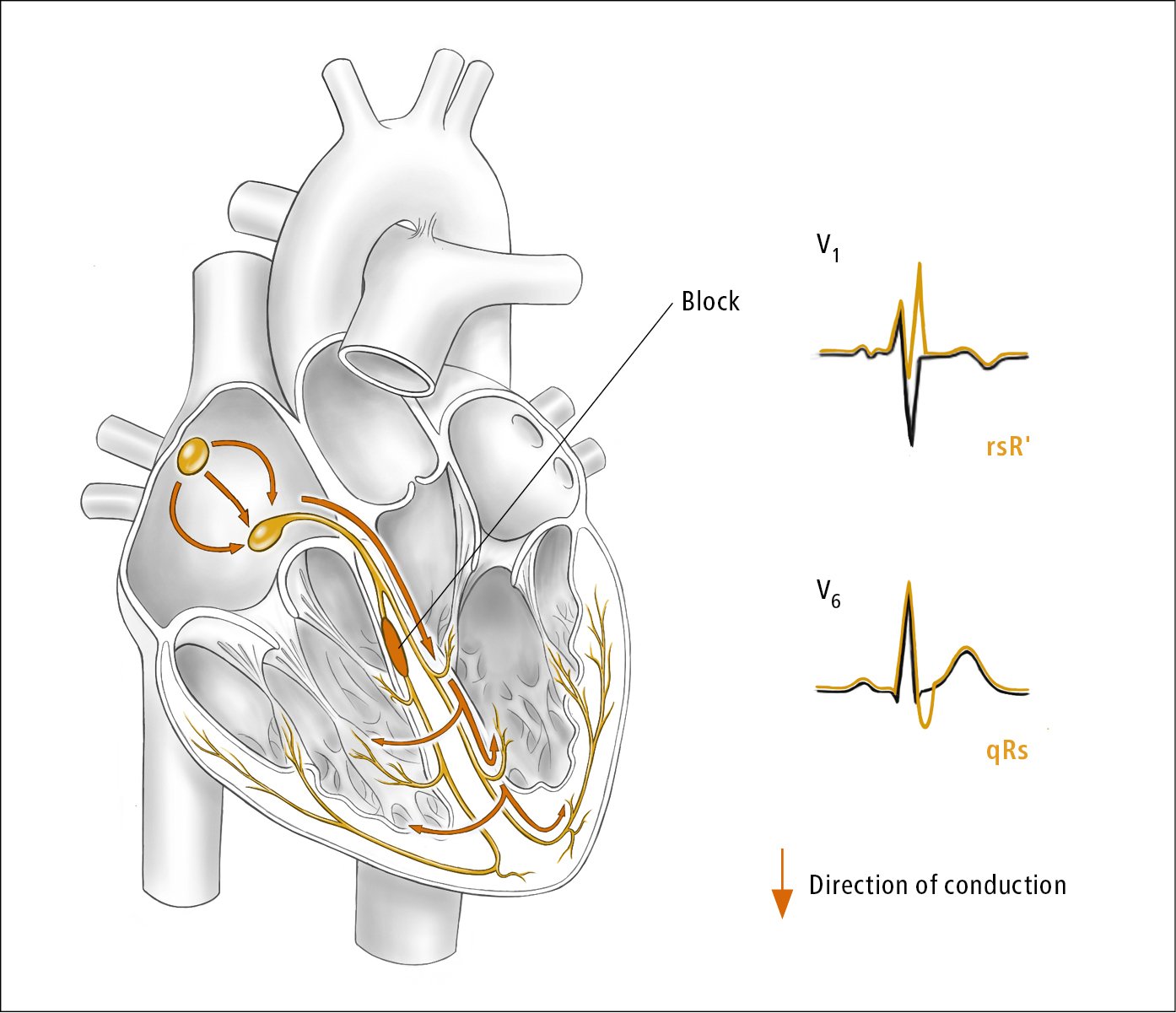
Figura 3.2-5. Blocco di branca destro. Illustrazione per gentile concessione del dottor Shannon Zhang.
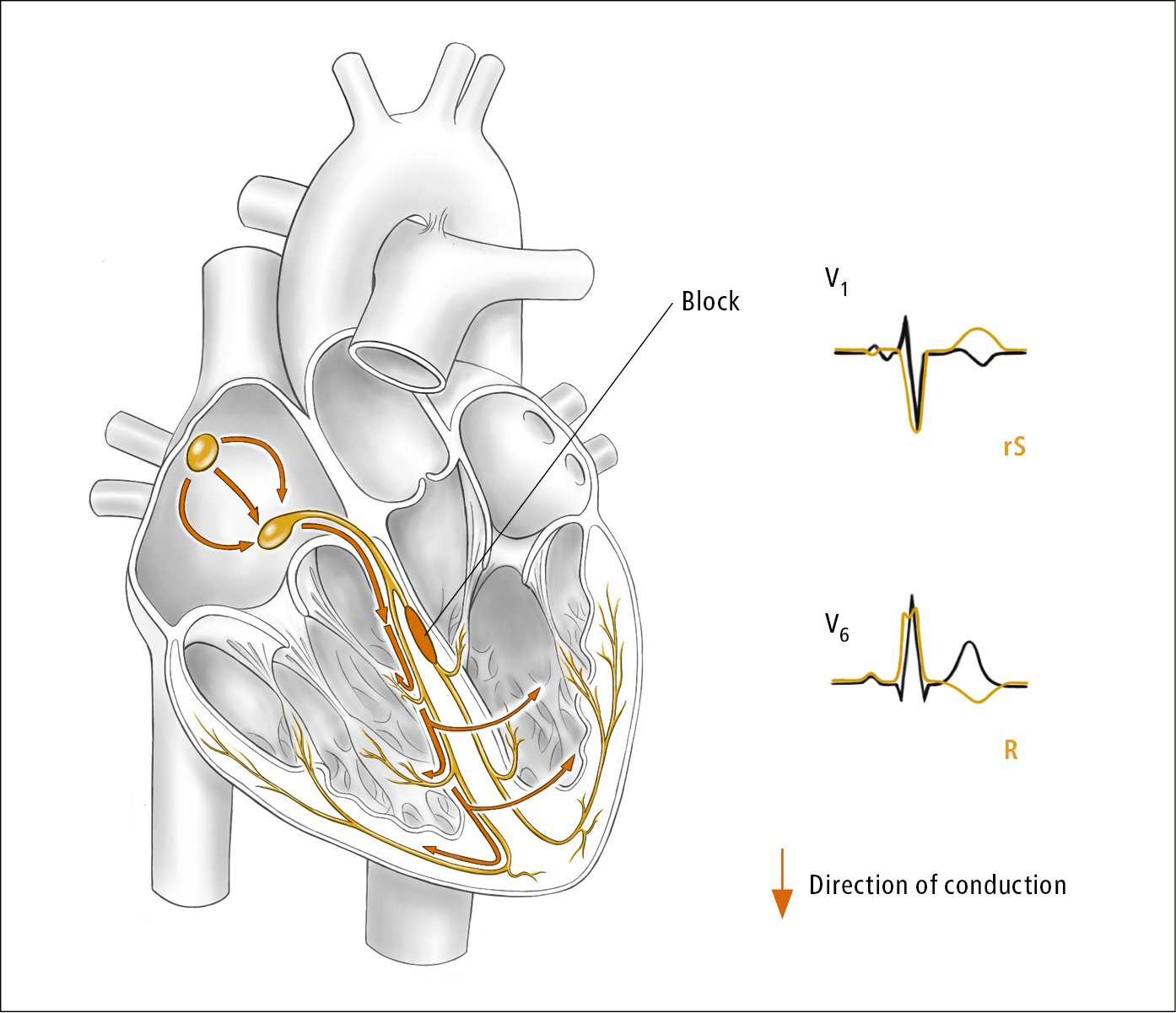
Figura 3.2-6. Blocco di branca sinistro. Illustrazione per gentile concessione del dottor Shannon Zhang.