痛みを伴う腸感染の増加に結びついた抗生物質の過剰使用
病院に行くことはあなたの人生を救うことができますが、リスクがないわけで 治療を受けている間、患者は危険な感染症に曝される可能性があります。 米国では、医療関連の感染症は、入院患者の死亡の第五の主要な原因であり、米国では毎年ほぼ100,000の死亡を占めています。
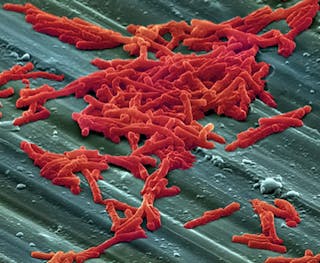
Clostridium difficileは、ヘルスケア関連の感染症に寄与する最も一般的な細菌です。 それは腸を植民地化し、Clostridium difficile感染症(CDI)と呼ばれる腸疾患を引き起こす可能性があります。 CDI感染率は上昇しており、その増加は一般的に使用される抗生物質の過剰使用に結びついています。CDIは軽度の下痢や腹痛や発熱などのより深刻な症状を引き起こします。
CDIは軽度の下痢や腹痛や発熱などのより深刻な症状を引き起こします。 最も重篤な形態では、CDIは腸の重度の炎症または死を引き起こす可能性があります。 CDIで入院した患者の約9%が死亡し、他のすべての入院患者の2%と比較して死亡する。 CDIの患者は頻繁にUS$24,400の入院の滞在ごとの平均費用に終って少なくとも一週間入院します。
私たちのチームは、米国国立病院の退院調査から取られたCDIの2.2万人の成人病院の退院を2001年から2010年まで分析しました。
私たちは、2001年から2008年の間に米国の病院でCDIの発生率がほぼ倍増したが、2008年から2010年の間に平準化したことを発見しました。 CDIの発生率は、2001年に成人1,000人あたりのCDIエピソードに続いて退院した4.5人の患者から、2008年には8.6人に増加し、2010年には8.2人にわずかに浸漬した。 死亡者はわずかに増加し、6.6%から2001年に7.2%に2010年に。 研究の過程で、入院期間の中央値は8日間であった。
非難する抗生物質
カテーテル関連感染症や手術部位感染症などの他の医療関連感染症は、医療機器や外科的処置の使用に関連しています。 手の洗浄および装置消毒はそれらの伝染を防ぐことへ第一次手段です。 対照的に、抗生物質の使用は、CDIを発症するための主要な危険因子である。
これは、抗生物質が正常な胃腸細菌を破壊し、C.difficileが急速に増加することを可能にするためである。
抗生物質のすべてのクラスは、CDIの発症に関連しているが、リスクの程度は様々である。
抗生物質のすべてのクラスは、CDIの発症に関連している。 最も高いCDIの危険の抗生物質のいくつかは肺炎および尿路感染症のような共通の細菌感染を扱うために頻繁に使用されるcephalosporinsおよびfluoroquinolonesです。
抗生物質の過度かつ不適切な処方は、近年のCDIの増加に寄与している可能性が高い。 米国疾病管理予防センターは、すべての処方された抗生物質の50%が不要であると推定している。 別の研究では、2000年から2010年の間に米国で広域抗生物質の使用が倍増し、これは我々の研究で見つかったCDIの増加と一致していることがわかりました。
重要なことに、この研究はまた、すべての抗生物質の使用が高齢患者で増加したことを見出しました。 これらの患者は、免疫系が弱く、健康状態が併発し、医療システムにより多くの時間を費やすため、CDIのリスクが高くなります。 Appropriate use of antibiotics is especially important for elderly patients.
Treatment and prevention
Since C. difficile is a bacteria, antibiotics are also used to treat CDI. 何十年もの間、CDIの主力治療法として使用されてきた抗生物質は、高い再発率と関連している。 これは、抗生物質は、C.difficileを殺しながら、腸内の他の善玉菌も殺し、C.difficileが再び成長して感染を引き起こすことを可能にするためです。 糞便移植のようなCDIの新たな治療法は、伝統的な抗生物質療法の限界を克服するかもしれません。
CDIの治療法は、従来の抗生物質療法の限界を 糞便移植には、健康なドナーから糞便のサンプルを採取し、通常は鼻を通って腸に至る浣腸またはチューブを介して患者の腸に入れることが含まれます。
最近では、科学者や臨床医は、投与を容易にするために、ドナーの糞便をカプセルに入れることができました。 このプロセスは、C.difficileの過増殖を制限しながら、腸内の正常な善玉菌を回復させるのに役立ちます。 研究では、糞便移植が再発性CDIの治療に安全で効果的であることが判明していますが、臨床現場でより広く使用されるようになる前に、より大きな研究が必要とされています。
抗菌スチュワードシッププログラムは、CDIを抑制する上で重要な役割を果たしています。 これらのプログラムは、最適な薬物レジメン、用量、治療期間および投与経路を選択することにより、抗菌剤の適切な使用を改善するように設計され 彼らは、抗菌薬の過剰使用を制限し、医療費を削減しながら、患者のための最適な臨床転帰を達成することを目指しています。
多くの報告は、抗菌スチュワードシッププログラムまたは特定の抗菌制限ポリシーの実施後にCDI発生率の減少を示しています。 CDCは、広域スペクトル抗生物質の使用を30%減らすと、CDIを26%減らすことができると推定している。 2014年、CDCは、すべての急性期医療病院が抗菌性管理プログラムを実施することを推奨した。