転子間股関節骨折の治療と管理
転子間股関節骨折の患者は、医療ま
2014年、アメリカ整形外科学会は、高齢患者における股関節骨折の管理のための臨床診療ガイドラインを発表した(ガイドラインを参照)。 推奨事項には、術前の局所鎮痛、迅速な手術(<入院後24時間)、集中的な退院後の理学療法、および骨粗鬆症評価が含まれていました。
手術のための準備
適切な外科的同意が得られた後、患者はORに連れて行かれます。 正しい側面の同一証明および忍耐強い同一証明は完了する。 麻酔科医の判断によれば、患者には全身麻酔または脊髄麻酔のいずれかが与えられる。 適切な麻酔が投与された場合、患者は整形外科または骨折テーブルに移される。
下肢は、通常、足のブーツを介して牽引装置に取り付けられています。 外科医は、ブーツが十分にフィットし、パッドが入り、足が牽引力で引き出されないように締め付けられていることを確認する必要があります。 術後コンパートメント症候群の恐れから,股関節屈曲,外転および外転の位置に置く非骨折脚のためのウェル脚ホルダーの使用は避けるべきである。 はさみの位置(両脚はまっすぐに出て、骨折した側は中立的な延長で、井戸側は股関節と膝で伸びて背側に落ちている)はより安全です。
手続きの詳細
患者がテーブル上に配置された後、骨折の閉鎖的な縮小が行われる。 減少のための順序は十分リラックスした患者の縦方向の牽引と始まる。 骨折は、大転子の頂部が大腿骨頭の中心にあるときに完全に延長される;この時点で、正常な首軸角が回復する。 足はそれから側面眺めのシャフトと首を一直線に並べ、適切なanteversionを保障するために内部的に回る。 適切な画像は、一つまたは二つの透視イメージング(Cアーム)マシンで得られます。
減少が満足できない場合、影響を受けた四肢の回転、外転、または牽引量を変更することによって調整が行われます。 手術は、適切な、安定した、または解剖学的に近い減少が得られたときに進行し、回転、脚の長さ、側方角化、およびAP角化に関する問題の矯正を伴う。
特定の破壊パターンは閉じた方法で縮小することはできません。
高エネルギーの二部子間骨折は、通常、非減少位置で広く変位または影響を受けます。 これらの状況の両方は、オープンな削減を要求します。 骨折テーブルなしで、股関節の下に隆起を伴う仰臥位の放射性透過性テーブル上の患者と一緒にこれを行う方が簡単な場合があります。 Carrは遠位シャフトからの中間のcalcarを離れ、これらのひびとそう頻繁に見られる後部の弛みを減らすためのpercutaneous技術で報告した。
骨折テーブルを使用し、スライド股関節ねじまたは短い髄内股関節ねじの配置が計画されている場合は、側方股関節および大腿骨を準備し、特 髄内装置が使用されれば釘の遠位錠を可能にするために、midcalfまでの全足は準備され、おおわれます。 おおうことは含まれた場所のcostal差益からの全足そしてボディがsterilely準備され、おおうことを要求します。
圧縮股関節ねじ(スライディングヒップスクリュー)
圧縮股関節ねじ装置は、大腿骨頸部および頭部の予め作られたタップされたドリル穴に挿入されたねじ、ピン、または釘と、ねじの遠位端の上に配置され、近位大腿骨シャフトにねじで固定された斜めの側板からなる。 側面の版は遠位大腿部シャフトを腿骨の首の装置(ピン、滑走の釘、またはねじ)のより安定した付属品に与え、またそれが管理された方法で崩壊するよ)
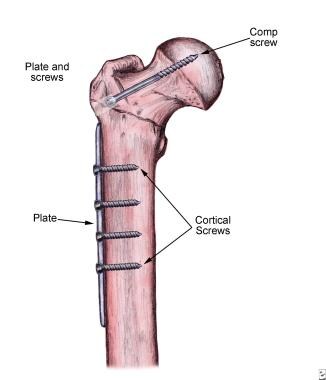 プレートとネジと大腿骨。
プレートとネジと大腿骨。 大腿骨近位部は、大転子から約8-10cm遠位に伸びる切開を通して露出される。 側大腿骨を露出させ、側大腿骨から大腿骨頭にガイドワイヤを穿孔し、透視画像に示すように、側方図とAP図の両方でガイドワイヤが大腿骨頚部に中心
ワイヤと大腿骨軸との間の角度は、提案された固定装置の角度(通常は135°)と等しくなければならない。 ガイドワイヤーの先端は大腿骨頭の中心にあり、APおよび側面眺めの両方の軟骨下ラインからの1cmなければならない。 これは、Baumgaertnerによって説明されているように、先端の頂点距離(TAD)です。 TADは最低ねじ排気切替器のための2.5cmよりより少しでなければなりません。
ガイドワイヤーが適切に置かれれば、あけられた穴は既に置かれたガイドワイヤー上の固定装置によって供給されるcannulatedリーマーと拡大されます。 遅れねじはあけられたチャネルの叩くことの後で大腿骨の頭部に挿入される。 大腿骨頭の骨は非常に緻密で強いので、タッピングは若い患者で特に重要です。
サイドプレートとバレルがネジの上に置かれ、ガイドワイヤが取り外されます。 側面の版は適切なねじが付いている大腿部シャフトにそれから付す。 Fluoroscopicイメージは修理中減らされたひびの位置の維持および固定装置の適切な位置を保障するために取られる。
経皮的股関節ネジとプレートの挿入は、このアプローチを可能にするように設計されたインプラントで達成することができます。 A1およびA2AO/OTAのintertrochanteric近位大腿骨のひびの患者を含む前向き、無作為化された、単一盲目の調査はGotfriedのpercutaneous圧縮の版との処置が滑走の情報通のねじとの処
この研究では、Gotfriedプレートで治療された患者は、活動による痛みのレベルが低く、生活の質が改善され、独立して歩く確率が高かったが、これらの差は有意ではなかった。 この研究では不安定骨折と安定した転子間骨折を区別しなかったことを考えると、これらの技術の使用は不安定骨折には注意して行うべきである。
頭髄固定
頭髄釘付け技術は、転子間骨折の治療の選択肢です。 1970年代と1980年代には、膝から逆行的に挿入された複数の薄直径の固体釘(エンダース釘)が人気がありました(下の画像を参照)。 しかし、この技術は過度の外部回転と膝の痛みにつながり、放棄されています。
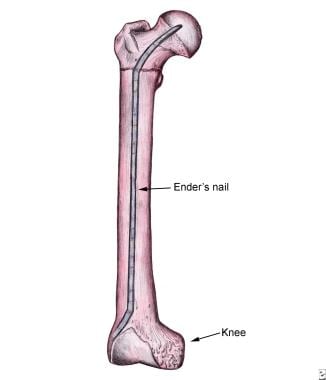 エンダース爪と子間骨折。
エンダース爪と子間骨折。 爪の近位部を通って大腿骨頭に挿入された圧縮股関節ねじを用いて、大転子を介して挿入された順行性爪の使用は、特に不安定な骨折パター (下の画像を参照してください。)
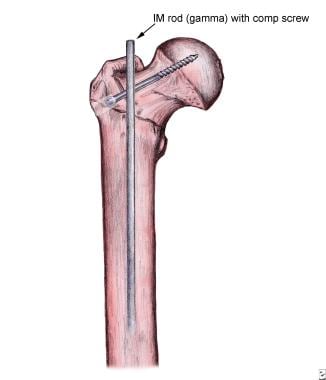 髄内ロッドとネジと大腿骨。
髄内ロッドとネジと大腿骨。 頭髄固定は、爪が大腿骨頚部を支持するためのcalcarランド側壁置換として作用するという点で、不安定な骨折の減少を助け、崩壊からの過度の短縮を防ぐことができる。 このpercutaneous技術により少ない失血、より早い完全な重量軸受け、およびよりよい減少のための潜在性があります。 但し、それは技術的に要求して、釘の先端の下で大腿部シャフトのひびの高い比率がありました;釘の設計の修正はこの複雑化を減らしました。
適切な固定装置が置かれた後、筋肉、筋膜、および皮膚が閉じられる。 その後、患者は回復室に移されます。
内側変位骨切り術
内側変位骨切り術は、固定前に不安定な子間骨折のために採用されているが、一般的に現在の練習では示されていない。
関節置換術
股関節の置換は、大腿側のみを置換すること(半関節置換術)または寛骨臼と大腿側の両方を置換すること(全股関節置換術) 高齢者の大腿骨頚部骨折には一般的ですが、これらの2つの外科的治療法は、転子間骨折に対する一般的な治療法ではありませんでした。 これらの選択を用いる不本意は腿骨のcalcar地域の骨の損失およびこれらの筋肉の転子の付属品のひびのために適切な外転筋張力を維持する難しさ しかし、改善された技術では、不安定な頭蓋内骨折を有する高齢の患者に対する関節置換術の使用は本当の可能性である。 処置のこの形態は情報通に即時のstabliityを提供し、完全なweightbearing postoperativelyを可能にする。 大腿部の語頭音添加は長茎、長首、calcar取り替えのタイプでなければならないか、または語頭音添加に中間サポートを提供するようにcalcar地域の骨の接木は要 臨床所見は関節形成術が圧縮の情報通ねじまたはcephalomedullary釘のそれらに類似した機能結果を作り出すが、より大きい失血、より長い操作時間およびより高いコ