AV&VV遅延
1. 基本的な概念
- 基本的な概念:AV遅延とVV遅延の最適化
- AV遅延の最適化
- VV遅延の最適化
- lvペーシング単独または両室ペーシング?
- AdaptivCRTアルゴリズム
両室再同期は、有意な臨床的利益、心臓容積の減少と逆リモデリング、および広いQRS この療法の主な制限は、すべての研究が再同期療法に好意的に反応しない患者の有意な割合を発見したことである。 非応答者の割合を減らすために、異なるアプローチが提案されている。 患者が移植されると、CRTデバイスの最適でない調整は、応答の質を変化させるのに寄与することができる。 CRTの原理は,右心房鉛,右心室鉛および左心室鉛の間の活性化遅延を調整することにより,電気伝導障害を有する患者における活性化の順序を変化させることである。 1)右心房と右心室の間の活性化タイミングを決定するAV遅延、検出されたAV遅延(自発心房の検出後(サイクルBVとして))と心房ペース(APサイクルBV)に続くペースAV遅延の独立したプログラミング。 心拍数の増加に平行してAV遅延を線形に減少させて可変AV遅延をプログラムすることが可能である;2)VV遅延は右心室と左心室の間の活性化遅延を調節する;同時活性化(VV遅延を0にする)、右前活性化(RV à LV,X ms)または左前活性化(LV à RV,X ms)はプログラム可能である;安静時および運動中に異なる値を持つ可変VV遅延をプログラムすることは不可能である。 急性血行力学的研究は、AVおよび/またはVV遅延の最適化によって提供される有意な利益を明確に示している。 この利点の臨床的実証は、はるかに説得力がありません。
AV遅延最適化
心房収縮は、収縮期機能不全を有する心不全患者の安静時の心拍出量の20-30%に寄与し、この寄与は運動中に増加する。 電気伝導障害を有する心不全患者は、しばしば、充填時間の短縮、Eおよびa波の合併および拡張期僧帽弁逆流を伴う房室非同期性を示す。
再同期された患者では、短いAV遅延をプログラミングすることで、E波、E波およびa波の解離および充填時間の延長を予測することができる。 これは僧帽弁閉鎖によるA波の切断をもたらすので、AV遅延はあまりにも短く設定されるべきではない。 臨床的証拠のレベルが控えめであっても、CRTペースメーカーまたは除細動器の移植後にAV遅延を調整することが推奨される。
心房内伝導および心室内障害には個人間の大きな変動があり、理論的には各患者に合わせたアプローチを正当化する最適なAV遅延の点で顕著な差 検出されたAV遅延とペース付きAV遅延は、個別にプログラム可能であり、個別に最適化する必要があります。 AV遅延の最適化の制限は、通常、仰臥位での安静時および所与の心拍数に対して実施されることである。 これらの状態は、日常生活で観察されるものとは大きく異なる。 運動中、心拍数の増加とともに最適なAV遅延が短くなる健康な心臓の患者とは異なり、ストレスに対する再同期患者の反応はステレオタイプではないようである。 一部の患者では、運動中の最適なAV遅延は安静時よりも長く、他の患者ではより短い。 自動AV遅延アルゴリズムの体系的な使用は、おそらく運動中に連続的なキャプチャを保証しますが、必ずしも追加の血行力学的利益と関連してい 従ってプログラミングは各患者のために論議されるべきです。 両室再同期は遠シストリックおよび終わりdiastolic容積の砂圧力の進歩的な減少と逆の改造をそのうちに可能にする。 したがって、AV遅延の最適化は、理想的には周期的に繰り返されるべきである。
最適なAV遅延は、左心室充填への左心房収縮の最大の寄与を可能にし、充填時間を延長し、拡張期僧帽弁逆流がない場合の心拍出量を改善する。
AV遅延が長すぎると、心房収縮は拡張期に早すぎるため、心室充満への心房の寄与が制限されます。 心房収縮は、初期拡張期と重畳される。 心エコー検査では、E波とa波との融合と、持続的な拡張期僧帽弁逆流を伴う短い充填時間が見出される。
AV遅延が短すぎると、心室収縮が早すぎるため、僧帽弁閉鎖が早期に行われ、現在の充填が中断され、心室充填への心房の寄与が制限されます。 心エコー検査では早期のe波,長い充填時間,僧帽弁閉鎖により切り詰められたa波を有する分割E波とa波が認められた。 拡張末期圧の減少および前負荷の減少は、dp/dtmaxおよび心拍出量の減少をもたらす。
AV遅延最適化を開始する前に、いくつかの要素が知られている必要があります。 完全房室ブロックおよび高悪性度AVブロックまたは非常に長いPR間隔を有する患者では、AV遅延の変化は心室捕捉および融合の程度に直接影響を 対照的に、房室伝導が保存されている患者では、AV遅延を延長すると、自発的活性化を伴う進行性の融合を引き起こす。 AV遅延の調整は、患者の大部分を表す完全なAVブロックを持たない患者群では、AV遅延の調整は心房収縮期と心室収縮期の間の遅延を変化させるだけでなく、心室活性化シーケンスと心室融合の程度を直接妨害するという考えを統合することにより、心電図制御下で行わなければならない。 この困難を克服するために、AV遅延はしばしば系統的に短くプログラムされる(感知された心房活動の後の9 0〜1 2 0m sと心房ペーシングの後の1 3 0〜1 5 0m sとの間)。
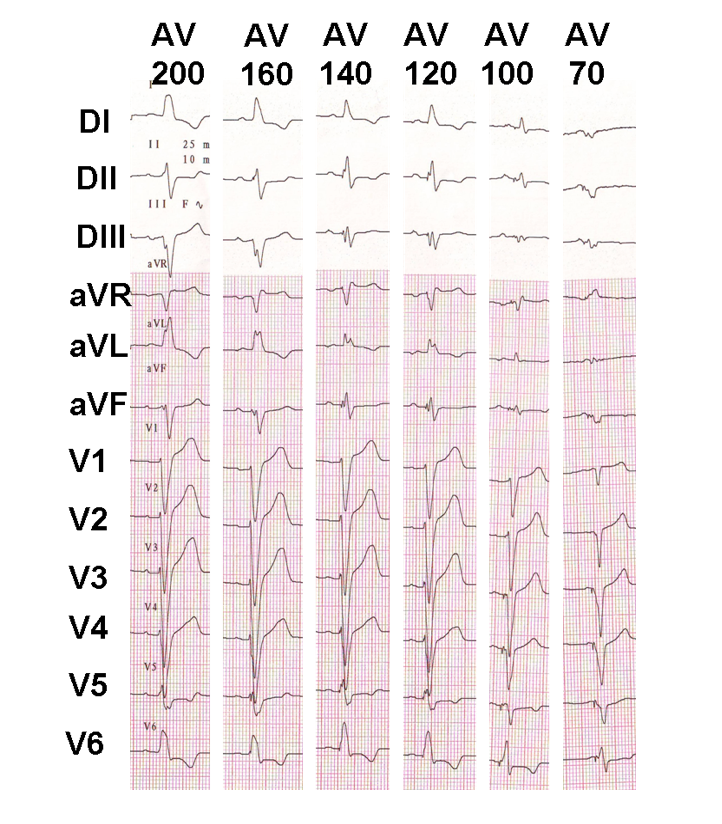
保存されたAV伝導を有する再同期された患者における進行性AV遅延調整の例;進行性融合は、AV遅延の延長
様々な技術は、AV遅延を最適化するために提案されている:
- 心エコー
異なる心エコー法は、AV遅延を最適化するために提案されている: リッター法(心不全を有する患者の集団において検証されていない)、最大大動脈または僧帽弁VTIの探索、最大dP/dt max、および反復法。 後者は臨床練習、trans僧帽弁流れの分析に基づいてaの波の切断無しで最も長い満ちる時間を得ることである目的で広く利用されている。 - 他の方法
心臓収縮性または心拍出量の様々な推定値を使用することができる:波パルス、血圧、dP/dt max、心電図外観。.. 毎日の練習の臨床適用の可能性は頻繁に限られています。 - デバイスに埋め込まれた自動最適化アルゴリズム
AV遅延の繰り返し最適化が必要であり、事前負荷の様々な条件で行わなければならない場合、理想的な解決策は、ペースメーカーがそれ自体を実現することであろう。 AdpativCRT機能はMedtronic除細動器の最も最近の生成で利用できる;この新しいアルゴリズムの運営原則は現在の章の終わりに論議される。
VV遅延の最適化
一部の患者はCRTに応答せず、移植後も有意な機械的心室の同期異常を示し続けている。 VV遅延を調整すると、連続的な両室ペーシングが生じ、心室活性化のシーケンスに直接影響を与えます。 非応答患者における持続的な非同期性を減少させるために,VV遅延を修正することが提案される可能性がある。 このパラメータは、LVリードの最適以下の位置、または刺激部位での潜伏および延長された伝導時間を有する患者において理論的に興味深いようである。 VV遅延の最適化が有意な急性血行力学的利益を可能にする場合、このパラメータの臨床的関連性の問題は議論されており、臨床研究によって確認され AV遅延の設定に関しては,リモデリングプロセスがVV遅延の最適化に直接影響し,このパラメータの最適化は時間の経過とともに様々なプリロード条件で繰り返
同じツールは、AVとVV遅延を最適化するために使用することができます。 心臓心エコー検査は臨床診療でよく使用されます。 心拍出量を反映した大動脈VTI,心臓収縮性を反映したdp/dtmax,または心室非同期性の程度の測定が主に用いられる。 ここでも、AdaptivCRT機能は、VV遅延を自動的に最適化することも提案します。 VV最適化の実用的な限界に照らして、デバイス自体によるこのパラメータの繰り返し自動調整は有望に見えます。 しかし、その臨床的妥当性を実証することは依然として必要である。
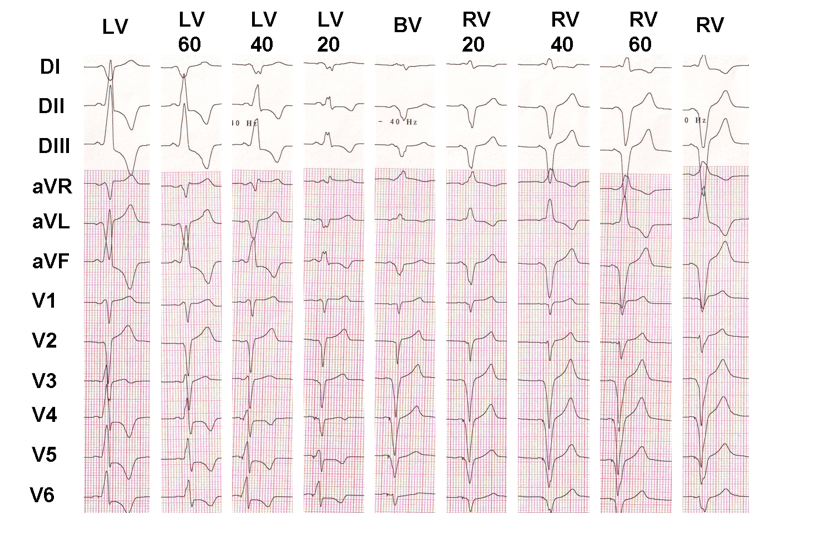
この例では、心室電気活性化に対するVV遅延の効果を示しています。
LVペーシング単独または両室ペーシング?
AdaptivCRTアルゴリズムの動作原理の一つは、融合と両室ペーシングと左心室の間で選択することにあります。
純粋な左室刺激に対する両室ペーシングの優位性を実証した研究はありません。 対照的に、急性血行力学的研究は一貫して分離された左心室ペーシングと有意な利益を発見しています。 同様に、臨床研究では、NYHAクラス、運動能力および心室リモデリングの点で、両室ペーシングで観察されたものと多かれ少なかれ同一の利益が見出された。 それにもかかわらず、再同期によって提供される利点を実証する大規模な研究は、すべての両室刺激ではなく、左心室刺激で行われました。
左室ペーシング構成では、二つの心室の再同期は、右心室内因性活性化の左心室ペーシング活性化との融合によって得ることができる。 最適な急性血行力学的利益がある程度の融合(非常に限られた数の患者の限られたデータ)で得られると思われる場合、この最適な融合の程度は、運動中
単離された左心室ペーシングは、移植されたデバイスがCRTペースメーカーである場合は特に、魅力的なオプションです。 実際、それは費用/有効性の比率を高め、複雑化の危険を減らす右の心室の鉛の注入なしで慣習的な二重部屋のペースメーカーの使用によって行われるかもし しかし,AVブロックペースメーカー依存患者では,鉛除去率が高く,ペーシングしきい値が高いことを考えると,左室鉛のみを移植することは危険であると思われる。 CRT除細動器を移植した患者では,右心室リードの移植が不可欠である。 しかしながら、「LV刺激のみ」構成で装置をプログラミングすることは、右心室ペーシングに関連する消費を回避する。
ADAPTIV-CRTアルゴリズム
前に見たように、ペーシング構成の繰り返し最適化の理想は、デバイス自体がこれを自動的に実行することです。 この最適化のプロシージャに追加費用がないし、医者および異なった臨床部門(echocardiography、electrophysiology)のための”楽”である。..). さらに、装置によってなされる測定の大半は再生可能である。 最適化アルゴリズムAdaptivcrtはこの目的で開発された。 しかし、再同期された患者に対する良好な臨床的影響の実証は、証明されていないままである。
動作原理
AdaptivCRTアルゴリズムはDDDモードまたはDDDRモードでのみ使用でき、次のいずれかを選択することによってプログラムすることができます: 1)”適応性があるBi-V”の設定-装置は自動的に速度を計る変数(AVおよびVVの遅れ)を最大限に活用する–または2)”適応性があるBi-VおよびLV”の設定–装置は融合 このアルゴリズムは、3)”Nonadaptive CRT”をプログラミングすることによってオフにすることもできます。
このアルゴリズムは、AVまたはVV遅延の極端な値の使用につながることはありません。 AdaptivCRT機能のために、可能な感知されたAVの遅れは80msと140msの間で及ぶ。 心室内VV遅延のタイミングの範囲は、0msから40ms(左または右の前励起)まで変化する。
AdaptivCRT動作機能は、1)右心房リードによって記録されたEGMと右心室リードによって記録されたEGMとの間の遅延に対応する心房-心室伝導時間の定期的な評価; 2)右心房リードのバイポーラチャネルに記録された心房EGMとショックチャネルによって記録された心房EGMの端部との間の遅延に対応するP波の幅;3)右心室バイポールによって検出されたEGMとショックチャネルに記録されたEGMの端部との間の遅延に対応するQRS複合体の幅。
このアルゴリズムは、患者の固有の心房-心室伝導を毎分評価し、患者のAV間隔が正常または延長されているかどうかを決定する。 AV間隔の測定は300msに本質的な伝導を可能にするために感知され、速度を計られたAVの遅れを拡張することによって行われる。 3つ以上の連続したサイクルのための自発的な実施された心室事象がない場合、延長されたAV伝導が診断され、AV間隔測定間の時間間隔は倍増する(例えば、2分、4分、8分…など、最大16時間に達するまで)。
P波とQRS幅の測定は16時間ごとにスケジュールされています。 この間隔は、一日の様々な時間にサンプリングを保証します。 測定中、デバイスは記録チャンネルEGM1をRVコイル(HVA)/SVCコイル(HVB)(またはSVCコイルがない場合はHVA/心房アノード)に切り替えます。 5拍後、心房と心室EGMsとの間の遅延、P波の幅およびQRSの幅が測定される。
p波とQRS幅の最初の測定は、インプラントの30分後に予定されています。 注入後,パラメータAdaptivcrtをプログラミングすることにより,P波とQRS幅をいつでも測定できる。AdaptivCRTパラメータが”Adaptive Bi-V and LV”に設定されている場合、auto BIVモードとLVモードを自動的に切り替えることができます。
AdaptivCRTパラメータが”Adaptive Bi-V and LV”に設定されている場合、auto BIV 以下の条件が尊重されている場合、患者は純粋なLVモードで刺激されます:1)患者の心拍数は100bpm以下でなければなりません;2)自発心房EGMと自発心室EGMとの間の伝導遅延は200ms以下でなければなりません;3)ペース心房EGMと自発心室EGMとの間の伝導遅延は250ms以下でなければなりません。
これらの基準のいずれかが見つからない場合、患者は両室モードで刺激される。
アルゴリズム動作関数の詳細
このアルゴリズムの正確な機能は比較的機密です。最初のステップでは、デバイスは、患者のAV間隔が正常であるかまたは延長されているかを決定するために、内因性伝導を評価する。
通常のAV間隔は、心房感知間隔では200ms未満、心房ペース間隔では250ms未満と定義されます。
通常のAV伝導時間があり、患者の心拍数が100bpm未満の場合、デバイスは適応性のあるLVペーシングモード(LVペースのみ)を使用します。
LVのペースのタイミングは毎分起こる本質的なAV間隔の測定に基づいて自動的に調節される。
患者のAV伝導時間が133.3msを超える場合、LVペーシングは固有のAV間隔の約70%で発生します。
患者のAV伝導時間が133.3msを超える場合、LVペーシング
AV伝導時間が133.3ms未満の場合、lvペーシングは固有のQRSの40ms前に配信されます(計算されたAV遅延-40ms)。
内因性AV間隔が延長された場合、または患者の心拍数が100bpmを超える場合、またはLVキャプチャ管理(LVCM)によってLVキャプチャの損失が確認された場合、適応BiVモードが動作する。
AV遅延は、次のように計算されます。
- 感知された心房事象の後、AV遅延は、p波の終了後(ショックチャネルで測定される)が、内在QRSの開始前に少なくとも50msのペースに調整される。
- ペース心房イベントの後、AV遅延は、p波の終了後30ms(ショックチャネルで測定)が、心房ペーシング中の内因性QRSの開始前に少なくとも50msのペースに調整
適応型BiVペーシング中、最適なVV遅延がQRS幅から差し引かれます。
QRS持続時間(バイポーラRV EGMとショックチャンネル上のQRS EGMの終わりの間のタイミング)が50msと150msの間に含まれている場合、LVは事前励起されます。 QRS幅が1 5 0〜1 8 0msの間に含まれる場合、右心室予備励起が設定される。 QRS幅が5 0〜1 8 0msの間に含まれない場合、1 0msのLVまたはRV予備励起が使用される。
AV伝導時間とP波幅は、VV遅延を最適化するためにも使用されます。 自発的な心房リズムの間のAV伝導時間がP波幅よりも長い場合、VV遅延は0msに設定されます。