Av & VV forsinkelser
1. Grundlæggende begreber
- grundlæggende begreber : av delay og VV delay optimering
- av delay optimering
- VV delay optimering
- LV pacing alene eller biventrikulær pacing ?
- AdaptivCRT algoritme
biventrikulær Resynkronisering giver signifikant klinisk fordel, en omvendt remodeling med reduktion af hjertevolumen og et fald i sygelighed og dødelighed hos patienter med hjertesvigt med bred kr. Hovedbegrænsningen ved denne terapi er, at alle undersøgelser fandt en betydelig procentdel af patienter, der ikke reagerer positivt på resynkroniseringsterapi. Forskellige tilgange er blevet foreslået for at reducere procentdelen af ikke-respondenter. Når patienten er implanteret, kan en suboptimal justering af CRT-enheden bidrage til at ændre kvaliteten af responsen. CRT-princippet er at ændre aktiveringssekvensen hos en patient med elektrisk ledningsforstyrrelse ved at justere aktiveringsforsinkelserne mellem en højre atriel bly, en højre ventrikulær bly og en venstre ventrikulær bly. To programmerbare parametre er tilgængelige i denne sammenhæng: 1) AV-forsinkelsen, der bestemmer aktiveringstimingen mellem højre atrium og højre ventrikel, med uafhængig programmering af en detekteret AV-forsinkelse (efter påvisning af en spontan atrial (som cyklus-BV)) og en tempo AV-forsinkelse efter et atrialt tempo (AP-cyklus BV). Det er muligt at programmere en variabel av-forsinkelse med en lineær reduktion af AV-forsinkelsen parallelt med stigningen i hjertefrekvens; 2) VV-forsinkelsen regulerer aktiveringsforsinkelsen mellem højre ventrikel og venstre ventrikel; samtidig aktivering (VV-forsinkelse til 0), en højre foraktivering (RV-LV, H ms) eller en venstre foraktivering (LV-lv RV, H ms) er programmerbar; det er ikke muligt at programmere en variabel VV-forsinkelse med forskellige værdier i hvile og under træning. Akutte hæmodynamiske undersøgelser har tydeligt vist en betydelig fordel ved optimeringen af AV-og / eller VV-forsinkelsen. Den kliniske demonstration af denne fordel er meget mindre overbevisende.
av FORSINKELSESOPTIMERING
atrialkontraktionen bidrager til 20-30% af hjerteproduktionen I Hvile hos patienter med hjertesvigt med systolisk dysfunktion, dette bidrag øges under træning. Hjertesvigt patienter med elektrisk ledningsforstyrrelse viser ofte atrioventrikulær asynkroni med en forkortelse af påfyldningstiden, en sammensmeltning af E og A bølger og diastolisk mitral regurgitation.
hos resynkroniserede patienter giver programmering af en kort AV-forsinkelse mulighed for at foregribe E-bølgen, en dissociation af E og A-bølger og forlængelse af påfyldningstiden. AV-forsinkelsen bør ikke indstilles for kort, fordi dette ville resultere i amputation af A-bølgen ved mitrallukning. Justering af AV-forsinkelsen anbefales efter implantation af en CRT-pacemaker eller defibrillator, selvom niveauet af klinisk evidens er beskedent.
der er store interindividuelle variationer i intra-atriel ledning og intra-ventrikulære lidelser, der genererer markante forskelle med hensyn til optimal AV-forsinkelse, der teoretisk begrunder en skræddersyet tilgang til hver patient. De sensed og paced AV forsinkelser er uafhængigt programmerbare og skal også optimeres uafhængigt. En begrænsning af optimeringen af AV-forsinkelsen er, at den normalt udføres i hvile i liggende stilling og for en given puls. Disse forhold adskiller sig væsentligt fra dem, der observeres i hverdagen. Under træning, i modsætning til patienter med sundt hjerte, hvor den optimale AV-forsinkelse forkortes med stigende hjerterytme, ser det ud til, at resynkroniseret patients respons på stress ikke er stereotyp. Hos nogle patienter er den optimale AV-forsinkelse under træning længere end i hvile, i andre er den kortere. Den systematiske brug af den automatiske av-forsinkelsesalgoritme sikrer sandsynligvis kontinuerlig optagelse under træning, men er ikke nødvendigvis forbundet med en yderligere hæmodynamisk fordel. Derfor bør programmeringen diskuteres for hver patient. Biventrikulær Resynkronisering muliggør omvendt ombygning med en progressiv reduktion over tid af det Tele-systoliske og slutdiastoliske volumensandtryk. Derfor bør optimeringen af AV-forsinkelsen ideelt gentages periodisk.
den optimale av-forsinkelse muliggør et maksimalt bidrag fra venstre atrial sammentrækning til venstre ventrikulær fyldning, forlænger påfyldningstiden, forbedrer hjerteudgangen i fravær af diastolisk mitral regurgitation.
hvis AV-forsinkelsen er indstillet for lang, forekommer atriel sammentrækning for tidligt i diastol, hvilket begrænser det atrielle Bidrag til den ventrikulære fyldning. Den atriale sammentrækning er overlejret med den indledende diastoliske fase. Det hjerte ekkokardiografi finder en fusion mellem e-bølge og en bølge og en kort påfyldningstid med en vedvarende diastolisk mitral regurgitation.
hvis AV-forsinkelsen er indstillet for kort, forekommer den ventrikulære sammentrækning for tidligt, hvilket resulterer i for tidlig mitral lukning, der afbryder den aktuelle fyldning og begrænser atrielt Bidrag til ventrikulær fyldning. Ekkokardiografien finder en for tidlig e-bølge, en lang påfyldningstid og splittet E og A-bølger med en afkortet a-bølge ved mitrallukning. Faldet i slutdiastolisk tryk og den nedsatte forbelastning fører til en reduktion i dP / dt maks og hjerteudgangen.
før du starter av-forsinkelsesoptimeringen, skal nogle elementer være kendt. Hos patienter med komplet atrioventrikulær blok og AV-blok af høj kvalitet eller med et meget langt PR-interval vil ændringer i AV-forsinkelse ikke have nogen direkte effekt på graden af ventrikulær indfangning og fusion. I modsætning hertil vil forlængelse af AV-forsinkelsen hos patienter med konserveret atrioventrikulær ledning forårsage en progressiv fusion med spontan aktivering. Justering af AV-forsinkelsen skal udføres under elektrokardiografisk kontrol ved at integrere ideen om, at i gruppen af patienter uden komplet AV-blok, som repræsenterer størstedelen af patienterne, vil Indstilling af AV-forsinkelsen variere forsinkelsen mellem atrial systole og ventrikulær systole, men også vil direkte forstyrre den ventrikulære aktiveringssekvens og graden af ventrikulær fusion. For at overvinde denne vanskelighed programmeres AV-forsinkelsen ofte systematisk kort (mellem 90 og 120 ms efter en registreret atriel aktivitet og mellem 130 og 150 ms efter atriel pacing).
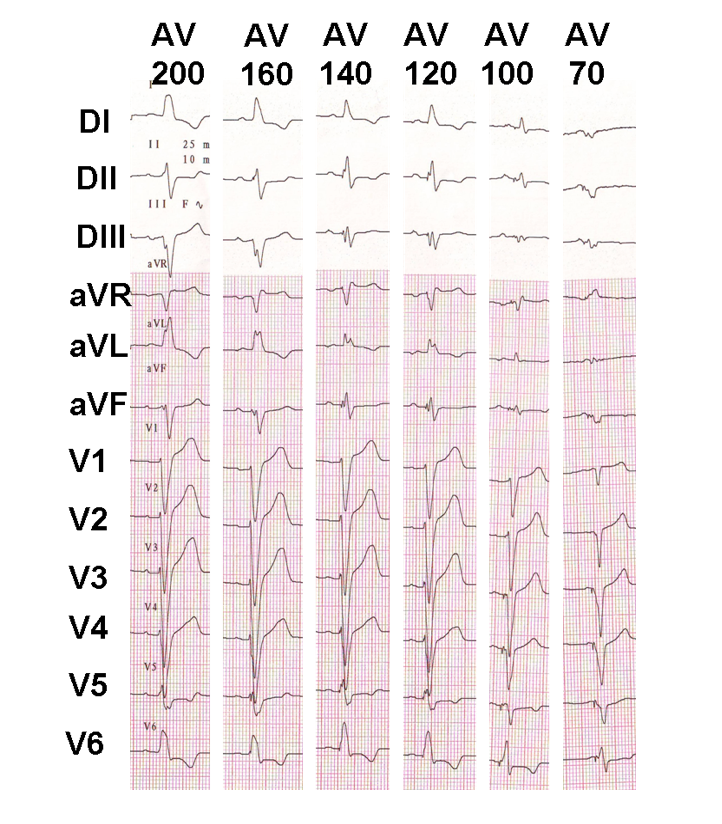
eksempel på progressiv av-forsinkelsesjustering hos en resynkroniseret patient med bevaret AV-ledning; progressiv fusion vises med forlængelsen af AV-forsinkelsen.
forskellige teknikker er blevet foreslået for at optimere AV-forsinkelsen:
- ekkokardiografi
Forskellige ekkokardiografiske metoder er blevet foreslået for at optimere AV-forsinkelsen: Ritters metode (der ikke er valideret i en population af patienter med hjertesvigt), søgningen efter en maksimal aorta-eller mitral VTI, en maksimal DP / dt-maks og den iterative metode. Sidstnævnte bruges i vid udstrækning i klinisk praksis, idet målet er at opnå den længste påfyldningstid uden amputation af A-bølgen baseret på trans-mitral strømningsanalyse. - andre metoder
forskellige estimater af hjertets kontraktilitet eller hjerteudgang kan anvendes: bølgepuls, blodtryk, DP / dt maks, elektrokardiografisk udseende … Den kliniske anvendelighed i daglig praksis er ofte begrænset. - automatisk optimeringsalgoritme indlejret i enheden
Hvis gentagne optimeringer af AV-forsinkelse er nødvendige og skal udføres under forskellige betingelser for forbelastning, ville den ideelle løsning være, at pacemakeren realiserer det selv. AdpativCRT-funktionen er tilgængelig i den nyeste generation af Medtronic defibrillatorer; driftsprincipperne for denne nye algoritme vil blive diskuteret i slutningen af dette kapitel.
VV FORSINKELSESOPTIMERING
nogle patienter reagerer ikke på CRT og fortsætter med at vise en signifikant mekanisk ventrikulær dyssynkroni efter implantation. Justering af VV-forsinkelsen resulterer i sekventiel biventrikulær pacing og har en direkte indvirkning på sekvensen af ventrikulær aktivering. Ændring af VV-forsinkelsen kan foreslås for at reducere den vedvarende asynkroni hos ikke-responderende patienter. Denne parameter forekommer teoretisk interessant hos patienter med en suboptimal position af LV-ledningen eller en latenstid og en forlænget ledningstid på stimuleringsstedet. Hvis optimeringen af VV-forsinkelse muliggør signifikant akut hæmodynamisk fordel, forbliver spørgsmålet om den kliniske relevans af denne parameter debatteret og ikke bekræftet af kliniske undersøgelser. Hvad angår indstilling af AV-forsinkelsen, er det sandsynligt, at ombygningsprocessen direkte påvirker optimeringen af VV-forsinkelse, og at optimeringen af denne parameter skal gentages over tid og under forskellige forbelastningsforhold.
de samme værktøjer kan bruges til at optimere av og VV forsinkelse. Hjerte-ekkokardiografi anvendes ofte i klinisk praksis. Den aorta VTI, der afspejler hjerteudgangen, DP/dt maks, der afspejler hjertekontraktiliteten eller måling af graden af ventrikulær asynkroni anvendes for det meste. Endnu en gang foreslår AdaptivCRT-funktionen også automatisk at optimere VV-forsinkelsen. I lyset af de praktiske grænser for VV-optimeringen ser den gentagne automatiske justering af denne parameter af selve enheden lovende ud. Det er dog stadig nødvendigt at demonstrere dets kliniske relevans.
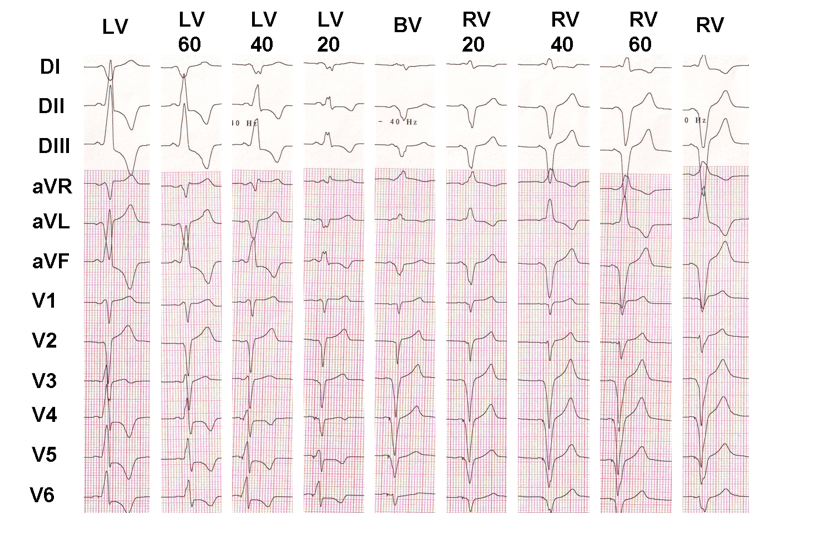
dette eksempel viser effekten af VV-forsinkelse på den ventrikulære elektriske aktivering; hvis det er let at vise, at det elektrokardiografiske udseende faktisk er forskelligt fra en konfiguration til en anden, er det meget vanskeligere at bestemme, hvilken konfiguration der giver det bedste kliniske respons.
LV PACING alene eller biventrikulær PACING ?
et af driftsprincippet for AdaptivCRT-algoritmen består i at vælge mellem venstre ventrikulær med fusion og biventrikulær pacing.ingen undersøgelse har nogensinde vist overlegenhed af biventrikulær pacing på en ren venstre ventrikulær stimulering. I modsætning hertil har akutte hæmodynamiske undersøgelser konsekvent fundet signifikant fordel ved isoleret venstre ventrikulær pacing. Tilsvarende fandt kliniske undersøgelser en fordel mere eller mindre identisk med hensyn til NYHA-klasse, træningskapacitet og ventrikulær ombygning til dem, der blev observeret med biventrikulær pacing. Ikke desto mindre blev store undersøgelser, der demonstrerede fordelene ved Resynkronisering, alle udført med biventrikulær stimulering og ikke med venstre ventrikulær stimulering.
i LV-pacekonfiguration kan Resynkronisering af de to ventrikler opnås ved fusion mellem venstre ventrikulær paced aktivering af højre ventrikels indre aktivering. Hvis det ser ud til, at den optimale akutte hæmodynamiske fordel kan opnås med en vis grad af fusion (begrænsede data om et meget begrænset antal patienter), er denne optimale fusionsgrad vanskelig at definere og opretholde under træning (ændringer i puls og PR-interval).isoleret venstre ventrikulær pacing er en attraktiv mulighed, især hvis den implanterede enhed er en CRT-pacemaker. Faktisk kan det udføres ved anvendelse af en konventionel dobbeltkammerpacemaker uden implantation af højre ventrikulær bly, hvilket øger omkostningseffektivitetsforholdet og reducerer risikoen for komplikation. Hos patienter, der er afhængige af AV-blokpacemaker, forekommer det imidlertid risikabelt at implantere kun en venstre ventrikulær bly i betragtning af den højere procentdel af blyaflastning og høj pacetærskel. Hos patienter implanteret med en CRT-defibrillator er implantationen af en højre ventrikulær bly afgørende. Programmering af enheden i en “kun LV-stimulering” – konfiguration undgår imidlertid forbruget forbundet med højre ventrikulær pacing.
ADAPTIV-CRT-algoritme
som tidligere set ville det ideelle til gentagne optimeringer af pacekonfigurationen være, at enheden selv udfører dette automatisk. Denne optimeringsprocedure har ingen ekstra omkostninger og er “ubesværet” for lægen og de forskellige kliniske afdelinger (ekkokardiografi, elektrofysiologi…). Desuden er størstedelen af målinger foretaget af enheden reproducerbar. Optimeringsalgoritmen AdaptivCRT blev udviklet med dette mål. Demonstrationen af dens gunstige kliniske indvirkning på resynkroniserede patienter forbliver imidlertid uprøvet.
driftsprincipper
AdaptivCRT-algoritmen er kun tilgængelig i DDD-eller DDDR-tilstand og kan programmeres til ved at vælge enten: 1) indstillingen” adaptiv Bi-V “- enheden optimerer automatisk pacingsparametrene (av – og VV-forsinkelser) – eller 2) indstillingen” adaptiv Bi-V og LV ” – enheden vælger mellem en ren LV-pacekonfiguration med fusion og en regelmæssig biventrikulær pacing med optimering af AV-og VV-forsinkelserne. Denne algoritme kan også slukkes ved programmering 3) “Nonadaptive CRT”.
denne algoritme fører aldrig til brugen af ekstreme værdier af AV-eller VV-forsinkelser. For AdaptivCRT-funktion er mulige registrerede av-forsinkelser mellem 80 ms og 140 ms. Mulige AV-forsinkelser i tempo varierer mellem 100 ms og 180 ms. tidsintervallet for de intraventrikulære VV-forsinkelser varierer fra 0 ms til 40 ms (venstre eller højre præ-ophidselse).
AdaptivCRT-driftsfunktion er afhængig af den regelmæssige evaluering af 1) Den atrio-ventrikulære ledningstid, hvilket svarer til forsinkelsen mellem EGM registreret af den højre atriale ledning og EGM registreret af den højre ventrikulære ledning; 2) bredden af P-bølgen, hvilket svarer til forsinkelsen mellem den atriale EGM registreret på den bipolære kanal i den højre atriale ledning og enden af den atriale EGM registreret af chokkanalen; 3) bredden af KRS-komplekset, der svarer til forsinkelsen mellem EGM detekteret af den højre ventrikulære Bipol og enden af EGM optaget på chokkanalen.
algoritmen vurderer patientens indre atrio-ventrikulære ledning hvert minut og bestemmer, om patientens AV-interval er normalt eller forlænget. AV-intervalmålingen udføres ved at udvide den registrerede og tempo AV-forsinkelse til 300 ms for at muliggøre indre ledning. I fravær af spontan udført ventrikulær hændelse i mere end 3 på hinanden følgende cyklusser diagnosticeres en langvarig AV-ledning, og tidsintervallet mellem av-intervalmålinger fordobles (for eksempel 2 min, 4 min, 8 min… og så videre, indtil maksimalt 16 timer er nået).
målingerne af P-bølge-og KVRS-bredden planlægges hver 16.time. Dette interval garanterer en prøveudtagning på forskellige tidspunkter af dagen. Under målingen skifter enheden optagekanalen EGM 1 til RV-spole (HVA)/ SVC-spole (HVB) (eller HVA/atrialanode i fravær af SVC-spole). Efter 5 slag måles forsinkelsen mellem det atriale og det ventrikulære EGMs, bredden af P-bølgen og bredden af KRS.
den første måling af P-bølgen og KRS-bredden er planlagt 30 minutter efter implantatet. Efter implantation kan P-bølgen og KVRS-bredden måles når som helst ved at programmere parameteren AdaptivCRT.
Hvis AdaptivCRT-parameteren er indstillet til “adaptiv Bi-V og LV”, kan den automatisk skifte mellem auto BIV og LV-tilstand. Patienten vil blive stimuleret i ren LV-tilstand, hvis følgende betingelser overholdes: 1) patientens puls skal være mindre end eller lig med 100 bpm; 2) ledningsforsinkelsen mellem den spontane atrielle EGM og den spontane ventrikulære EGM skal være mindre end eller lig med 200 ms; 3) ledningsforsinkelsen mellem den pacede atrielle EGM og den spontane ventrikulære EGM skal være mindre end eller lig med 250 ms.
Hvis et af disse kriterier ikke findes, stimuleres patienten i en biventrikulær tilstand.
detaljer om algoritmens driftsfunktion
den nøjagtige funktion af denne algoritme er relativt fortrolig.
i et første trin vurderer enheden iboende ledning for at bestemme, om en patients AV-interval er normalt eller forlænget. Normale av-intervaller er defineret som mindre end 200 ms for atrialfølte intervaller og mindre end 250 ms for atrialt tempo intervaller.
i nærvær af en normal av-ledningstid, og hvis patientens puls er under 100 bpm, bruger enheden den adaptive LV-pacingtilstand (kun LV-tempo). Tidspunktet for LV-tempoet justeres automatisk baseret på den iboende AV-intervalmåling, der finder sted hvert minut.
hvis patientens AV-ledningstid overstiger 133,3 ms, forekommer LV-pacingen omkring 70% af det indre AV-interval.
Hvis AV-ledningstiden er ringere end 133,3 ms, leveres LV-pacingen 40 ms før den iboende hastighed (beregnet AV-forsinkelse-40ms).
når iboende AV-intervaller forlænges, eller når patientens puls er over 100 bpm, eller hvis et tab af LV-indfangning bekræftes af LV-indfangningsstyring (LVCM), fungerer den Adaptive BiV-tilstand.
AV-forsinkelsen beregnes derefter som følger:
- efter en detekteret atriel begivenhed justeres AV-forsinkelsen til tempo 40 ms efter afslutningen af P-bølgen (målt på chokkanalen), men mindst 50 ms før begyndelsen af den indre hastighed.efter en paced atrial begivenhed justeres AV-forsinkelsen til tempo 30 ms efter afslutningen af P-bølgen (målt på chokkanalen), men mindst 50 ms før begyndelsen af den indre kr under atrial pacing (timing mellem atrial stimulus og den bipolære højre ventrikulære EGM).
under adaptiv BiV-pacing trækkes den optimale VV-forsinkelse fra bredden.
hvis varigheden (timingen mellem den bipolære RV-EGM og slutningen af EGM-EGM på chokkanalen) er inkluderet mellem 50 ms og 150 ms, vil LV være forspændt. Hvis KVR-bredden er inkluderet mellem 150 og 180 ms, indstilles en højre ventrikulær præ-eksitation. Hvis KVR-bredden ikke er inkluderet mellem 50 og 180 ms, anvendes en LV-eller RV-præ-spænding på 10 ms.
AV-ledningstiderne og p-bølgebredden vil også blive brugt til at optimere VV-forsinkelsen. Hvis AV-ledningstiden under spontan atrialrytme er længere end P-bølgebredden, indstilles VV-forsinkelsen til 0 ms.