Bloqueos Intraventriculares
Información del capítulo
Brignole M, Auricchio A, Baron-Esquivias G, et al; Comité de Directrices de Práctica (CPG) del CES. Guía ESC 2013 sobre estimulación cardíaca y terapia de resincronización cardíaca: el Grupo de Trabajo sobre estimulación cardíaca y terapia de resincronización de la Sociedad Europea de Cardiología (ESC). Desarrollado en colaboración con la Asociación Europea del Ritmo Cardíaco (EHRA). Eur Heart J. 2013 Aug; 34(29): 2281-329. doi: 10.1093 / eurheartj / eht150. Epub 2013 Jun 24. PubMed PMID: 23801822.
Definición, Etiología, patogenesistop
Los bloqueos intraventriculares pueden tener un patrón de bloqueo de rama de His, un patrón de bloqueo fascicular o ambos y ser el resultado de una desaceleración o interrupción significativa de la conducción. Los posibles patrones de bloqueo intraventricular incluyen:
1) Bloqueo fascicular anterior o posterior izquierdo.
2) Bloqueo de rama derecha (BRD) (Figura 3.2-5) o bloqueo de rama izquierda (BRI) (Figura 3.2-6).
3) BRD con bloqueo fascicular anterior o posterior izquierdo (bloqueo bifascicular; según la definición de la Sociedad Europea de Cardiología, el BRI aislado también es un bloqueo bifascicular).
El bloqueo trifascicular se refiere al deterioro de la conducción simultánea o alterna en todos los fascículos. Este término también se utiliza a veces en el caso del bloqueo bifascicular con bloqueo auriculoventricular (AV) de primer grado, pero la definición no es precisa, ya que la prolongación de la PR en estos pacientes podría estar relacionada con el ganglio AV y no con un bloqueo en el fascículo restante. El deterioro simultáneo en los 3 fascículos se presenta como bloqueo cardíaco completo.
Causas de BRD: Cardiopatía congénita (con mayor frecuencia comunicación interauricular), cardiopatía isquémica (EIC) o fibrosis idiopática. Esta es con frecuencia una patología aislada. Las características de un pseudo BRD con elevación del segmento ST se observan en el síndrome de Brugada.
Causas de BRI: Cardiopatía estructural: EIC, miocardiopatía (particularmente miocardiopatía dilatada), miocarditis, cardiopatía congénita o adquirida, enfermedad del tejido conjuntivo, infiltrados miocárdicos en el curso de diversas afecciones, fibrosis idiopática o calcificaciones.
Los bloqueos intraventriculares pueden ser causados por fármacos antiarrítmicos, en particular fármacos de clase I (ver Tabla 3.4-1) y amiodarona. Los bloqueos de rama son más frecuentes en pacientes con taquicardia y menos frecuentes en pacientes con bradicardia.
Las características clínicas y el historial natural
Los bloqueos intraventriculares sin bloqueo AV avanzado suelen ser asintomáticos. En pacientes con disfunción del VI e insuficiencia cardíaca, el BRI empeora la disfunción del VI y la regurgitación mitral, y por lo tanto también la insuficiencia cardíaca.
Los pacientes con bloqueos bifasciculares y trifasciculares tienen riesgo de progresión lenta a bloqueo AV avanzado o completo (esto se debe sospechar en pacientes con síncope de nueva aparición). Nota el riesgo de taquicardia ventricular.
Diagnosticistop
El diagnóstico se basa en criterios electrocardiográficos (ECG).
1. Bloqueo fascicular izquierdo:
1) Desviación del eje izquierdo > -30 grados (bloqueo fascicular anterior) o desviación del eje derecho >+90 grados (bloqueo fascicular posterior).
2) Complejo QRS < 0.12 segundos.
3) Ondas:
a) Una onda S dominante en las derivaciones II, III y aVF, una onda Q pequeña y una onda R dominante en las derivaciones I y aVL: Bloqueo fascicular anterior.
b) Una onda S dominante en las derivaciones I y aVL, una onda R dominante en las derivaciones II, III y AVF: Bloqueo fascicular posterior.
2. Bloqueo de rama del haz:
1) Complejo QRS ≥0,12 segundos.
2) Los segmentos ST y las ondas T son generalmente discordantes de la desviación dominante del complejo QRS.
3) Patrón QRS:
a) patrones rsR, rSR o rsr, o raramente un patrón de onda R con muescas anchas en V1 a V2: BRD (ver Figura 3.2-3). rS en V1: LBBB.
b) Complejos QRS monofásicos con onda R bifásica o con muescas en V5 a V6: BRI (ver Figura 3.2-3). RS, RS en V6: RBBB.
Top de tratamiento
1. Manejo de la condición subyacente.
2. Indicaciones para el implante de marcapasos en pacientes con bloqueo de rama:
1) Síncope, bloqueo de rama y hallazgos electrofisiológicos positivos del estudio definidos como un intervalo His-ventricular (HV) ≥70 milisegundos (tiempo de conducción por debajo del ganglio AV) o desencadenando un bloqueo AV de segundo o tercer grado en las fibras His / Purkinje durante la estimulación auricular con frecuencia creciente o desafío farmacológico.
2) Bloqueo de rama alterna, independientemente de los síntomas.
3. Indicaciones para estimulación biventricular (terapia de resincronización cardíaca): ver Insuficiencia cardíaca Crónica.
FiguresTop
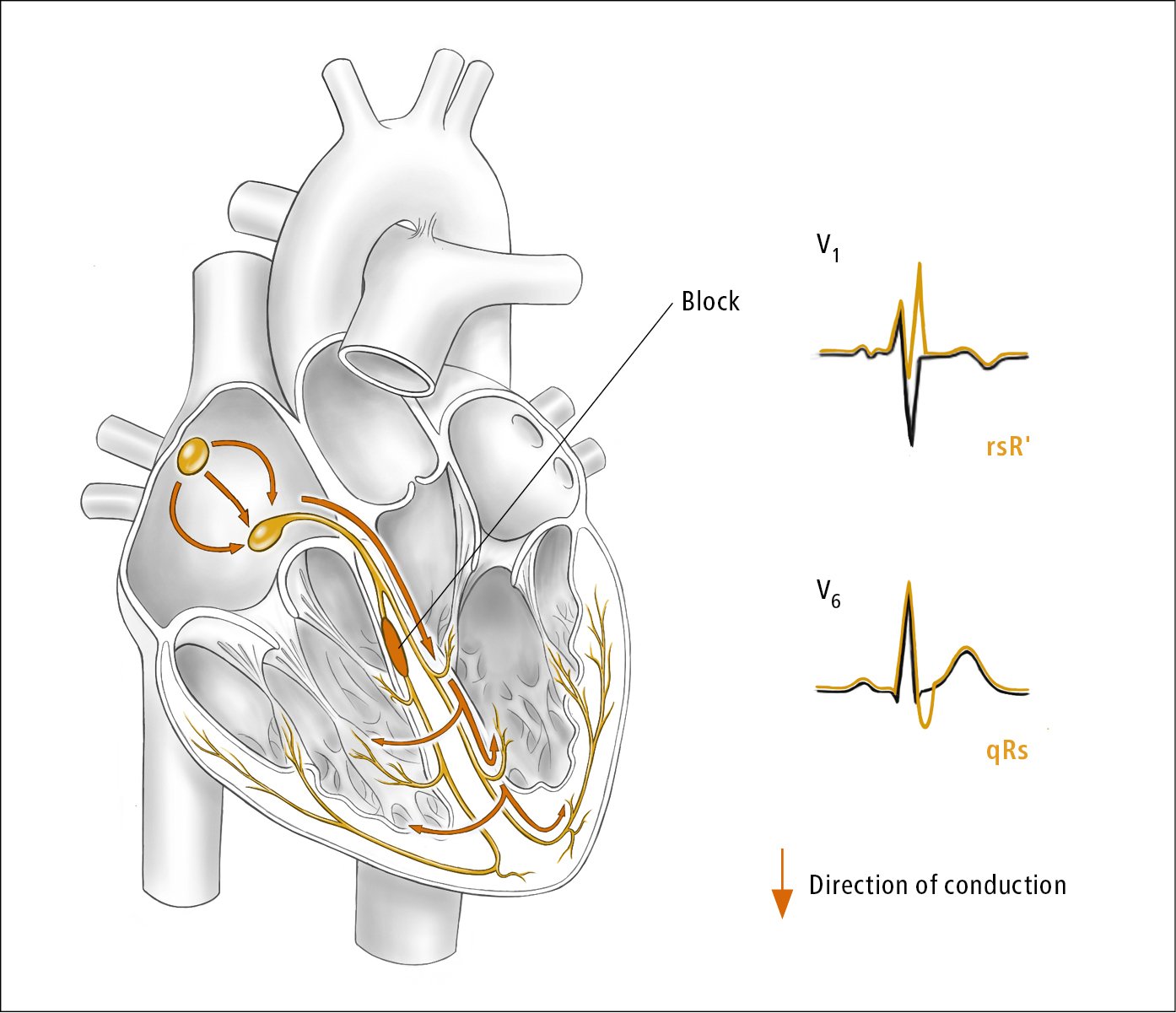
la Figura 3.2-5. Bloqueo de rama derecha. Ilustración cortesía de la Dra. Shannon Zhang.
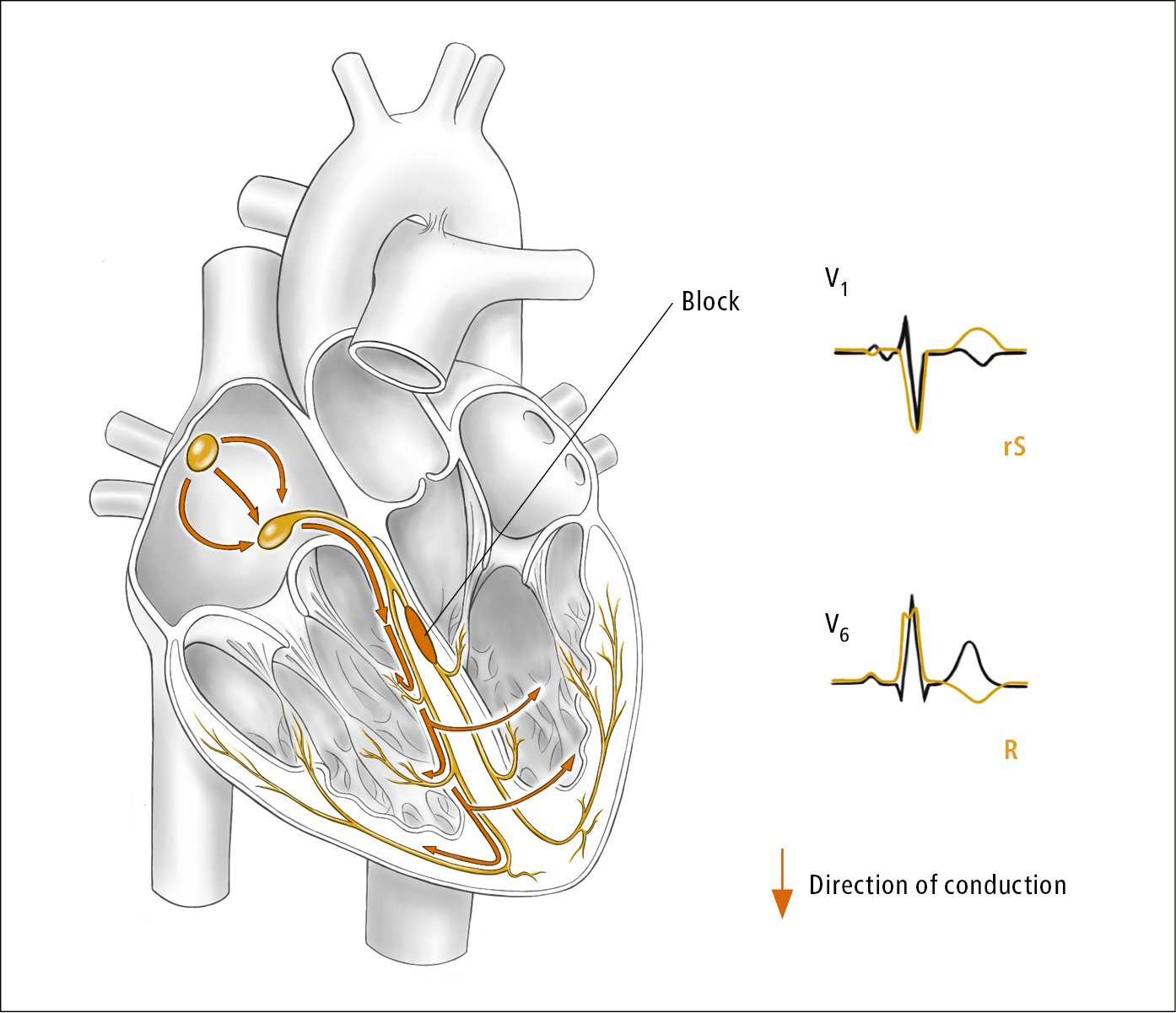
Figura 3.2-6. Bloqueo de rama izquierda. Ilustración cortesía de la Dra. Shannon Zhang.