Qué aspecto tiene: Distensión de la vena Yugular
Vea también cómo se ven las Respiraciones Agonales, las Convulsiones y el Paro Cardíaco y la RCP
La distensión de la vena yugular o DVJ (alternativamente presión de la vena yugular JVP o pulsación de la vena yugular) se encuentra entre los fenómenos clínicos más mencionados pero menos descritos en el SME. Si trataras de contar cuántas veces ocurre en tu libro de texto, te quedarías sin dedos, pero muchos de nosotros nos graduamos sin siquiera ver una imagen de él, no importa desarrollar la perspicacia para reconocerlo de manera confiable en una emergencia.
JVD es simplemente el «abultamiento» visible de las venas yugulares externas a cada lado del cuello. Estas son venas grandes que drenan la sangre de la cabeza y la devuelven directamente al corazón. Dado que se encuentran cerca de la superficie, proporcionan una medida razonablemente buena de la presión venosa sistémica.
La DVJ se eleva en cualquier momento en que el retorno venoso es mayor que la capacidad del corazón para bombear la sangre hacia afuera. Recuerde que no estamos hablando de los vasos que se conectan al corazón izquierdo; eso involucra las arterias y venas pulmonares, que no son visibles en el cuello. (En cambio, el mejor indicador de hipertensión pulmonar es el líquido audible en los pulmones.) Más bien, estamos hablando de la vasculatura sistémica, que drena hacia el ventrículo derecho a través de la aurícula derecha. Cuando las venas no se vacían, miramos río abajo para descubrir qué parte de la bomba está fallando. Por lo tanto, la DVJ es causada por insuficiencia cardíaca derecha. (Por supuesto, la causa más común de insuficiencia cardíaca derecha es la insuficiencia cardíaca izquierda, por lo que no significa que sea un evento aislado. Si la ECJ no es culpa del corazón, entonces buscamos los niveles de líquido. Demasiado volumen circulante dará lugar a venas abultadas por razones obvias; los tubos flexibles están simplemente extra llenos.
Aunque probablemente se vea con mayor frecuencia, y sea la mayoría diagnóstica, en pacientes con ICC sobrecargados de volumen, la razón principal por la que se insiste en la ECJ en el EMS es porque es un signo útil de varias emergencias agudas. Principalmente, se trata de afecciones cardíacas obstructivas, donde algún tipo de presión impide la capacidad del corazón para expandirse, y se necesita atención inmediata para aliviar la presión a fin de prevenir una muerte incurable. Al igual que la vejiga, el corazón es solo una bolsa flexible de músculo blando, y aunque el músculo es muy bueno para apretar, no tiene capacidad para expandirse activamente. Por lo tanto, el corazón se llena solo con cualquier sangre que fluya pasivamente hacia él, y si está siendo exprimido externamente por la presión en el pecho, no puede llenarse mucho.
El neumotórax a tensión es quizás la causa más común, donde el aire se filtra de los pulmones a la cavidad torácica sin forma de escapar; a medida que aumenta la presión en el pecho, afecta al corazón. Los síntomas asociados son dificultad respiratoria, disminución de los sonidos respiratorios en el lado afectado e hipotensión. El neumotórax puede ser corregido fácilmente por los paramédicos usando descompresión con aguja.
El taponamiento cardíaco es otra causa, donde el líquido se filtra desde el corazón hacia el pericardio, un saco inflexible que lo rodea (esta fuga se denomina derrame pericárdico), que finalmente llena el espacio disponible y comprime el miocardio. Los síntomas asociados son hipotensión y sonidos cardíacos amortiguados (estos más la DVJ se conocen como tríada de Beck). El taponamiento no se puede tratar en el campo, pero un departamento de emergencias puede realizar una pericardiocentesis, donde se inserta una aguja a través del pericardio. (Para los médicos, los alternantes eléctricos en el monitor también apoyan el taponamiento.
Un síndrome bastante menos común que puede producir efectos obstructivos similares es la pericarditis constrictiva grave, inflamación del pericardio generalmente causada por una infección.
JVD no es un hallazgo de todo o nada, la cantidad de distensión visible en el cuello dependerá del grado de presión venosa. La gravedad quiere tirar de la sangre hacia abajo, por lo que cuanta más presión venosa, más alta subirá la distensión del cuello; la DVJ profunda alcanza muchas pulgadas por el cuello, la DVJ leve solo cubrirá unos pocos centímetros. La presión en realidad se puede cuantificar midiendo la altura vertical del punto de distensión más alto (medido desde el corazón mismo, utilizando el ángulo de Louis como punto de referencia), pero esto es probablemente más detalle de lo que se necesita en el campo. Basta con decir que la distensión que alcanza más de 2-4 cm de distancia vertical (a diferencia de la distancia en el cuello) por encima del pecho generalmente se considera patológica, y menos de 1-2 cm puede considerarse sugestiva de hipovolemia.
Si cambia con la respiración, la DVJ debe elevarse durante la espiración y caer con la inspiración. Inhalar implica usar el diafragma para crear «succión» en el pecho, reducir la presión y permitir un mayor retorno venoso, drenando las yugulares. Un aumento paradójico del JVD durante la inspiración (piense: cuando el pecho sube) se conoce como signo de Kussmaul (no debe confundirse con las respiraciones de Kussmaul, que es un patrón de respiración), y es particularmente sugestivo de patologías obstructivas.
JVD puede ser difícil de apreciar en todos los casos, excepto en los más significativos. Ayuda a desviar la cabeza del paciente e iluminar el área con retroiluminación en ángulo, lo que crea un efecto de «sombra». La pulsación yugular no debe confundirse con un pulso carotídeo visiblemente delimitado. Para distinguirlos, recuerde que aunque las venas yugulares pueden palpitar visiblemente, su ritmo es generalmente complejo, con múltiples pulsaciones para cada latido del corazón (puede sentir la carótida para comparar los dos). El «pulso» yugular nunca será palpable; la distensión puede ser fácilmente ocluida por los dedos y se sentirá como nada.
Estrictamente hablando, la yugular interna generalmente se considera más útil para el diagnóstico que la yugular externa, pero es mucho más difícil de examinar, por lo que esta última se usa a menudo. Por varias razones, muchas personas también encuentran que la yugular derecha es más útil que la izquierda, aunque en una ambulancia es más difícil examinarla.
La mayoría de las veces, la ECV se examina en una posición inclinada o semi-cazadora de 30-45 grados. Si el paciente está en decúbito supino, la falta total de DVJ visible es en realidad patológica e indicativa de bajo volumen; en esta posición, las venas yugulares suelen estar bien llenas. (Piense: las venas planas en un paciente plano son malas.) JVD cuando la cabeza está elevada es más de nuestro interés.
A continuación, algunos ejemplos de JVD visible, además de algunos consejos de examen. Se recomienda que comience a verificar esto en sus pacientes sanos ahora, para que sepa cómo se ve antes de intentar hacer una llamada de diagnóstico utilizando su presencia. Y hasta que lo haga, deje de documentar «sin JVD» en sus evaluaciones.
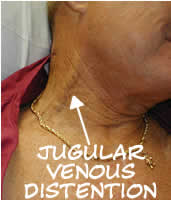
Significant JVD
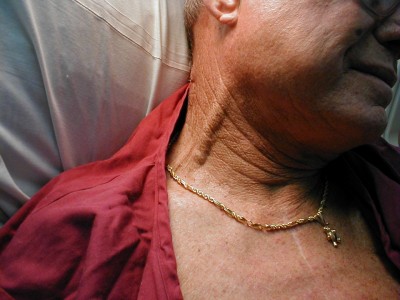
A different, much larger view of the same (click to enlarge)
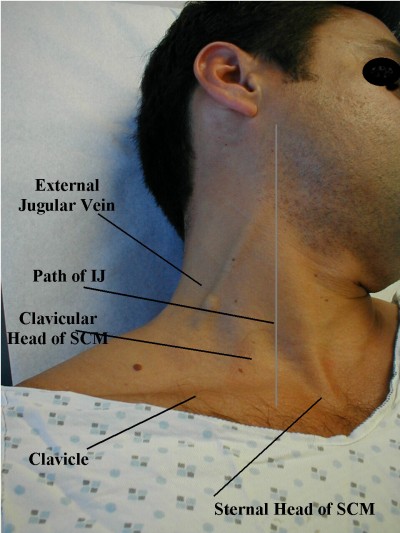
Click through for a good discussion of JVD assessment
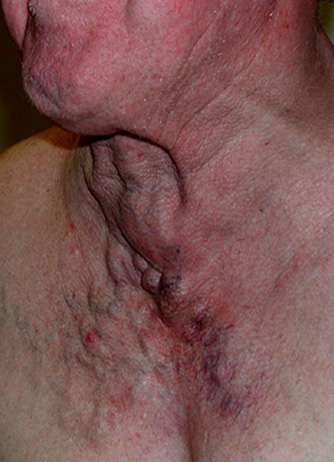
Some more subtle JVD
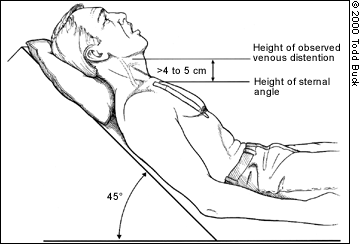
The basic method of measuring JVD
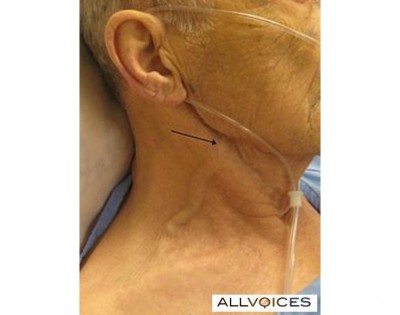
A yugular externa bien gruesa y ondulada
Aquí hay una estudiante que hace que su yugular externa «reviente» al inclinarse fuertemente hacia abajo, también conocida como la maniobra de Valsalva. Esto aumenta notablemente la presión torácica, aumentando el respaldo venoso; es una exageración del efecto observado durante la exhalación normal.
Otro ejemplo de alguien que induce la ECV por una Valsalva
Aquí hay un gran video que demuestra la apariencia de la ECV, cómo medirla y probar el reflejo abdominoguugular (anteriormente conocido como hepatoyugular), que implica presionar el abdomen para elevar la presión torácica.
A brief clip of jugular venous pulsation, visible mainly toward the suprasternal notch.