Av & VV forsinkelser
1. Grunnleggende begreper
- Grunnleggende begreper : av forsinkelse og vv forsinkelse optimalisering
- av forsinkelse optimalisering
- VV forsinkelse optimalisering
- LV pacing alene eller biventricular pacing ?
- AdaptivCRT algoritme
Biventrikulær resynkronisering gir signifikant klinisk fordel, en omvendt remodeling med reduksjon av hjertevolumet og en reduksjon i sykelighet og dødelighet hos hjertesviktpasienter med brede QRS. Hovedbegrensningen av denne terapien er at alle studier fant en betydelig prosentandel av pasientene som ikke reagerer positivt på resynkroniseringsbehandlingen. Ulike tilnærminger har blitt foreslått for å redusere prosentandelen av ikke-respondere. Når pasienten er implantert, kan en suboptimal justering AV CRT-enheten bidra til å endre kvaliteten på responsen. PRINSIPPET FOR CRT er å endre aktiveringssekvensen hos en pasient med elektrisk ledningsforstyrrelse ved å justere aktiveringsforsinkelsene mellom en høyre atriell bly, en høyre ventrikulær bly og en venstre ventrikulær bly. To programmerbare parametere er tilgjengelige i denne sammenheng: 1) av-forsinkelsen som bestemmer aktiveringstimingen mellom høyre atrium og høyre ventrikel, med uavhengig programmering av en detektert av-forsinkelse (etter deteksjon av en spontan atrial (as syklus-BV)) og en paced av-forsinkelse etter et atrialt tempo (AP-syklus BV). Det er mulig å programmere en variabel av-forsinkelse med en lineær reduksjon av av-forsinkelsen parallelt med økningen i hjertefrekvensen; 2) vv-forsinkelsen regulerer aktiveringsforsinkelsen mellom høyre ventrikel og venstre ventrikel; samtidig aktivering (vv-forsinkelse til 0), en riktig forhåndsaktivering (RV à LV, X ms) eller en venstre forhåndsaktivering (LV à RV, X ms) er programmerbar; det er ikke mulig å programmere en variabel VV-forsinkelse med forskjellige verdier i ro og under trening. Akutte hemodynamiske studier har tydelig vist en betydelig fordel ved optimalisering av av-og / ELLER vv-forsinkelsen. Den kliniske demonstrasjonen av denne fordelen er mye mindre overbevisende.
AV DELAY OPTIMIZATION
atriekontraksjonen bidrar til 20-30% av hjerteutgangen i ro hos hjertesviktpasienter med systolisk dysfunksjon, dette bidraget øker under trening. Hjertefeil pasienter med elektrisk ledningsforstyrrelse viser ofte atrioventrikulær asynkroni med en forkortelse av fyllingstiden, en sammenslåing Av e og a bølger og diastolisk mitralregurgitasjon.
i resynkroniserte pasienter, programmering av en kort av-forsinkelse gjør det mulig å forutse e-bølgen, en dissosiasjon Av e og a bølger og forlengelse av fyllingstiden. Av-forsinkelsen bør ikke settes for kort fordi dette vil resultere i amputasjon Av a-bølgen ved mitral lukning. Justering av av-forsinkelsen anbefales etter implantering av EN CRT pacemaker eller defibrillator, selv om nivået av klinisk dokumentasjon er beskjeden.det er store interindividuelle variasjoner i intra-atriell ledning og intra-ventrikulære lidelser som genererer markerte forskjeller når det gjelder optimal av-forsinkelse, og begrunner teoretisk en skreddersydd tilnærming for hver pasient. Sensed og paced av forsinkelser er uavhengig programmerbare og må også optimaliseres uavhengig. En begrensning av optimaliseringen av av-forsinkelsen er at den vanligvis utføres i ro i liggende stilling og for en gitt hjertefrekvens. Disse forholdene er vesentlig forskjellig fra de som observeres i hverdagen. Under trening, i motsetning til pasienter med sunt hjerte hvor den optimale av-forsinkelsen forkortes med økende hjertefrekvens, ser det ut til at resynkroniserte pasienters respons på stress ikke er stereotypisk. I noen pasienter er den optimale av-forsinkelsen under trening lengre enn i ro, i andre er den kortere. Den systematiske bruken av den automatiske av-forsinkelsesalgoritmen sikrer sannsynligvis kontinuerlig fangst under trening, men er ikke nødvendigvis forbundet med en ekstra hemodynamisk fordel. Derfor bør programmeringen diskuteres for hver pasient. Biventrikulær resynkronisering muliggjør omvendt remodeling med en progressiv reduksjon over tid av telesystolisk og endediastolisk volum sandtrykk. Derfor bør optimaliseringen av av-forsinkelsen ideelt sett gjentas periodisk.den optimale av-forsinkelsen muliggjør maksimalt bidrag av venstre atriell sammentrekning til venstre ventrikulær fylling, forlenger fyllingstiden, forbedrer hjerteutgangen i fravær av diastolisk mitralregurgitasjon.
hvis av-forsinkelsen er satt for lenge, oppstår atriekontraksjonen for tidlig i diastolen, og begrenser atriell bidrag til ventrikulær fylling. Atriell sammentrekning legges over med den første diastoliske fasen. Hjerteekkokardiografien finner en fusjon Mellom e-bølge og en bølge og en kort fyllingstid med en vedvarende diastolisk mitralregurgitasjon.hvis av-forsinkelsen er satt for kort, oppstår ventrikulær sammentrekning for tidlig, noe som resulterer i for tidlig mitral lukning avbryter dagens fylling og begrenser atrielt bidrag til ventrikulær fylling. Ekkokardiografien finner en for tidlig e-bølge, en lang fyllingstid og delt E og a bølger med en avkortet en bølge ved mitral lukning. Nedgangen i sluttdiastolisk trykk og redusert forspenning fører til reduksjon av dP / dt max og hjerteutgang.
før DU starter av-forsinkelsesoptimaliseringen, må enkelte elementer være kjent. Hos pasienter med komplett atrioventrikulærblokk og høy GRAD av-blokk eller med et svært langt PR-intervall, vil endringer i av-forsinkelse ikke ha noen direkte effekt på graden av ventrikulær fangst og fusjon. I motsetning, hos pasienter med bevart atrioventrikulær ledning, vil forlengelse av av-forsinkelsen føre til en progressiv fusjon med spontan aktivering. Justering av av-forsinkelsen må utføres under elektrokardiografisk kontroll ved å integrere ideen om at i gruppen av pasienter uten fullstendig av-blokk, som representerer flertallet av pasientene, vil tuning av av-forsinkelsen variere forsinkelsen mellom atrial systolen og ventrikulær systolen, men vil også forstyrre den ventrikulære aktiveringssekvensen og graden av ventrikulær fusjon. For å overvinne denne vanskeligheten, er av-forsinkelsen ofte systematisk programmert kort (mellom 90 og 120 ms etter en sensert atriell aktivitet og mellom 130 og 150 ms etter atriell pacing).
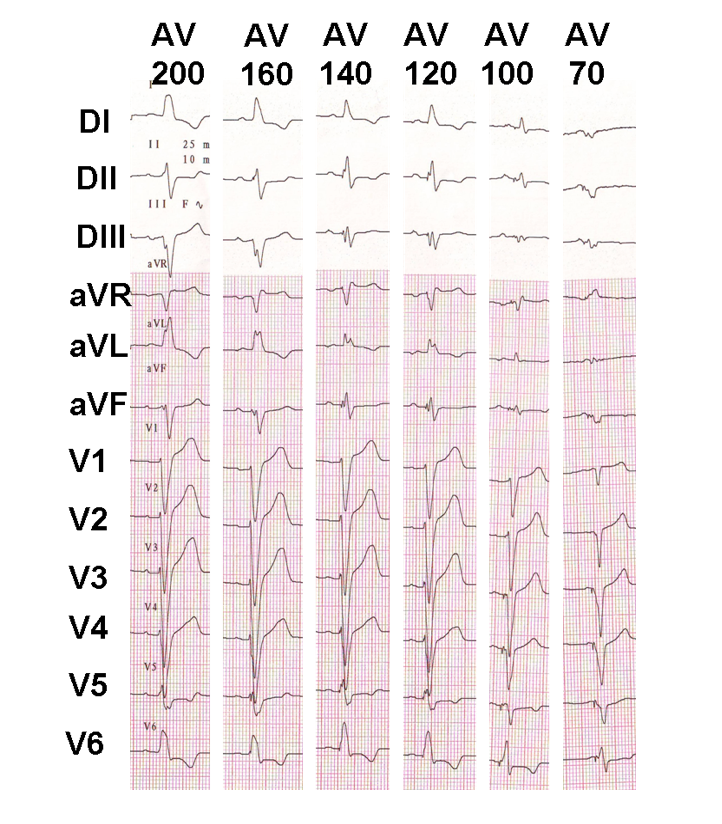
Eksempel på progressiv av-forsinkelsesjustering i en resynkronisert pasient med bevart AV-ledning; progressiv fusjon vises med forlengelsen av av-forsinkelsen.
Ulike teknikker har blitt foreslått for å optimalisere av-forsinkelsen:
- Ekkokardiografi
Ulike ekkokardiografiske metoder har blitt foreslått for å optimalisere av-forsinkelsen: Ritters metode (som ikke er validert i en populasjon av pasienter med hjertesvikt), søket etter maksimal aorta-eller mitral VTI, maksimal dP / dt max og den iterative metoden. Sistnevnte er mye brukt i klinisk praksis, målet er å oppnå den lengste fyllingstiden uten amputasjon av a-bølgen basert på trans-mitral strømningsanalyse. - Andre metoder
Ulike estimater av hjertets kontraktilitet eller hjerteutgang kan brukes: bølgepuls, blodtrykk, dp / dt max, elektrokardiografisk utseende … Den kliniske anvendeligheten i daglig praksis er ofte begrenset.Hvis gjentatte optimaliseringer av av-forsinkelse er nødvendige og må gjøres under ulike forhold for forhåndsbelastning, vil den ideelle løsningen være at pacemakeren innser det selv. AdpativCRT-funksjonen er tilgjengelig i den nyeste generasjonen av medtronic defibrillatorer; prinsippene for denne nye algoritmen vil bli diskutert på slutten av dette kapitlet.
OPTIMALISERING AV VV-FORSINKELSE
Noen pasienter reagerer ikke PÅ CRT og fortsetter å vise en signifikant mekanisk ventrikulær dyssynkroni etter implantasjon. Justering av vv-forsinkelsen resulterer i sekvensiell biventrikulær pacing og har en direkte innvirkning på sekvensen av ventrikulær aktivering. Endring AV VV-forsinkelsen kan foreslås for å redusere vedvarende asynkroni hos pasienter som ikke responderer. Denne parameteren virker interessant i teorien hos pasienter med en suboptimal posisjon AV lv-ledningen, eller en latens og en langvarig ledningstid på stimuleringsstedet. Hvis optimalisering av VV-forsinkelse tillater signifikant akutt hemodynamisk fordel, forblir spørsmålet om den kliniske relevansen av denne parameteren diskutert og ikke bekreftet av kliniske studier. Når det gjelder innstilling av av-forsinkelsen, er det sannsynlig at remodelleringsprosessen direkte påvirker optimaliseringen AV vv-forsinkelsen, og at optimaliseringen av denne parameteren må gjentas over tid og i ulike forlastingsforhold.
de samme verktøyene kan brukes til å optimalisere av og VV delay. Hjerteekokardiografi brukes ofte i klinisk praksis. Aorta vti som reflekterer hjerteutgangen, dp / dt max som reflekterer hjertets kontraktilitet eller måling av graden av ventrikulær asynkroni, brukes mest. Igjen Foreslår AdaptivCRT-funksjonen også å optimalisere vv-forsinkelsen automatisk. I lys av de praktiske grensene FOR vv-optimalisering ser den gjentatte automatiske justeringen av denne parameteren av selve enheten lovende ut. Det er imidlertid fortsatt nødvendig å demonstrere sin kliniske relevans.
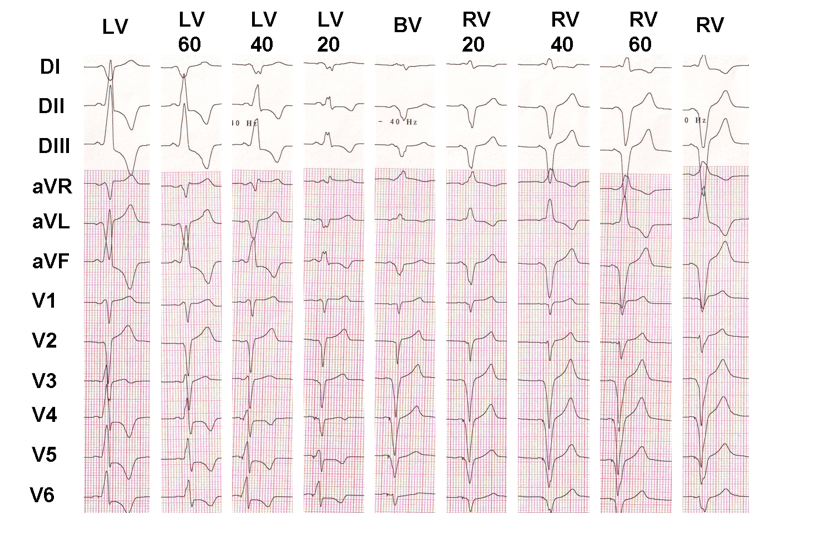
dette eksemplet viser effekten AV vv-forsinkelse på ventrikulær elektrisk aktivering; hvis det er lett å vise at det elektrokardiografiske utseendet faktisk er forskjellig fra en konfigurasjon til en annen, er det mye vanskeligere å bestemme hvilken konfigurasjon som gir den beste kliniske responsen.
LV PACING ALENE eller BIVENTRIKULÆR PACING ?
Et av driftsprinsippene For AdaptivCRT-algoritmen består i å velge mellom venstre ventrikulær med fusjon og biventrikulær pacing.ingen studie har noen gang vist overlegenhet av biventrikulær pacing på en ren venstre ventrikulær stimulering. I kontrast har akutte hemodynamiske studier konsekvent funnet betydelig fordel med isolert venstre ventrikulær pacing. Tilsvarende fant kliniske studier en fordel mer eller mindre identisk med HENSYN TIL NYHA-klasse, treningskapasitet og ventrikulær remodeling til de som ble observert med biventrikulær pacing. Likevel ble store studier som viste fordelene ved resynkronisering utført med biventrikulær stimulering og ikke med venstre ventrikulær stimulering.
I LV pacing konfigurasjon, resynkronisering av de to ventriklene kan oppnås ved fusjon mellom venstre ventrikkel tempo aktivering av høyre ventrikkel iboende aktivering. Hvis det ser ut til at den optimale akutte hemodynamiske fordelen kan oppnås med en viss grad av fusjon( begrensede data på et svært begrenset antall pasienter), er denne optimale graden av fusjon vanskelig å definere og opprettholde under trening (endringer i hjertefrekvens og PR-intervall).Isolert venstre ventrikulær pacing er et attraktivt alternativ, spesielt hvis den implanterte enheten er EN CRT pacemaker. Faktisk kan det utføres ved å bruke en konvensjonell dobbeltkammerpacemaker uten implantasjon av høyre ventrikulær bly som øker kostnads / effektivitetsforholdet og reduserer risikoen for komplikasjon. Imidlertid, i av-blokk pacemaker avhengige pasienter, implantering bare en venstre ventrikkel bly virker risikabelt gitt høyere prosentandel av bly dislodgement og høy pacing terskel. Hos pasienter implantert MED EN CRT-defibrillator er implantasjonen av en høyre ventrikulær bly avgjørende. Imidlertid unngår programmering av enheten i en «lv-stimulering bare» – konfigurasjon forbruket forbundet med høyre ventrikulær pacing.
ADAPTIV-CRT ALGORITME
som sett tidligere, ideelt for gjentatte optimaliseringer av pacing konfigurasjonen ville være at enheten selv utfører dette automatisk. Denne optimaliseringsprosedyren har ingen ekstra kostnader, og er «uanstrengt» for legen og de ulike kliniske avdelingene (ekkokardiografi, elektrofysiologi…). Videre er flertallet av målinger laget av enheten reproduserbare. Optimaliseringsalgoritmen AdaptivCRT ble utviklet med dette målet. Demonstrasjonen av den gunstige kliniske effekten på resynkroniserte pasienter forblir imidlertid uprøvd.AdaptivCRT-algoritmen er bare tilgjengelig I DDD-eller DDDR-modus og kan programmeres på ved å velge enten: 1) Innstillingen» Adaptiv Bi-V «- enheten optimaliserer automatisk pacingparametrene (av-og vv-forsinkelser – – eller 2) innstillingen» Adaptiv Bi-V og LV » – enheten vil velge mellom en ren lv-pacingkonfigurasjon med fusjon og en vanlig biventrikulær pacing med optimalisering av av-og VV-forsinkelsene. Denne algoritmen kan også slås av ved programmering 3) «Nonadaptive CRT».denne algoritmen fører aldri til bruk av ekstreme verdier av av-eller VV-forsinkelser. For AdaptivCRT funksjon, mulige sensed av forsinkelser varierer mellom 80 ms og 140 ms. Mulige paced av-forsinkelser varierer mellom 100 ms og 180 ms. tidsintervallet for intraventrikulære vv-forsinkelser varierer fra 0 ms til 40 ms (venstre eller høyre pre-excitasjon).AdaptivCRT driftsfunksjon er avhengig av den vanlige evalueringen av 1) atrio-ventrikulær ledningstid, som tilsvarer forsinkelsen MELLOM EGM registrert av høyre atriell bly og EGM registrert av høyre ventrikulær bly; 2) bredden av p-bølgen, som tilsvarer forsinkelsen mellom ATRIAL EGM registrert på bipolar kanal av høyre atrium bly og enden av atrial EGM registrert av sjokkkanalen; 3) bredden PÅ qrs-komplekset som tilsvarer forsinkelsen MELLOM EGM detektert av høyre ventrikulær bipol og enden AV EGM registrert på sjokkkanalen.algoritmen vurderer pasientens indre atrioventrikulære ledning hvert minutt og bestemmer om pasientens av-intervall er normalt eller forlenget. AV-intervallmålingen utføres ved å utvide den sensede og pacede av-forsinkelsen til 300 ms for å tillate indre ledning. I fravær av spontan ventrikulær hendelse i mer enn 3 påfølgende sykluser diagnostisert forlenget av-ledning og dobler tidsintervallet mellom AV-intervallmålinger (f. eks 2 min, 4 min, 8 min… og så videre inntil maksimalt 16 timer).
målingene Av P-bølge-og QRS-bredde planlegges hver 16. time. Dette intervallet garanterer en prøvetaking på ulike tidspunkt på dagen. Under målingen vil enheten bytte opptakskanalen EGM 1 TIL RV-spole (HVA) / SVC-spole (HVB) (ELLER HVA/atriell anode i fravær AV SVC-spole). Etter 5 slag måles forsinkelsen mellom atrielle Og ventrikulære Egmer, bredden På p-bølgen og bredden PÅ QRS.
den første måling Av p-bølgen og qrs-bredden er planlagt 30 minutter etter implantatet. Etter implantasjon kan P-bølgen og qrs-bredden måles når som helst ved å programmere parameteren AdaptivCRT.
Hvis adaptivcrt-parameteren er satt til «Adaptiv Bi-V og LV», kan Den automatisk bytte mellom AUTO BIV og LV-modus. Pasienten vil bli stimulert i ren LV-modus, hvis følgende forhold overholdes: 1) pasientens hjertefrekvens må være mindre enn eller lik 100 bpm; 2) ledningsforsinkelsen mellom spontan atriell EGM og spontan ventrikulær EGM må være mindre enn eller lik 200 ms; 3) ledningsforsinkelsen mellom paced atrial EGM og spontan ventrikulær EGM må være mindre enn eller lik 250 ms.
hvis et av disse kriteriene ikke er funnet, stimuleres pasienten i en biventrikulær modus.
detaljer om algoritmen opererer funksjon
den nøyaktige funksjon av denne algoritmen er relativt konfidensiell.
i et første trinn vurderer enheten indre ledning for å avgjøre om pasientens AV-intervall er normalt eller forlenget. Normale av-intervaller er definert som mindre enn 200 ms for atrial-sensed intervaller og mindre enn 250 ms for atrial-paced intervaller.
i nærvær av en normal av-ledningstid og hvis pasientens hjertefrekvens er under 100bpm, vil enheten bruke Adaptativ LV-pacing-modus(KUN LV-tempo). Tidspunktet FOR LV-tempoet justeres automatisk basert på den innebygde av-intervallmålingen som skjer hvert minutt.
hvis pasientens av-ledningstid overstiger 133,3 ms, oppstår LV-pacing ved omtrent 70% av det indre av-intervallet.
hvis av-ledningstiden er dårligere enn 133,3 ms, vil LV-pacingen bli levert 40 ms før den indre QRS (beregnet av – forsinkelse-40ms).
Når indre av-intervaller forlenges, eller når pasientens hjertefrekvens er over 100 slag / min, eller hvis tap AV LV-fangst bekreftes av LV-fangstbehandling (LVCM), vil Adaptiv BiV-modus fungere.
AV-forsinkelsen vil da bli beregnet som følger:
- etter en sensert atriell hendelse, justeres av-forsinkelsen til tempo 40 ms etter slutten Av p-bølgen (målt på sjokkkanalen), men minst 50 ms før utbruddet av den indre QRS.
- etter en paced atrial hendelse, er av-forsinkelsen justert til tempo 30 ms etter slutten Av p-bølgen (målt på sjokkkanalen), men minst 50 ms før utbruddet AV den indre qrs under atriell pacing(timing mellom atriell stimulus og bipolar høyre ventrikulær EGM).
Under Adaptiv BiV-pacing trekkes den optimale vv-forsinkelsen FRA qrs-bredden.hvis QRS-varigheten (timing mellom bipolar RV EGM OG slutten AV QRS EGM på sjokkkanalen) er inkludert mellom 50 ms og 150 ms, VIL LV være pre-excited. HVIS qrs-bredden er inkludert mellom 150 og 180 ms, settes en høyre ventrikulær pre-excitasjon. HVIS QRS-bredden ikke er inkludert mellom 50 og 180 ms, vil EN LV-eller RV-pre-excitering på 10 ms bli brukt.
av-ledningstidene og p-bølgebredden vil også bli brukt til å optimalisere vv-forsinkelsen. Hvis av-ledningstiden under spontan atriell rytme er lengre Enn p-bølgebredden, vil vv-forsinkelsen settes til 0 ms.