Columbia University Irving Medical Center
wewnętrzna Anatomia naszych płuc jest zaskakująco zmienna, a niektóre z tych różnic wiążą się z większym ryzykiem przewlekłej obturacyjnej choroby płuc (POChP)–dowiedzieli się naukowcy z Columbia University Irving Medical Center.
zmiany występują w dużych gałęziach dróg oddechowych w dolnych płatach płuc i są łatwo wykrywane za pomocą standardowych tomografii komputerowej. Skany mogą być wykorzystane do znalezienia osób, które są bardziej narażone na POChP, a wyniki sugerują, że osoby z pewnymi zmianami mogą w przyszłości potrzebować bardziej spersonalizowanych metod leczenia.
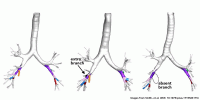
dodatkowe i brakujące gałęzie
naukowcy przyjrzeli się strukturze płuc w poszukiwaniu innych niż palenie czynników ryzyka POChP.
POChP jest postępującą chorobą płuc, która powoduje zapalenie dróg oddechowych, utrudnia oddychanie i jest czwartą główną przyczyną śmierci w Stanach Zjednoczonych i na świecie. POChP zwykle występuje u osób z historią palenia, zwykle po rzuceniu palenia, ale jest coraz częściej rozpoznawany u tych, którzy nigdy nie palili.
„drogi oddechowe płuc częściowo pomagają odfiltrować szkodliwe cząstki z powietrza, a struktura dróg oddechowych wpływa na to, jak te cząstki są odkładane w płucach, więc pomyśleliśmy, że struktura może odgrywać rolę”, mówi R. Graham Barr, MD, DrPH, szef medycyny ogólnej w CUIMC i starszy autor badania.
„mój kolega, Benjamin Smith , zauważył, że zmiany w dużych drogach oddechowych były zgłaszane w starych badaniach autopsji. Chcieliśmy zobaczyć, jak często występują w populacji ogólnej i czy są związane z POChP.”
w badaniu naukowcy zbadali tomografię komputerową ponad 3000 osób w wieloetnicznym badaniu miażdżycy płuc (Mesa) i odkryli, że 26 procent posiadało drogi oddechowe, które rozgałęziają się we wzorze, który nie jest zgodny z modelem podręcznikowym.
„ilość zmian w płucach wysoko w drzewie dróg oddechowych była dla nas sporym zaskoczeniem”, mówi dr Barr. „Zmiany te zachodzą na poziomie rozgałęzień odpowiadających Twoim palcom–to tak, jakby jedna czwarta z nas miała cztery lub sześć palców zamiast pięciu.”
około 16 procent ludzi ma dodatkową gałąź dróg oddechowych w płucach, około 6 procent brakuje gałąź, a kolejne 4 procent ma kombinację wariantów lub innych wzorów.
osoby z dodatkowym odgałęzieniem dróg oddechowych były o 40% bardziej narażone na POChP niż osoby ze standardową anatomią. A osoby, które nie miały określonej gałęzi dróg oddechowych, były prawie dwa razy bardziej narażone na POChP, ale tylko wtedy, gdy paliły. Wyniki powtórzono w drugim badaniu z udziałem prawie 3000 pacjentów z POChP i bez POChP.
paradygmat POChP zmienia się
około 10 procent Amerykanów powyżej 45 roku życia uważa się, że ma POChP, który jest obecnie czwartą najczęstszą przyczyną śmierci w kraju, za chorobami serca, rakiem i wypadkami.
jeszcze kilka lat temu stosunkowo niewielu badaczy szukało czynników ryzyka POChP, ponieważ większość uważała, że jest to prawie zawsze spowodowane paleniem.
„palenie papierosów jest bardzo ważne, a unikanie palenia i zaprzestanie palenia ma pierwszorzędne znaczenie dla zmniejszenia ryzyka nie tylko POChP, ale także chorób serca, raka płuc, udaru mózgu i wielu innych chorób”, mówi dr Barr. „Ale to nie jest cała historia dla ryzyka POChP.”Nie wszyscy palacze chorują na POChP, a nawet 25 procent osób z POChP nigdy nie paliło. „Ponadto POChP nie zmniejsza się tak szybko, jak się spodziewano, biorąc pod uwagę spadek palenia w ostatnich dziesięcioleciach.”
nowsze badania nad POChP pokazują, że prawdopodobnie połowa osób z POChP może zacząć od niskiej funkcji płuc we wczesnym okresie życia, a stan rozwija się wolniej niż klasyczny pacjent z POChP, który palił, mówi dr Smith, adiunkt medycyny klinicznej. „Osoby te mogą mieć inne rokowania i wymagać innego leczenia, a wzorce rozgałęzień, które odkryliśmy, mogą służyć jako sposób identyfikacji tych osób i personalizacji ryzyka i leczenia w przyszłości.”
warianty dróg oddechowych są markerami głębszych zmian anatomicznych

Dr. Barr i Smith uważają, że alternatywne wzorce centralnego rozgałęzienia są związane z POChP, ponieważ są one wskaźnikiem głębszych zmian anatomicznych w płucach.
zaawansowane obrazowanie MRI opublikowane w badaniu wykazało, że osoby z dodatkowym odgałęzieniem dróg oddechowych miały również większą liczbę mniejszych odgałęzień głębiej w płucach. Ponieważ cząstki dymu i zanieczyszczeń są wychwytywane w punktach rozgałęzień, płuca te mogą być podatne na POChP, ponieważ zbierają więcej cząstek.
w płucach z brakującym odgałęzieniem dróg oddechowych PoChP może powstać z węższych dróg oddechowych, które występują głębiej w tych płucach. Wąskie drogi oddechowe wskazują, że trudniej jest przemieszczać powietrze przez te płuca, co może prowadzić do większego stanu zapalnego i urazu w płucach.
genetyczne podstawy wariantów dróg oddechowych
chociaż naukowcy muszą potwierdzić, że zmiany rozgałęzień, które zgłaszali, są stabilne przez całe życie, „uważamy, że urodziłeś się z tymi zmianami”, mówi dr Barr. Kiedy Dr Barr i Smith spojrzeli na tomografię komputerową niektórych uczestników z 10 lat wcześniej, identyczne wzory rozgałęzień były widoczne.
naukowcy zauważyli również, że nietypowe wzorce rozgałęzień przebiegają w rodzinach i są prawdopodobnie uwarunkowane genetycznie. Odkryli, że jeden wariant jest związany z genem, który jest znany do regulacji rozgałęzienia płuc w macicy i może również działać w celu zwiększenia stanu zapalnego w bardziej dojrzałych płucach.
obecnie trwają badania mające na celu rozwiązanie tych problemów.
o badaniu
opublikowano badanie pt. „zmiany gałęzi dróg oddechowych człowieka a przewlekła obturacyjna choroba płuc”. 16 przed drukiem w Proceedings of the National Academy of Sciences.
inni autorzy: Hussein Traboulsi (McGill Univ.), John H. M. Austin (Columbia), Ani Manichaikul (Univ. Virginii), Eric A. Hoffman (Univ. of Iowa), Eugene R. Bleecker (Univ. Arizona), Wellington V. Cardoso (Columbia), Christopher Cooper (UCLA), David J. couper (UNC-Chapel Hill), Stephen M. Dashnaw (Columbia), Jia Guo (Columbia), MeiLan K. Han (Univ. Michigan), Nadia N. Hansel (Johns Hopkins), Emlyn W. Hughes (Columbia), David R. Jacobs Jr. (Univ. of Minnesota), Richard E. Kanner (Univ. of Utah), Joel D. Kaufman (Univ. Waszyngtonu), Eric Kleerup( UCLA), Ching-Long Lin (Univ. Iowa), Kiang Liu (Northwestern), Christian M. Lo Cascio (Columbia), Fernando J. Martinez (Cornell Univ.), Jennifer N. Nguyen (Univ. of Virginia), Martin R. Prince (Cornell Univ.), Stephen Rennard (Univ. Nebraska), Stephen S. Rich (Univ. z Wirginii), Leora Simon (McGill Univ.), Yanping Sun (Columbia), Karol E. Watson (UCLA), Prescott G. Woodruff (UCSF) i Carolyn J. Baglole (McGill Univ.).
wsparcie finansowe zapewniły krajowe instytuty zdrowia (R01hl130506, R01HL077612, R01HL093081, R01HL112986, RC1HL100543, RD831697, N01HC95159, N01HC95160, N01HC95169, N01HC95162, n01hc95164, u01hl114494, N01HC95159-HC95169), McGill University Health Center Research Institute oraz fonds de la recherche en santé Québec (Quebec Health Research Fund).
jeden z współautorów (EAH) jest współzałożycielem i udziałowcem firmy Vida Diagnostics, która została wykorzystana do oceny niektórych, ale nie głównych, pomiarów płuc w badaniu.