idiopatică livedo Racemosa care prezintă splenomegalie și limfadenopatie difuză
sindromul Sneddon (SS) a fost descris pentru prima dată în 1965 la pacienții cu livedo racemosa persistentă și evenimente neurologice.1 deoarece celelalte manifestări ale SS sunt nespecifice (de exemplu, hipertensiune arterială, valvulopatie cardiacă, ocluzie arterială și venoasă), diagnosticul este adesea întârziat. Mulți pacienți care prezintă simptome neurologice prodromale, cum ar fi dureri de cap, depresie, anxietate, amețeli și neuropatie, se prezintă adesea unui medic înainte de a dezvolta manifestări cerebrale ischemice2, dar rareori primesc diagnosticul corect. Debutul evenimentelor ocluzive cerebrale apare de obicei la pacienții cu vârsta sub 45 de ani și se poate prezenta ca un atac ischemic tranzitor, accident vascular cerebral sau hemoragie intracraniană.3 boala este mai răspândită la femei decât la bărbați (raport 2:1). Patogeneza exactă a SS este încă necunoscută și, deși a fost considerată o entitate separată de lupusul eritematos sistemic și alte tulburări antifosfolipidice, s-a postulat că o disfuncție imunologică dăunează pereților vaselor care duc la tromboză.
constatările cutanate asociate cu SS implică artere dermo – subdermale de dimensiuni mici până la medii. Histopatologia la unii pacienți demonstrează proliferarea depozitelor de endoteliu și fibrină cu obliterarea ulterioară a arterelor implicate.4 La mulți pacienți, inclusiv pacientul nostru, examinarea histopatologică a pielii implicate nu prezintă anomalii specifice.1 Zelger și colab. 5 au raportat succesiunea evenimentelor histopatologice ale pielii la o serie de pacienți cu SS antifosfolipid negativ. Autorii au raportat că au fost implicate doar artere mici la joncțiunea dermă-subcutis și s-a observat o progresie a disfuncției endoteliale. Autorii au crezut că au existat mai multe etape nespecifice înainte de ocluzia fibrinei arterelor implicate.Etapa 5 i a implicat slăbirea celulelor endoteliale cu infiltrare limfocitară perivasculară nespecifică cu inflamație perivasculară și infiltrare limfocitară reprezentând principalul motor al bolii.5,6 această etapă este considerată a fi de scurtă durată, motiv pentru care a rămas nedetectată de mulți ani la pacienții cu SS. Etapele II-IV progresează prin depunerea și ocluzia fibrinei.5 caracteristicile histologice ale etapelor I-II nu au fost raportate din cauza diagnosticului tardiv al SS. Pacienții din stadiul I prezintă de obicei o durată medie a simptomelor de 6 luni cu puține simptome neurologice, cele mai frecvente fiind parestezia picioarelor.5
raport de caz
o femeie de 37 de ani cu sensibilitate epigastrică pe partea stângă și splenomegalie observată pe tomografie computerizată a fost trimisă de un hematolog pentru evaluarea unei erupții reticulare pe partea stângă a flancului de 9 luni cu un presupus diagnostic de melanodermă focală. Istoricul ei medical a fost remarcabil pentru un defect septal ventricular congenital și coarctarea aortei, precum și endometrioza, mialgia și rigiditatea articulațiilor care s-au dezvoltat în ultimul an. Istoricul ei medical a fost, de asemenea, remarcabil pentru nefrolitiază, sindromul intestinului iritabil și sinuzita cronică, precum și depresia psihiatrică și tulburările de anxietate. Recent a fost diagnosticată cu hipertensiune arterială moderată și a întâmpinat dificultăți în a rămâne însărcinată în ultimii ani cu 3 avorturi consecutive în primul trimestru. Simptomele neurologice au inclus neuropatie care implică picioarele, parestezii intermitente ale picioarelor și antecedente de migrene cronice de câteva luni.
examenul Dermatologic a relevat o femeie ușor supraponderală cu un model sumbru, eritematos, neregulat, netulburat, de 25,30 cm, pe partea stângă a trunchiului superior și inferior (Figura 1). Livedo racemosa extensivă nu a fost modificată de schimbările de temperatură și a rămas neschimbată mai mult de 9 luni. Nu au existat semne de prurit sau ulcerații, iar zonele de livedo racemosa au fost ușor sensibile la palpare.
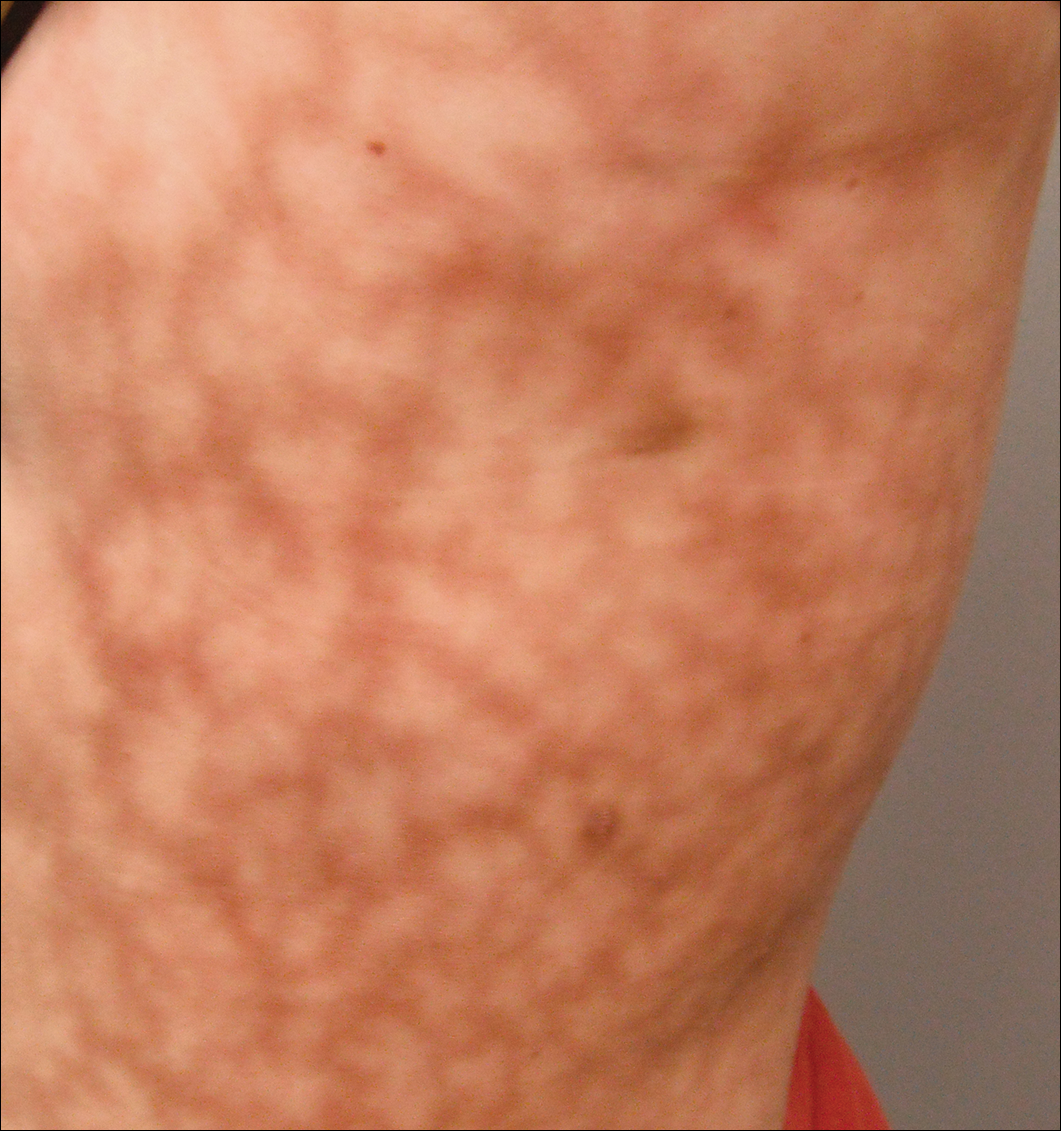
Figura 1. Livedo racemosa prezintă ca un model netlike violacee pe partea stângă a trunchiului de măsurare 25 30 cm.
am efectuat 2 seturi de trei biopsii de 4 mm. Primul set a vizat zonele din modelul violaceu, în timp ce al doilea set a vizat zonele de țesut normal între zonele pătate. Toate cele 6 exemplare au prezentat infiltrat limfocitar perivascular superficial, fără dovezi de vasculită sau boală a țesutului conjunctiv. Vasele nu au prezentat microtrombi sau fibroză înconjurătoare. Nu au fost identificate eozinofile în epidermă. Nu au existat dovezi de creștere a mucinei dermice. Atât plexurile vasculare superficiale, cât și cele profunde au fost de neimaginat și nu au prezentat dovezi de deteriorare a pereților (Figura 2).
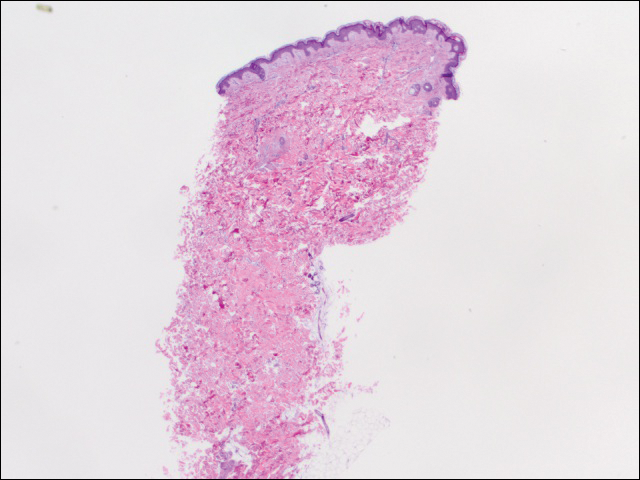
Figura 2. Punch biopsia din partea stângă a trunchiului a arătat melanodermă focală și infiltrat limfocitar perivascular superficial rar, fără dovezi de vasculită, microtrombi sau depunere de fibrină (H&e, Mărire originală 20).
pentru a exclude alte cauze posibile ale livedo racemosa, s-au efectuat numărul complet de celule sanguine, panoul metabolic cuprinzător, profilul coagulării, testul lipazei, analiza urinei, testarea serologică și testarea imunologică. Lipaza a fost în intervalul de referință. Numărul complet de celule sanguine a evidențiat anemie ușoară, în timp ce restul valorilor au fost în intervalul de referință. Un studiu imunologic a inclus antigenul sindromului SJ a, antigenul sindromului SJ B, anticorpii anticardiolipinici și anticorpii antinucleari, care au fost toți negativi. Istoricul familial a fost remarcabil pentru rudele de gradul I cu lupus eritematos sistemic și boala Crohn.
tomografia computerizată a evidențiat mărirea splinei, precum și limfadenopatia periaortică, portacavală și Porta hepatis. Pe baza rezultatelor de laborator și a prezentării clinice, precum și a istoricului medical al pacientului, diagnosticul de excludere a fost livedo racemosa idiopatică cu progresie necunoscută la SS în plină expansiune. Pacientul nu a îndeplinit criteriile actuale de diagnostic pentru SS, iar studiile sale imunologice nu au reușit să confirme prezența anticorpilor, dar implicarea sistemului reticuloendotelial a indicat producerea de anticorpi care nu au fost încă detectabili la testele de laborator.