AV & VV Verzögerungen
1. Grundbegriffe
- Grundbegriffe: AV-Verzögerung und VV-Verzögerungsoptimierung
- AV-Verzögerungsoptimierung
- VV-Verzögerungsoptimierung
- LV-Stimulation allein oder biventrikuläre Stimulation ?
- AdaptivCRT-Algorithmus
Die biventrikuläre Resynchronisation bietet einen signifikanten klinischen Nutzen, einen umgekehrten Umbau mit Verringerung des Herzvolumens und eine Abnahme der Morbidität und Mortalität bei Patienten mit Herzinsuffizienz mit breitem QRS. Die Haupteinschränkung dieser Therapie besteht darin, dass alle Studien einen signifikanten Prozentsatz von Patienten fanden, die nicht positiv auf die Resynchronisationstherapie ansprechen. Es wurden verschiedene Ansätze vorgeschlagen, um den Prozentsatz der Non-Responder zu reduzieren. Sobald der Patient implantiert ist, kann eine suboptimale Einstellung des CRT-Geräts dazu beitragen, die Qualität der Reaktion zu verändern. Das Prinzip der CRT besteht darin, die Aktivierungsreihenfolge bei einem Patienten mit elektrischer Leitungsstörung zu ändern, indem die Aktivierungsverzögerungen zwischen einer rechten Vorhofleitung, einer rechtsventrikulären Leitung und einer linksventrikulären Leitung eingestellt werden. In diesem Zusammenhang stehen zwei programmierbare Parameter zur Verfügung: 1) die AV-Verzögerung, die den Aktivierungszeitpunkt zwischen dem rechten Vorhof und dem rechten Ventrikel bestimmt, mit unabhängiger Programmierung einer detektierten AV-Verzögerung (nach der Detektion eines spontanen Vorhofs (AS Cycle -BV)) und einer getakteten AV-Verzögerung nach einem atrialen Tempo (AP-Cycle BV). Es ist möglich, eine variable AV-Verzögerung mit einer linearen Verringerung der AV-Verzögerung parallel zur Erhöhung der Herzfrequenz zu programmieren; 2) Die VV-Verzögerung reguliert die Aktivierungsverzögerung zwischen dem rechten Ventrikel und dem linken Ventrikel; eine gleichzeitige Aktivierung (VV-Verzögerung auf 0), eine rechte Voraktivierung (RV à LV, X ms) oder eine linke Voraktivierung (LV à RV, X ms) sind programmierbar; Es ist nicht möglich, eine variable VV-Verzögerung mit unterschiedlichen Werten in Ruhe und während des Trainings zu programmieren. Akute hämodynamische Studien haben eindeutig einen signifikanten Nutzen gezeigt, der durch die Optimierung der AV- und / oder VV-Verzögerung erzielt wird. Die klinische Demonstration dieses Nutzens ist viel weniger überzeugend.
AV-VERZÖGERUNGSOPTIMIERUNG
Die Vorhofkontraktion trägt bei Herzinsuffizienzpatienten mit systolischer Dysfunktion zu 20-30% des Herzzeitvolumens in Ruhe bei, wobei dieser Beitrag während des Trainings zunimmt. Herzinsuffizienzpatienten mit elektrischer Leitungsstörung zeigen häufig atrioventrikuläre Asynchronität mit einer Verkürzung der Füllzeit, einer Verschmelzung der E- und A-Wellen und diastolischer Mitralinsuffizienz.Bei resynchronisierten Patienten ermöglicht die Programmierung einer kurzen AV-Verzögerung die Vorwegnahme der E-Welle, eine Dissoziation von E- und A-Wellen und eine Verlängerung der Füllzeit. Die AV-Verzögerung sollte nicht zu kurz eingestellt werden, da dies zur Amputation der A-Welle durch Mitralverschluss führen würde. Die Anpassung der AV-Verzögerung wird nach Implantation eines CRT-Schrittmachers oder Defibrillators empfohlen, auch wenn der klinische Nachweis bescheiden ist.
Es gibt große interindividuelle Variationen der intraatrialen Überleitung und intraventrikulären Störungen, die deutliche Unterschiede in Bezug auf die optimale AV-Verzögerung erzeugen, was theoretisch einen maßgeschneiderten Ansatz für jeden Patienten rechtfertigt. Die erfassten und getakteten AV-Delays sind unabhängig programmierbar und müssen auch unabhängig voneinander optimiert werden. Eine Einschränkung der Optimierung der AV-Verzögerung besteht darin, dass sie normalerweise in Ruhe in Rückenlage und für eine gegebene Herzfrequenz durchgeführt wird. Diese Bedingungen unterscheiden sich signifikant von denen, die im Alltag beobachtet werden. Im Gegensatz zu Patienten mit gesundem Herzen, bei denen sich die optimale AV-Verzögerung mit zunehmender Herzfrequenz verkürzt, scheint die Reaktion von resynchronisierten Patienten auf Stress während des Trainings nicht stereotyp zu sein. Bei einigen Patienten ist die optimale AV-Verzögerung während des Trainings länger als in Ruhe, bei anderen ist sie kürzer. Die systematische Verwendung des automatischen AV-Verzögerungsalgorithmus gewährleistet wahrscheinlich eine kontinuierliche Erfassung während des Trainings, ist jedoch nicht unbedingt mit einem zusätzlichen hämodynamischen Nutzen verbunden. Daher sollte die Programmierung für jeden Patienten besprochen werden. Die biventrikuläre Resynchronisation ermöglicht ein umgekehrtes Remodeling mit einer fortschreitenden Verringerung des telesystolischen und enddiastolischen Volumensanddrucks im Laufe der Zeit. Daher sollte die Optimierung der AV-Verzögerung idealerweise periodisch wiederholt werden.
Die optimale AV-Verzögerung ermöglicht einen maximalen Beitrag der Kontraktion des linken Vorhofs zur linksventrikulären Füllung, verlängert die Füllzeit und verbessert das Herzzeitvolumen ohne diastolische Mitralinsuffizienz.
Wenn die AV-Verzögerung zu lang eingestellt ist, tritt die atriale Kontraktion zu früh in der Diastole auf, was den atrialen Beitrag zur ventrikulären Füllung begrenzt. Die atriale Kontraktion überlagert sich mit der anfänglichen diastolischen Phase. Die Herzechokardiographie findet eine Fusion zwischen E-Welle und A-Welle und eine kurze Füllzeit mit einer anhaltenden diastolischen Mitralinsuffizienz.Wenn die AV-Verzögerung zu kurz eingestellt ist, tritt die ventrikuläre Kontraktion zu früh auf, was zu einem vorzeitigen Mitralverschluss führt, der die aktuelle Füllung unterbricht und den atrialen Beitrag zur ventrikulären Füllung begrenzt. Die Echokardiographie findet eine vorzeitige E-Welle, eine lange Füllzeit und geteilte E- und A-Wellen mit einer abgeschnittenen A-Welle durch den Mitralverschluss. Die Abnahme des enddiastolischen Drucks und die verringerte Vorlast führen zu einer Verringerung des dP / dt max und des Herzzeitvolumens.
Vor dem Start der AV-Delay-Optimierung müssen einige Elemente bekannt sein. Bei Patienten mit vollständigem atrioventrikulärem Block und hochgradigem AV-Block oder mit einem sehr langen PR-Intervall haben Änderungen der AV-Verzögerung keinen direkten Einfluss auf den Grad der ventrikulären Erfassung und Fusion. Im Gegensatz dazu führt bei Patienten mit erhaltener atrioventrikulärer Überleitung eine Verlängerung der AV-Verzögerung zu einer fortschreitenden Fusion mit spontaner Aktivierung. Die Anpassung der AV-Verzögerung muss unter elektrokardiographischer Kontrolle durchgeführt werden, indem die Idee integriert wird, dass in der Gruppe von Patienten ohne vollständigen AV-Block, die die Mehrheit der Patienten darstellt, die Abstimmung der AV-Verzögerung die Verzögerung zwischen der Vorhofsystole und der ventrikulären Systole variiert, aber auch die ventrikuläre Aktivierungssequenz und den Grad der ventrikulären Fusion direkt beeinträchtigt. Um diese Schwierigkeit zu überwinden, wird die AV-Verzögerung häufig systematisch kurz programmiert (zwischen 90 und 120 ms nach einer erfassten atrialen Aktivität und zwischen 130 und 150 ms nach atrialer Stimulation).
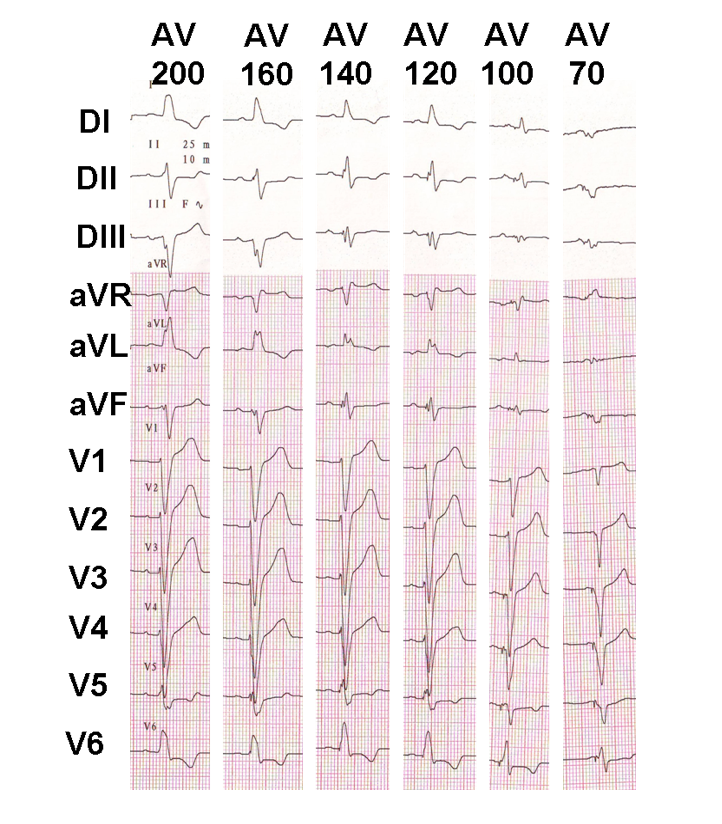
Beispiel einer progressiven AV-Verzögerungseinstellung bei einem resynchronisierten Patienten mit erhaltener AV-Leitung; Progressive Fusion erscheint mit der Verlängerung der AV-Verzögerung.
Es wurden verschiedene Techniken vorgeschlagen, um die AV-Verzögerung zu optimieren:
- Echokardiographie
Es wurden verschiedene echokardiographische Methoden vorgeschlagen, um die AV-Verzögerung zu optimieren: die Ritter-Methode (die in einer Population von Patienten mit Herzinsuffizienz nicht validiert wurde), die Suche nach einer maximalen Aorten- oder Mitral-VTI, eine maximale dP / dt max und die iterative Methode. Letzteres ist in der klinischen Praxis weit verbreitet, wobei das Ziel darin besteht, die längste Füllzeit ohne Amputation der A-Welle basierend auf der Trans-Mitral-Flow-Analyse zu erhalten. - Andere Methoden
Es können verschiedene Schätzungen der Herzkontraktilität oder des Herzzeitvolumens verwendet werden: Wellenpuls, Blutdruck, dP / dt max, elektrokardiographisches Erscheinungsbild … Die klinische Anwendbarkeit in der täglichen Praxis ist oft begrenzt. - Automatischer Optimierungsalgorithmus im Gerät eingebettet
Wenn wiederholte Optimierungen der AV-Verzögerung notwendig sind und unter verschiedenen Bedingungen der Vorbelastung durchgeführt werden müssen, wäre die ideale Lösung, dass der Schrittmacher dies selbst realisiert. Die AdpativCRT-Funktion ist in der neuesten Generation von Medtronic-Defibrillatoren verfügbar; Die Funktionsprinzipien dieses neuen Algorithmus werden am Ende dieses Kapitels erläutert.
VV-VERZÖGERUNGSOPTIMIERUNG
Einige Patienten sprechen nicht auf die CRT an und zeigen nach der Implantation weiterhin eine signifikante mechanische ventrikuläre Dyssynchronie. Die Anpassung der VV-Verzögerung führt zu einer sequentiellen biventrikulären Stimulation und hat einen direkten Einfluss auf die Sequenz der ventrikulären Aktivierung. Eine Änderung der VV-Verzögerung kann vorgeschlagen werden, um die anhaltende Asynchronität bei nicht ansprechenden Patienten zu verringern. Dieser Parameter erscheint theoretisch bei Patienten mit einer suboptimalen Position der LV-Leitung oder einer Latenz und einer verlängerten Leitungszeit an der Stimulationsstelle interessant. Wenn die Optimierung der VV-Verzögerung einen signifikanten akuten hämodynamischen Nutzen ermöglicht, bleibt die Frage nach der klinischen Relevanz dieses Parameters umstritten und nicht durch klinische Studien bestätigt. Was die Einstellung der AV-Verzögerung betrifft, so ist es wahrscheinlich, dass der Umgestaltungsprozess direkt die Optimierung der VV-Verzögerung beeinflusst und dass die Optimierung dieses Parameters im Laufe der Zeit und unter verschiedenen Vorlastbedingungen wiederholt werden muss.
Die gleichen Tools können verwendet werden, um AV-und VV-Delay zu optimieren. Die kardiale Echokardiographie wird häufig in der klinischen Praxis eingesetzt. Meist werden die das Herzzeitvolumen widerspiegelnde Aorten-VTI, die die Herzkontraktilität widerspiegelnde dP/dt max oder die Messung des Grades der ventrikulären Asynchronität verwendet. Auch hier schlägt die AdaptivCRT-Funktion vor, die VV-Verzögerung automatisch zu optimieren. Angesichts der praktischen Grenzen der VV-Optimierung sieht die wiederholte automatische Anpassung dieses Parameters durch das Gerät selbst vielversprechend aus. Es ist jedoch immer noch notwendig, seine klinische Relevanz nachzuweisen.
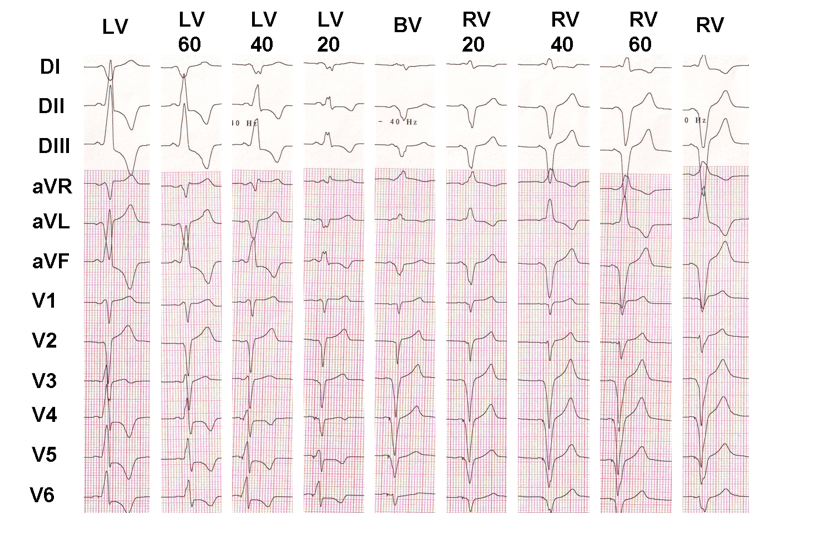
Dieses Beispiel zeigt den Effekt der VV-Verzögerung auf die ventrikuläre elektrische Aktivierung; Wenn es leicht zu zeigen ist, dass sich das elektrokardiographische Erscheinungsbild tatsächlich von einer Konfiguration zur anderen unterscheidet, ist es viel schwieriger zu bestimmen, welche Konfiguration das beste klinische Ansprechen liefert.
LV-STIMULATION ALLEIN ODER BIVENTRIKULÄRE STIMULATION ?
Eines der Funktionsprinzipien des AdaptivCRT-Algorithmus besteht in der Wahl zwischen linksventrikulärer mit Fusion und biventrikulärer Stimulation.Keine Studie hat jemals eine Überlegenheit der biventrikulären Stimulation gegenüber einer reinen linksventrikulären Stimulation gezeigt. Im Gegensatz dazu haben akute hämodynamische Studien durchweg einen signifikanten Nutzen mit isolierter linksventrikulärer Stimulation gefunden. In ähnlicher Weise fanden klinische Studien einen Nutzen, der in Bezug auf NYHA-Klasse, Belastbarkeit und ventrikuläre Remodellierung mehr oder weniger identisch mit denen war, die bei biventrikulärer Stimulation beobachtet wurden. Dennoch wurden große Studien, die den Nutzen der Resynchronisation belegen, alle mit biventrikulärer Stimulation und nicht mit linksventrikulärer Stimulation durchgeführt.
In LV stimulation konfiguration, die resynchronisation der zwei ventrikel können erhalten werden durch die fusion zwischen links ventrikulären tempo aktivierung der rechten ventrikel intrinsische aktivierung. Wenn es den Anschein hat, dass der optimale akute hämodynamische Nutzen mit einem bestimmten Fusionsgrad erzielt werden kann (begrenzte Daten zu einer sehr begrenzten Anzahl von Patienten), ist dieser optimale Fusionsgrad schwer zu definieren und während des Trainings aufrechtzuerhalten (Änderungen der Herzfrequenz und des PR-Intervalls).
Eine isolierte linksventrikuläre Stimulation ist eine attraktive Option, insbesondere wenn das implantierte Gerät ein CRT-Schrittmacher ist. In der Tat kann es unter Verwendung eines herkömmlichen Zweikammerschrittmachers ohne Implantation einer rechtsventrikulären Leitung durchgeführt werden, was das Kosten-Nutzen-Verhältnis erhöht und das Risiko von Komplikationen verringert. Bei AV-blockschrittmacherabhängigen Patienten scheint die Implantation nur einer linksventrikulären Ableitung jedoch riskant zu sein Angesichts des höheren Prozentsatzes der Ableitungsverlagerung und der hohen Stimulationsschwelle. Bei Patienten, denen ein CRT-Defibrillator implantiert wurde, ist die Implantation einer rechtsventrikulären Leitung unerlässlich. Durch die Programmierung des Geräts in einer Konfiguration „Nur LV-Stimulation “ wird jedoch der mit der rechtsventrikulären Stimulation verbundene Verbrauch vermieden.
ADAPTIV-CRT-ALGORITHMUS
Wie bereits erwähnt, wäre das Ideal für wiederholte Optimierungen der Schrittmacherkonfiguration, dass das Gerät selbst dies automatisch ausführt. Dieses Optimierungsverfahren hat keine zusätzlichen Kosten und ist für den Arzt und die verschiedenen klinischen Abteilungen (Echokardiographie, Elektrophysiologie) „mühelos“…). Darüber hinaus sind die meisten Messungen des Geräts reproduzierbar. Mit diesem Ziel wurde der Optimierungsalgorithmus AdaptivCRT entwickelt. Der Nachweis seiner günstigen klinischen Auswirkungen auf resynchronisierte Patienten bleibt jedoch unbewiesen.
Funktionsprinzip
Der AdaptivCRT-Algorithmus ist nur im DDD- oder DDDR-Modus verfügbar und kann durch Auswahl von: 1) die Einstellung „Adaptive Bi-V“ – das Gerät optimiert automatisch die Stimulationsparameter (AV– und VV-Verzögerungen) – oder 2) die Einstellung „Adaptive Bi-V und LV“ – das Gerät wählt zwischen einer reinen LV-Stimulationskonfiguration mit Fusion und einer regelmäßigen biventrikulären Stimulation mit Optimierung der AV- und VV-Verzögerungen. Dieser Algorithmus kann auch durch Programmierung ausgeschaltet werden 3) „Nicht adaptive CRT“.
Dieser Algorithmus führt niemals zur Verwendung von Extremwerten von AV- oder VV-Verzögerungen. Für AdaptivCRT funktion, möglich erfasst AV verzögerungen bereich zwischen 80 ms und 140 ms. Mögliche Tempo-AV-Verzögerungen liegen zwischen 100 ms und 180 ms. Der Zeitbereich für die intraventrikulären VV-Verzögerungen variiert von 0 ms bis 40 ms (linke oder rechte Vorerregung).
Die AdaptivCRT-Betriebsfunktion beruht auf der regelmäßigen Auswertung von 1) der atrioventrikulären Leitungszeit, die der Verzögerung zwischen dem von der rechten Vorhofleitung aufgenommenen EGM und dem von der rechtsventrikulären Leitung aufgenommenen EGM entspricht; 2) die Breite der P-Welle, die der Verzögerung zwischen dem auf dem bipolaren Kanal der rechten Vorhofleitung aufgezeichneten atrialen EGM und dem durch den Schockkanal aufgezeichneten Ende des atrialen EGM entspricht; 3) die Breite des QRS-Komplexes, die der Verzögerung zwischen dem durch den rechtsventrikulären Bipol erfassten EGM und dem auf dem Schockkanal aufgezeichneten Ende des EGM entspricht.
Der Algorithmus bewertet jede Minute die intrinsische atrioventrikuläre Überleitung des Patienten und stellt fest, ob das AV-Intervall des Patienten normal oder verlängert ist. Die AV-Intervallmessung wird durchgeführt, indem die erfasste und getaktete AV-Verzögerung auf 300 ms verlängert wird, um eine intrinsische Leitung zu ermöglichen. In Abwesenheit eines spontanen linksventrikulären Ereignisses für mehr als 3 aufeinanderfolgende Zyklen wird eine verlängerte AV-Leitung diagnostiziert und das Zeitintervall zwischen den AV-Intervallmessungen verdoppelt sich (z. B. 2 min, 4 min, 8 min … usw., bis ein Maximum von 16 Stunden erreicht ist).
Die P-Wellen- und QRS-Breitenmessungen sind alle 16 Stunden geplant. Dieses Intervall garantiert eine Probenahme zu verschiedenen Tageszeiten. Während der Messung schaltet das Gerät den Aufnahmekanal EGM 1 auf RV-Spule (HVA) / SVC-Spule (HVB) (oder HVA / atriale Anode in Abwesenheit von SVC-Spule). Nach 5 Schlägen werden die Verzögerung zwischen dem atrialen und dem ventrikulären EGMs, die Breite der P-Welle und die Breite des QRS gemessen.
Die erste Messung der P-Welle und der QRS-Breite ist 30 Minuten nach dem Implantat geplant. Nach der Implantation können die P-Welle und die QRS-Breite jederzeit durch Programmierung des Parameters AdaptivCRT gemessen werden.
Wenn der Parameter AdaptivCRT auf “ Adaptive Bi-V und LV“ eingestellt ist, kann er automatisch zwischen dem Modus auto BIV und LV wechseln. Der Patient wird im reinen LV-Modus stimuliert, wenn die folgenden Bedingungen eingehalten werden: 1) Die Herzfrequenz des Patienten muss kleiner oder gleich 100 Schläge pro Minute sein; 2) die Leitungsverzögerung zwischen dem spontanen atrialen EGM und dem spontanen ventrikulären EGM muss kleiner oder gleich 200 ms sein; 3) Die Leitungsverzögerung zwischen dem spontanen atrialen EGM und dem spontanen ventrikulären EGM muss kleiner oder gleich 250 ms sein.
Wenn eines dieser Kriterien nicht gefunden wird, wird der Patient in einem biventrikulären Modus stimuliert.
Details der Funktion des Algorithmus
Die genaue Funktionsweise dieses Algorithmus ist relativ vertraulich.
In einem ersten Schritt bewertet das Gerät die intrinsische Leitung, um festzustellen, ob das AV-Intervall eines Patienten normal oder verlängert ist. Normale AV-Intervalle sind definiert als weniger als 200 ms für atriale Intervalle und weniger als 250 ms für atriale Intervalle.
Wenn eine normale AV-Leitungszeit vorliegt und die Herzfrequenz des Patienten unter 100 bpm liegt, verwendet das Gerät den adaptiven LV-Stimulationsmodus (nur LV pace). Das Timing des LV-Tempos wird automatisch basierend auf der intrinsischen AV-Intervallmessung angepasst, die jede Minute auftritt.
Wenn die AV-Leitungszeit des Patienten 133,3 ms überschreitet, tritt die LV-Stimulation bei etwa 70% des intrinsischen AV-Intervalls auf.
Wenn die AV-Leitungszeit unter 133,3 ms liegt, wird die LV-Stimulation geliefert 40 ms vor dem intrinsischen QRS (berechnete AV-Verzögerung – 40ms).
Wenn intrinsische AV-Intervalle verlängert werden oder wenn die Herzfrequenz des Patienten über 100 Schläge pro Minute liegt oder wenn ein Verlust der LV-Erfassung durch das LV-Erfassungsmanagement (LVCM) bestätigt wird, wird der Adaptive BiV-Modus ausgeführt.
Die AV-Verzögerung wird dann wie folgt berechnet:
- Nach einem erfassten atrialen Ereignis wird die AV-Verzögerung auf etwa 40 ms nach dem Ende der P-Welle (gemessen am Schockkanal), jedoch mindestens 50 ms vor Beginn des intrinsischen QRS.
- Nach einem temporären atrialen Ereignis wird die AV-Verzögerung auf pace 30 ms nach dem Ende der P-Welle (gemessen am Schockkanal), jedoch mindestens 50 ms vor Beginn des intrinsischen QRS während der atrialen Stimulation (Timing zwischen dem atrialen Stimulus und dem bipolaren rechtsventrikulären EGM) eingestellt.
Beim adaptiven BIV-Pacing wird die optimale VV-Verzögerung von der QRS-Breite abgezogen.
Wenn die QRS-Dauer (Timing zwischen der bipolaren RV-EGM und dem Ende der QRS-EGM auf dem Schockkanal) zwischen 50 ms und 150 ms liegt, wird die LV vorerregt. Wenn die QRS-Breite zwischen 150 und 180 ms enthalten ist, wird eine rechtsventrikuläre Vorerregung eingestellt. Wenn die QRS-Breite nicht zwischen 50 und 180 ms liegt, wird eine LV- oder RV-Vorerregung von 10 ms verwendet.
Die AV-Leitungszeiten und die P-Wellenbreite werden auch verwendet, um die VV-Verzögerung zu optimieren. Wenn die AV-Leitungszeit während des spontanen Vorhofrhythmus länger als die P-Wellenbreite ist, wird die VV-Verzögerung auf 0 ms eingestellt.