Colitis ulcerosa Behandlungsalgorithmen basierend auf lokalen Erfahrungen /Revista Médica Clínica Las Condes
EINLEITUNG
Colitis ulcerosa (UC) ist Teil der entzündlichen Darmerkrankung (IBD) und ist durch chronische Entzündungen unbekannter Ätiologie gekennzeichnet, die wahrscheinlich durch das Zusammenspiel von Umwelt- und genetischen Faktoren verursacht werden1. Es befindet sich ausschließlich im Dickdarm und beeinträchtigt kontinuierlich die Schleimhaut des Rektums und variable Erweiterungen des Dickdarms. Es ist eine chronische Krankheit, die sich mit Ausbrüchen (Anfällen) und Remissionsperioden entwickelt. Anfälle sind durch das Auftreten von rektalen Blutungen, erhöhte Häufigkeit und verminderte Konsistenz des Stuhlgangs gekennzeichnet. Es kann auch zu Beeinträchtigungen des Allgemeinzustands, Dringlichkeit und Stuhlinkontinenz, Bauchschmerzen, Gewichtsverlust (in schweren Fällen) und extraintestinalen Manifestationen (unter anderem Gelenk-, Augen-, Haut-, Leber-, Gallen- und Gefäßerkrankungen) kommen. Es wird jedoch derzeit gezeigt, dass dieses Ziel nicht ausreicht, um die Krankenhausaufenthalts- und Kolektomieraten zu senken, wenn es nicht mit einer Schleimhautheilung einhergeht.2,3 Darüber hinaus kommt eine kürzlich veröffentlichte Studie zu dem Schluss, dass die Übereinstimmung zwischen endoskopischer Aktivität und histologischer Aktivität nur 60% erreicht und dass eine histologische Normalisierung mit geringeren Krankheitsausbrüchen verbunden ist.4 In Anbetracht dessen ist es wichtig zu beachten, dass sich das Ziel der UC-Behandlung auf die endoskopische und idealerweise histologische Remission konzentrieren sollte. Dieser Ansatz erfordert ein feines und systematisches Follow-up klinischer, endoskopischer und biologischer Marker von Patienten.
Um das Management von Patienten zu standardisieren, die in einem multidisziplinären Programm für Patienten mit IBD behandelt werden, wurden Behandlungsalgorithmen entwickelt, die die therapeutischen Ziele, die verschiedenen Alternativen und die vorgeschlagenen Fristen berücksichtigen, um die Reaktion auf die verschiedenen Strategien zu bewerten. Jeder von ihnen sollte zusammen mit dem Patienten besprochen werden, wobei die Risiken und Vorteile erläutert und ein Follow-up-Plan vereinbart werden sollten, der die Einhaltung und den frühzeitigen Ansatz der fehlenden Reaktion auf die Behandlung oder deren Komplikationen erleichtert.
Bei der Erstbewertung und auch im Verlauf der Erkrankung sollten Sie die Einbeziehung eines multidisziplinären Teams in Betracht ziehen, zu dem Gastroenterologen, Coloproctólogos, Krankenschwestern, Radiologen, Anatomopatólogos und andere Fachgebiete gehören, darunter Psychologen, Diätassistenten und Ernährungswissenschaftler, Physiotherapeuten, Rheumatologen, Dermatologen, Infektologen und Geburtshelfer. Dies ermöglicht dem Patienten ein umfassendes Management seiner Pathologie.
Bei den unten vorgestellten Algorithmen sollten folgende Punkte beachtet werden:
-
Ausreichende diagnostische Bestätigung. Stellen Sie zum Zeitpunkt der Diagnose das Ausmaß und die Schwere der Erkrankung fest. Dies beinhaltet die Durchführung einer Koloskopie mit Biopsien und den Ausschluss von Differentialdiagnosen wie infektiöser oder ischämischer Kolitis. In unserem Team verwenden wir den Mayo Clinic Index bei der Diagnose und in jeder der nachfolgenden Konsultationen5.
-
Identifizieren Sie schlechte Prognosefaktoren wie: Hypalbuminämie, erhöhtes C-reaktives Protein( CRP), Anämie, endoskopischer Schweregrad (Vorhandensein tiefer Geschwüre), zusätzliche Superinfektion, frühes Präsentationsalter (6), die es ermöglichen, die therapeutischen Strategien anzupassen und die Komplikationen der Krankheit zu reduzieren.
-
Sobald eine Behandlungsstrategie eingeleitet wurde. Berücksichtigen Sie Zeitpläne für die Bewertung der Wirksamkeit und für Anpassungen oder Änderungen der Behandlung, wenn die therapeutischen Ziele nicht erreicht wurden (Abbildung 1). Eine angemessene UC-Überwachung umfasst die Bestimmung der Aktivität der Krankheit durch fäkales Calprotectin (CF), endoskopische Studien, Biopsie und / oder Bilder entsprechend dem Ort und Schweregrad Zustand ursprünglich festgestellt.
 Abbildung 1.
Abbildung 1.Bewertung der Behandlung in Bezug auf die Ziele bei entzündlichen Darmerkrankungen
(*) Die entzündliche Aktivität sollte mit fäkalem Calprotectin, Koloskopie mit Ileoskopie, Biopsien und schließlich Bildgebung (idealerweise MRT) und / oder Kapselendoskopie objektiviert werden.
MRT: Magnetresonanztomographie.
(0,24 MB).BEHANDLUNGSALGORITHMUS ULZERATIVE PROKTITIS (Abbildung 2)
Bei Patienten mit ulzerativer Proktitis wird als erste Wahl die Verwendung von 5-Aminosalicylaten (5-ASS) empfohlen. Wenn der Patient klinisch anspricht (10-14 Tage) und es sich um ein Krankheitsdebüt handelt, wird empfohlen, die Behandlung mit Suppositorien für mindestens 12 Monate aufrechtzuerhalten. Nach 8-wöchiger Behandlung kann die Dosis je nach Ansprechen auf die Nacht um die Hälfte oder 3-mal pro Woche reduziert werden. Wenn der Patient mehr als ein Aufflammen hatte, wird empfohlen, die topische Therapie auf unbestimmte Zeit aufrechtzuerhalten. Das Follow-up sollte klinisch und alle 4 Monate mit CF-Messung erfolgen.
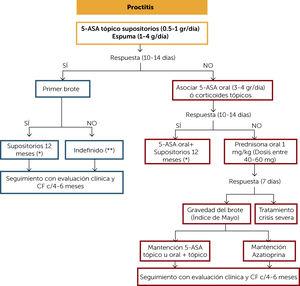 Abbildung 2.
Abbildung 2.Behandlungsalgorithmus für ulzerative Proktitis
(*) Die Anfangsdosis nach 8 Wochen kann je nach klinischem Ansprechen und CF (µg / g) nachts um die Hälfte oder 3 Mal pro Woche reduziert werden. Ziehen Sie ein Absetzen der Therapie in Betracht, wenn nach dem ersten Behandlungsjahr ein klinisches, CF-, Koloskopie- und histologisches Ansprechen vorliegt. Wenn die Therapie abgebrochen wird, wenn eine klinische, CF-, Koloskopie- und histologische Reaktion vorliegt. Wenn Sie versagen, erfordert es eine klinische Überwachung und CF alle 4 Monate für mindestens ein Jahr. Dann mindestens 2 mal im Jahr.
( * * ) Erwägen Sie einen Abbruch der Therapie, wenn klinisch, CF, Koloskopie und histologisch ansprechen. Wenn Sie versagen, erfordert es eine klinische Überwachung und CF alle 4 Monate für mindestens ein Jahr. Dann mindestens 2 mal im Jahr.
5-ASA: 5-amonisalicylate; CF: fäkales Calprotectin.
(0,55 MB).Wenn der Patient nicht auf die Erstbehandlung anspricht, können orale 5-ASS- oder topische Kortikosteroide assoziiert und nach 10-14 Tagen klinisch neu bewertet werden. Wenn ein Ansprechen vorliegt, halten Sie die damit verbundene Therapie mindestens 12 Monate lang aufrecht. Wenn kein Ansprechen auftritt, wird empfohlen, orale Kortikosteroide in Dosen von 1 mg / kg zu initiieren und klinisch zu bewerten Woche. Wenn eine Reaktion vorliegt und der Ausbruch leicht bis mittelschwer war, kann er mit topischer 5-ASS- oder assoziierter Therapie aufrechterhalten und die Kortikosteroide schrittweise entfernt werden. Ein vorgeschlagenes Auszahlungsmuster ist in Tabelle 1 dargestellt. Wenn der Ausbruch mittelschwer oder schwerwiegend war, wird empfohlen, die Behandlung mit Thiopurinen (PT) (Azathioprin oder 6-Mercaptopurin) fortzusetzen. Klinische und klinische Überwachung sollte alle 4 Monate durchgeführt werden. Wenn der Patient nicht auf eine Kortikosteroidinduktion anspricht, sollte er als schwere Krise behandelt werden („Algorithmus zur Behandlung schwerer Krisen“).
Tabelle 1.Schema der Behandlung von CU mit Cortioides
Dosierung von Prednison pro Tag Muster der Abnahme der Dosis 60 mg / Tag 1° Woche 50 mg pro Tag 2° Woche 40 mg pro Tag 3° Woche 35 mg pro Tag 4° Woche 30 mg pro Tag 5° Woche 25 mg pro Tag 6° Woche 20 mg /Tag 7° Woche 17,5 mg pro Tag 8° Woche 15 mg pro Tag 9° Woche 12,5 mg pro tag 10° Woche 10 mg pro tag 11° Woche 7,5 mg pro Tag 12° Woche 5 mg pro Tag 13° Woche 2.5mg pro Tag 14° Woche BEHANDLUNGSALGORITHMUS COLITIS LINKS (Abbildung 3)
Bei Patienten mit Colitis ulcerosa links ist die empfohlene Therapie oral 5-ASS oder in Verbindung mit topischer Therapie, insbesondere bei Patienten mit Symptomen rektal. Wenn nach 1-2 Wochen ein klinisches Ansprechen auftritt, wird empfohlen, die Induktionstherapie und das klinische Follow-up sowie die CF alle 4 Monate aufrechtzuerhalten. Wenn Sie nicht ansprechen, sollte die Therapie mit oralen Kortikosteroiden 1 mg / kg oder Budesonid MMX eingeleitet und das klinische Ansprechen nach 7 Tagen bewertet werden. Das letztere Medikament kann unter nicht schwerwiegenden Bedingungen eine Alternative sein, mit dem Vorteil, dass es weniger Nebenwirkungen hat als Prednison. Wenn ein Ansprechen vorliegt und einem ersten Ausbruch entspricht, ist ein progressiver Entzug von Kortikosteroiden angezeigt (Tabelle 1) und eine Erhaltungstherapie mit oralem 5-ASS oder einer damit verbundenen Therapie. Wenn es nicht einem ersten Ausbruch entspricht, werden zwei Szenarien vorgestellt: für den Fall, dass der vorherige Ausbruch weniger als 12 Monate zurückliegt, sollte eine Erhaltungstherapie mit PT in Betracht gezogen werden. Wenn der vorherige Ausbruch mehr als 12 Monate zurückliegt, könnte 5-ASS als Erhaltungstherapie in Betracht gezogen werden.
 Abbildung 3.
Abbildung 3.Linker Kolitis-Behandlungsalgorithmus
( * ) Klinische und CF-Überwachung alle 4 Monate für mindestens ein Jahr. Dann mindestens 2 mal im Jahr.
(**) Budesonid MMX kann in Betracht gezogen werden, das unter nicht schweren Bedingungen eine Alternative sein kann, mit dem Vorteil, dass es weniger Nebenwirkungen hat als Prednison.
( * * * ) Für den Fall, dass der vorherige Ausbruch weniger als 12 Monate zurückliegt, eine adäquate 5-ASS-Therapie vorliegt und kein Abbruch der Behandlung oder Infektion vorliegt, sollten Sie die Anwendung von TP in Betracht ziehen (oder wenn Vedolizumab verfügbar ist). Wenn der vorherige Ausbruch mehr als 12 Monate zurückliegt, könnte 5-ASS als Erhaltungstherapie in Betracht gezogen werden.
( * * * * ) Sollte alle 3 Monate mit Blutbild- und Lebertests überwacht werden.
(*****) Dass Patienten, die einen Krankenhausaufenthalt und intravenöse Kortikosteroide benötigen, bei ihrer Aufrechterhaltung die Verwendung von PT als Monotherapie, die Verwendung von Anti-TNF oder die Kombination von beiden in Betracht ziehen. Wenn verfügbar vedolizumad. Bewerten Sie Risiko / Nutzen / Kosten und Zugang zur Therapie.
5-ASS: 5-Amonisalicylate; CF: fäkales Calprotectin; TP: Thiopurine.
(0,5 MB).Wenn der Patient nicht auf eine Kortikosteroid-Induktion anspricht, sollte er als schwere Krise behandelt werden („Algorithmus zur Behandlung schwerer Krisen“).
BEHANDLUNGSALGORITHMUS NICHT SCHWERE EXTENSIVE KOLITIS (1) (Abbildung 4)
Die Remissionsinduktionstherapie bei nicht schwerer extensiver Kolitis kann mit oralem 5-ASS in Dosen von 3-4, 5 g / Tag eingeleitet und das klinische Ansprechen nach 7-14 Tagen bewertet werden. Wenn das Ansprechen günstig ist, lassen Sie die Erhaltungstherapie bei der gleichen Dosis und bewerten Sie das klinische Ansprechen nach 3-4 Monaten mit Mayo Clinical Index und CF. Wenn es ein klinisches Ansprechen gab, setzen Sie das Management basierend auf „Algorithmus der Behandlung von nicht schwerer Kolitis 2“ fort Wenn nach 4 Monaten kein günstiges klinisches Ansprechen mit oralem 5-ASS in angemessenen Dosen vorliegt, sollte eine Koloskopie mit Biopsien durchgeführt werden, um den Schweregrad der Entzündungsaktivität zu beurteilen.
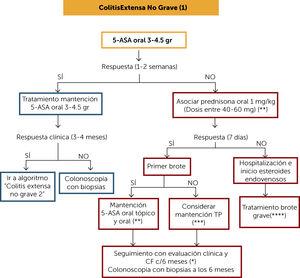 Abbildung 4.
Abbildung 4.Behandlungsalgorithmus nicht schwere ausgedehnte Kolitis (1)
(*) Budesonid MMX kann in Betracht gezogen werden, das unter nicht schweren Bedingungen eine Alternative sein kann, mit dem Vorteil, dass es weniger Nebenwirkungen hat als Prednison.
( * * ) Klinische und CF-Überwachung alle 4 Monate für mindestens ein Jahr. Dann mindestens 2 mal im Jahr.
( * * * ) Für den Fall, dass der vorherige Ausbruch weniger als 12 Monate zurückliegt, eine adäquate 5-ASS-Therapie vorliegt und kein Abbruch der Behandlung oder Infektion vorliegt, sollten Sie die Anwendung von TP in Betracht ziehen (oder wenn Vedolizumab verfügbar ist). Wenn der vorherige Ausbruch mehr als 12 Monate zurückliegt, könnte 5-ASS als Erhaltungstherapie in Betracht gezogen werden.
(****) Patienten, die einen Krankenhausaufenthalt und intravenöse Kortikosteroide benötigen, sollten bei ihrer Aufrechterhaltung die Verwendung von PT als Monotherapie, die Verwendung von Anti-TNF oder die Kombination von beiden in Betracht ziehen. wenn Vedolizumab verfügbar ist. Bewerten Sie Risiko / Nutzen / Kosten und Zugang zur Therapie.
5-ASS: 5-Amonisalicylate; CF: fäkales Calprotectin; TP: Thiopurine.
(0,52 MB).Wenn der Patient nicht auf eine orale 5-ASS-Induktionstherapie anspricht, sollten orale Kortikosteroide (1 mg / kg) zugeordnet und das klinische Ansprechen nach 7 Tagen bewertet werden. Budesonid MMX könnte, wie bereits erwähnt, in leichten Fällen eine Alternative sein, da es weniger Nebenwirkungen hat. Wenn keine Reaktion vorliegt, werden systemische Kortikosteroide vorgeschlagen. Wenn ein Ansprechen vorliegt und einem ersten Ausbruch entspricht, ist ein progressiver Entzug von Kortikosteroiden angezeigt (Tabelle 1) und eine Erhaltungstherapie mit oralem 5-ASS oder einer damit verbundenen Therapie. Wenn es nicht einem ersten Ausbruch entspricht, werden zwei Szenarien vorgestellt: Wenn der vorherige Ausbruch weniger als 12 Monate zurückliegt, sollte eine Erhaltungstherapie mit PT in Betracht gezogen werden. Wenn der vorherige Ausbruch mehr als 12 Monate zurückliegt, könnte 5-ASS als Erhaltungstherapie in Betracht gezogen werden. Alle diese Patienten sollten nach 6 Monaten eine Koloskopie mit Biopsien durchführen lassen, um die Heilung der Schleimhaut zu bewerten.
Wenn er nicht auf eine Induktionstherapie mit Kortikosteroiden anspricht (nach 7 Tagen), wird empfohlen, das Management gemäß dem „Algorithmus zur Behandlung schwerer Krisen“ ins Krankenhaus zu bringen und einzuleiten.
BEHANDLUNGSALGORITHMUS NICHT SCHWERE EXTENSIVE KOLITIS (2) (Abbildung 5)
Da das Hauptziel der UC-Behandlung die Heilung der Schleimhaut ist, ist es wichtig zu berücksichtigen, dass die klinische Bewertung für die optimale Behandlung dieser Patienten möglicherweise unzureichend ist. Aus diesem Grund sollten Patienten, die klinisch auf orales 5-ASS ansprechen, auch alle 4 Monate mit CF behandelt werden. 7,8
Wenn die CF > 200 µg/ g beträgt und der Patient weiterhin einige Symptome aufweist, sollte die Therapie angepasst werden; Wenn der Patient eine 5-ASS-Behandlung erhielt, kann die Dosis auf 45 g / Tag erhöht werden, und es kann eine topische 5-ASS-Behandlung in Betracht gezogen werden. Diese Änderung der Therapie sollte innerhalb von zwei Wochen bewertet werden. Wenn eine Reaktion vorliegt, halten Sie die oben beschriebene Behandlung und Nachsorge aufrecht. Wenn keine Reaktion vorliegt, führen Sie eine Koloskopie durch und erwägen Sie eine Skalierung auf PT und / oder Anti-TNF.
Wenn der Patient PT hatte, sollte die Dosis durch Messung der Metaboliten angepasst und die Zugabe von 5-ASS in der maximalen Dosis in Betracht gezogen werden. Diese Anpassung sollte nach 4 Wochen bewertet werden; Wenn ein Ansprechen vorliegt, Therapie und Nachsorge aufrechterhalten, wenn kein Ansprechen vorliegt, eine Koloskopie durchführen und gemäß den Befunden eine Eskalation auf Anti-TNF in Betracht ziehen.
Wenn der Patient bereits eine Anti-TNF-Therapie erhalten hat und einen Ausbruch hat, sollte eine Koloskopie durchgeführt werden (Ausschluss einer Cytomegalovirus-Superinfektion ) und die Anti-TNF- und Antikörperspiegel gemessen und die Dosen entsprechend angepasst werden Ergebnisse oder schließlich Anti-TNF ändern.
Bei Patienten, die mit 5-ASS eine klinische Remission erreicht haben und deren CF über 200 µg / g liegt, wird empfohlen, andere Faktoren auszuschließen, z. B .: Einhaltung der Behandlung, angemessene Dosen, Verwendung von nichtsteroidalen entzündungshemmenden Arzneimitteln, zusätzliche Infektionen und Wiederholung einer neuen CF in einem Monat. Wenn es anhält, sollten Sie eine Koloskopie durchführen, auch wenn der Patient asymptomatisch ist.
Während die aktuellen Managementrichtlinien in Bezug auf Biomarker-Follow-up und Therapieoptimierung weniger streng sind, basierend auf aktuellen Erkenntnissen und dem neuen Behandlungsansatz ??treat zum Ziel?? (behandlung nach Zielen) Man sollte proaktiv handeln und die Fakten antizipieren, die es ermöglichen würden, das Ziel der Schleimhautheilung zu erreichen und es im Laufe der Zeit aufrechtzuerhalten. Dies würde eine bessere Langzeitprognose der Krankheit bestimmen.9
ALGORITHMUS ZUR BEHANDLUNG SCHWERER KRISEN (Abbildung 6)
Das Management schwerer UC-Krisen sollte beim Krankenhauspatienten erfolgen und vom ersten Moment an von einem multidisziplinären Team bewertet werden, das Gastroenterologen, Koloproktologen, Ernährungswissenschaftler und Krankenschwestern umfasst. Als erster Ansatz sollte das Vorhandensein einer toxischen Megakolon- und Clostridium difficile-Infektion (idealerweise durch PCR im Stuhlgang) ausgeschlossen werden. Eine CMV-Infektion sollte auch bei Patienten in Betracht gezogen werden, die vor dem Anfall Steroide oder Immunmodulatoren (IM) erhalten haben. Diese Studie sollte durch Immunhistochemie oder PCR in endoskopischen Biopsien erfolgen. Das Vorhandensein eines enteropathogenen Keims sollte auch in Betracht gezogen werden, wenn eine epidemiologische Vorgeschichte darauf hindeutet. Ab dem Zeitpunkt der Aufnahme in das Krankenhaus muss bei schwerer Kolitis die vorherige Studie angefordert werden, um möglicherweise eine biologische Therapie einzuleiten, die Folgendes umfasst: schließen Sie chronische Infektionen wie das humane Immundefizienzvirus (HIV), Tuberkulose mit Röntgenaufnahme des Brustkorbs und idealerweise Quantiferon (oder alternativ PPD mit Beurteilung durch einen Infektiologen) und chronische Hepatitis (Gesamtanticore für Hepatitis-B-Virus, HBV-Oberflächenantigen und Hepatitis-C-Virus-Antikörper) aus. Darüber hinaus sollten Patienten, die zuvor nicht exponiert waren, mindestens gegen Influenza, Pneumokokken und Hepatitis A und B geimpft werden. Patienten mit einer schweren UC-Krise haben ein hohes Risiko für thrombotische Ereignisse und sollten daher eine Prophylaxe der tiefen Venenthrombose gemäß dem Protokoll jedes Zentrums erhalten.10 Darüber hinaus sollte ein Teil der Erstbewertung eine Koloskopie mit Biopsien umfassen, um eine CMV-Infektion auszuschließen, wie bereits erwähnt, aber auch um den endoskopischen und histologischen Schweregrad zu beurteilen. Diese Koloskopie kann ohne Vorbereitung und idealerweise unter Narkose oder mit ausreichender Sedierung durchgeführt werden.
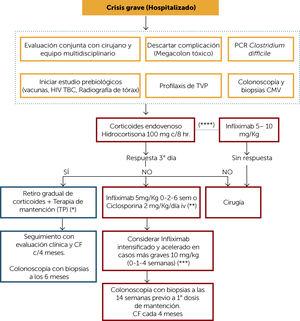 Abbildung 6.
Abbildung 6.Behandlungsalgorithmus schwere Krise der Colitis ulcerosa
(*) Bei einem Patienten, der seine Krankheit debütiert, könnte er schließlich zur 5-LOOP-Wartung gehen, wenn er ein Risiko für PT darstellt.
( * * ) Bei Patienten, die zuvor auf PT angesprochen wurden, ist Ciclosporin in Betracht zu ziehen. Erwägen Sie die Verwendung von Vedolizumab, soweit verfügbar.
( * * * ) Patienten mit Hypalbuminämie, erhöhtem CRP, Anämie. Bewerten Sie das klinische Ansprechen nach jeder Dosis
(****) Bei Patienten inmunorefractario optimierte 5-ASS-Dosierung, die schwere Krise entwickelt, Infliximab-Dosis nach klinischem Zustand
HIV: Human Immunodeficiency Virus; TB: Tubercuolsis; DVT: tiefe Venenthrombose; CMV: Cytomegalovirus; TP: Tiopurínicos; CF: Calprotectin fäkal.
(0,75 MB).Die Behandlung einer schweren Krise beginnt mit intravenösen Kortikosteroiden (Hydrocortison 100 mg c / 8 Stunden. oder solumedrol 20mg c/8hrs). Die Antwort muss spätestens am 3. Tag ausgewertet werden. Wenn ein Ansprechen vorliegt, kann es sich mit dem oralen Weg überschneiden und dann den allmählichen Entzug von Kortikosteroiden einleiten (Abbildung 3) plus Erhaltungstherapie mit PT. Bei neu diagnostizierten Patienten, die keine vorherige Behandlung erhalten haben und mit einer schweren Krise beginnen, kann eine Aufrechterhaltung mit oralem 5-ASS in Betracht gezogen werden, wenn die Steroidreaktion frühzeitig war. Es ist jedoch wichtig zu berücksichtigen, dass die Wahl der letzteren Option eine angemessene klinische und klinische Überwachung erfordert.
Wenn es keine Reaktion auf intravenöse Kortikosteroide gibt, hängen therapeutische Alternativen von den Bedingungen des Patienten und der Einrichtung ab. Chirurgie ist eine gute Alternative bei diesen Patienten, idealerweise von einem erfahrenen Team verwaltet. Die medizinische Alternative kann die Einleitung von Infliximab (IFX) in Induktionsdosen von 5 mg / kg (0-2-6 Wochen) oder intravenös Ciclosporin 2 mg / kg / Tag sein. Die Wahl zwischen diesen Optionen hängt von der Vorgeschichte der vorherigen Anwendung von PT in geeigneten Dosen (in diesem Fall IFX ist die Option), der Erfahrung jedes Zentrums und der Möglichkeit der Messung des Ciclosporinspiegels ab. Eine intensivierte Therapie mit Infliximab-Dosen von 10 mg / kg nach 0-1-4 Wochen kann bei Patienten mit Hypoalbuminämie, erhöhtem CRP oder Anämie in Betracht gezogen werden.11
Bei Patienten mit adäquaten und optimierten Dosen (Metabolitenmessung) von PT und einer schweren Krise wird empfohlen, IFX als erste Therapie einzuleiten (Vermeidung der längeren Anwendung von Kortikosteroiden pro Programm). Die Dosis von IFX sollte wie oben erwähnt an den Zustand jedes Patienten angepasst werden.
FEEDBACK
Die hier vorgestellten Algorithmen repräsentieren die Vision des praktischen Umgangs mit der CU durch das Programmteam der Klinik für entzündliche Darmerkrankungen Las Condes, an dem Gastroenterologen, Coloproctológos und Krankenschwestern beteiligt sind, die die Behandlungskonzepte in Bezug auf die Ziele (Treat to target) verkörpern Überwachung moderner IBD und personalisierter Medizin, die nicht als klinischer Leitfaden oder allgemeines Muster der CU gedacht sind.
Das derzeitige Management von UC impliziert eine angemessene Nachsorge, die die frühzeitige Identifizierung von Nichtansprechen auf Behandlungen ermöglicht, um Therapien bereits vor dem klinischen Ausbruch zu optimieren. Dieses Follow-up beinhaltet notwendigerweise eine multidisziplinäre, koordinierte Arbeits- und Pflegeunterstützung, die die Kommunikation zwischen dem Patienten und dem medizinischen Team erleichtert. Auf diese Weise können Reaktionszeiten und Entscheidungen zur Anpassung von Medikamenten und zur Änderung von Strategien zum richtigen Zeitpunkt verkürzt werden, was die Lebensqualität und Prognose von UC-Patienten verbessert.
Diese Algorithmen werden regelmäßig überprüft und auf der Grundlage neuer wissenschaftlicher Erkenntnisse und des Auftretens neuer therapeutischer Alternativen modifiziert.
Interessenserklärung
Die Autoren erklären, dass kein Interessenkonflikt in dem Sinne besteht, dass keine Zahlung oder Finanzierung durch die Industrie oder die Institution erfolgt.