Intertrochanterische Hüftfrakturen Behandlung & Management
Der Patient mit einer intertrochanterischen Fraktur ist bereit, mit der Operation fortzufahren, nachdem die medizinische oder traumatische Beurteilung abgeschlossen ist und die medizinischen Bedingungen ohne unnötige Verzögerung stabilisiert wurden.
Im September 2014 veröffentlichte die American Academy of Orthopaedic Surgeons eine Clinical Practice Guideline für die Behandlung von Hüftfrakturen bei älteren Patienten (siehe Guidelines). Zu den Empfehlungen gehörten präoperative regionale Analgesie, sofortige (< 24 Stunden nach der Aufnahme) Operation, intensive physikalische Therapie nach der Entladung und eine Osteoporosebewertung.
Vorbereitung der Operation
Nach entsprechender chirurgischer Einwilligung wird der Patient in den OP gebracht. Korrekte Seitenidentifikation und Patientenidentifikation sind abgeschlossen. Nach dem Urteil des Anästhesisten erhält der Patient entweder eine Vollnarkose oder eine Spinalanästhesie. Wenn eine ausreichende Anästhesie verabreicht wurde, wird der Patient auf einen orthopädischen oder Frakturtisch gebracht.
Die unteren Extremitäten werden normalerweise durch Stiefel an den Füßen am Zuggerät befestigt. Der Chirurg muss bestätigen, dass die Stiefel gut sitzen, gepolstert und festgezogen sind, um sicherzustellen, dass der Fuß nicht mit Traktion herausgezogen wird. Die Verwendung des Well-Beinhalters für das nicht gebrochene Bein in einer Position der Hüftflexion, Abduktion und Außenrotation sollte aus Angst vor einem postoperativen Kompartmentsyndrom vermieden werden. Die Scherenposition (beide Beine gerade, mit der gebrochenen Seite in neutraler Verlängerung und der Well-Seite an Hüfte und Knie verlängert und dorsal abgesenkt) ist sicherer.
Verfahrensdetails
Nachdem der Patient auf dem Tisch positioniert wurde, wird eine geschlossene Reduktion der Fraktur durchgeführt. Die Sequenz zur Reduktion beginnt mit der longitudinalen Traktion bei einem gut entspannten Patienten. Die Fraktur ist vollständig ausgedehnt, wenn sich die Oberseite des Trochanter major in der Mitte des Femurkopfes befindet. Das Bein wird dann innen gedreht, um den Hals in der Seitenansicht auf den Schaft auszurichten und eine ordnungsgemäße Anteversion sicherzustellen. Entsprechende Bilder werden mit einer oder zwei fluoroskopischen Bildgebungsmaschinen (C-Bogen) erhalten.
Wenn die Reduktion nicht zufriedenstellend ist, werden Anpassungen vorgenommen, indem die Rotation, Abduktion oder das Ausmaß der Traktion an der betroffenen Extremität geändert werden. Die Operation wird fortgesetzt, wenn eine adäquate, stabile oder nahezu anatomische Reduktion erreicht wird, mit Korrektur von Problemen mit Rotation, Beinlänge, lateraler Angulation und AP-Angulation.
Bestimmte Bruchmuster können nicht geschlossen reduziert werden; in solchen Fällen ist eine offene Reduktion erforderlich.
Eine hochenergetische zweiteilige intertrochanter Fraktur wird normalerweise in einer nicht reduzierten Position weit verschoben oder beeinflusst. Beide Situationen erfordern eine offene Reduktion. Es ist manchmal einfacher, dies ohne Frakturtisch und mit dem Patienten auf einem strahlendurchlässigen Tisch in Rückenlage mit einer Beule unter der Hüfte zu tun. Carr hat über eine perkutane Technik berichtet, um den medialen Kalk vom distalen Schaft zu lösen und den hinteren Durchhang zu reduzieren, der bei diesen Frakturen so häufig auftritt.
Wenn ein Frakturtisch verwendet wird und die Platzierung einer gleitenden Hüftschraube oder einer kurzen intramedullären Hüftschraube geplant ist, werden die laterale Hüfte und der Femur vorbereitet und mit einem speziellen Tuch drapiert. Wenn ein intramedulläres Gerät verwendet wird, wird das gesamte Bein bis zur Mitte der Hälfte vorbereitet und drapiert, um eine distale Verriegelung des Nagels zu ermöglichen. Das Drapieren erfordert, dass das gesamte Bein und der gesamte Körper vom Rippenrand an der betroffenen Stelle steril vorbereitet und drapiert werden.
Kompressions-Hüftschraube (Schiebe-Hüftschraube)
Eine Kompressions-Hüftschraubenvorrichtung besteht aus einer Schraube, einem Stift oder einem Nagel, der in ein vorgefertigtes Gewindebohrloch im Oberschenkelhals und -kopf eingeführt wird, und einer abgewinkelten Seitenplatte, die über das distale Ende der Schraube gelegt und mit Schrauben am proximalen Oberschenkelschaft befestigt wird. Die Seitenplatte sorgt für eine stabilere Befestigung des Geräts (Stift, Gleitnagel oder Schraube) im Femurhals mit dem distalen Femurschaft und ermöglicht ein kontrolliertes Kollabieren (siehe Abbildung unten.)
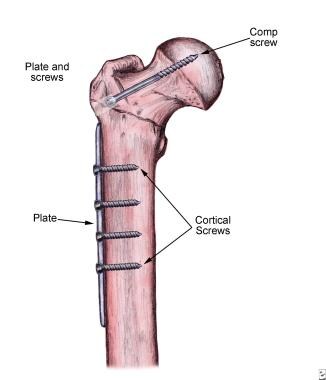 Femur mit Platte und Schrauben.
Femur mit Platte und Schrauben. Der proximale Femur wird durch einen Schnitt freigelegt, der sich vom Trochanter major etwa 8-10 cm distal erstreckt. Der laterale Femur wird freigelegt und ein Führungsdraht wird vom lateralen Femur in den Femurkopf gebohrt, so dass der Führungsdraht sowohl in der lateralen als auch in der AP-Ansicht im Femurhals zentriert ist, wie auf den fluoroskopischen Bildern gezeigt.
Der Winkel zwischen dem Draht und dem Femurschaft muss dem Winkel der vorgeschlagenen Fixationsvorrichtung entsprechen (normalerweise 135 °). Die Spitze des Führungsdrahtes muss sowohl in der AP- als auch in der lateralen Ansicht in der Mitte des Femurkopfes und 1 cm von der subchondralen Linie entfernt liegen. Dies ist der Tip Apex Distance (TAD), wie von Baumgaertner beschrieben. Der TAD muss für einen minimalen Schraubenausschnitt weniger als 2,5 cm betragen.
Bei entsprechender Platzierung des Führungsdrahtes wird das Bohrloch mit den mit der Fixiervorrichtung gelieferten kanülierten Reibahlen über den bereits platzierten Führungsdraht vergrößert. Die Nachlaufschraube wird nach dem Klopfen des gebohrten Kanals in den Femurkopf eingeführt. Das Klopfen ist besonders bei jüngeren Patienten wichtig, da der Knochen im Femurkopf sehr dicht und stark ist.
Die Seitenplatte und der Zylinder werden über die Schraube gelegt und der Führungsdraht wird entfernt. Die Seitenplatte wird dann mit den entsprechenden Schrauben am Femurschaft befestigt. Während der Reparatur werden fluoroskopische Bilder aufgenommen, um die Aufrechterhaltung der reduzierten Bruchposition und die korrekte Positionierung der Fixierungsvorrichtung sicherzustellen.
Das perkutane Einsetzen von Hüftschrauben und -platten kann mit einem Implantat erfolgen, das diesen Ansatz ermöglicht. Eine prospektive, randomisierte, einzelblinde Studie mit Patienten mit A1 und A2 AO / OTA intertrochanter proximaler Femurfrakturen ergab, dass die Behandlung mit der Gotfried perkutanen Kompressionsplatte eine signifikant kürzere Operationszeit, eine signifikant kürzere Inzisionslänge und einen signifikant geringeren Blutverlust ergab als die Behandlung mit der gleitenden Hüftschraube.
In dieser Studie hatten die mit der Gotfried-Platte behandelten Patienten geringere Schmerzen mit Aktivität, verbesserte Lebensqualität und eine bessere prozentuale Chance, unabhängig zu gehen, aber diese Unterschiede waren nicht signifikant. Da in dieser Studie nicht zwischen instabilen und stabilen Intertrochanter-Frakturen unterschieden wurde, sollte die Anwendung dieser Techniken bei instabilen Frakturen mit Vorsicht erfolgen.
Cephalomedulläre Fixierung
Die cephalomedulläre Nageltechnik ist eine Behandlungsalternative für intertrochanter Frakturen. Mehrere feste Nägel mit dünnem Durchmesser (Enders-Nägel), die retrograd vom Knie eingeführt wurden, waren in den 1970er und 1980er Jahren beliebt (siehe Bild unten). Diese Technik führte jedoch zu übermäßiger Außenrotation und Knieschmerzen und wurde aufgegeben.
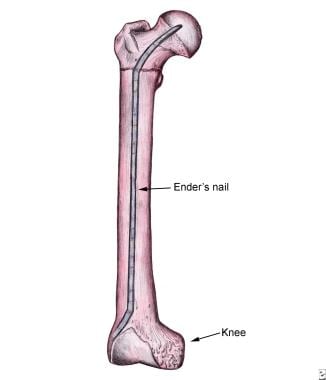 Intertrochanter Bruch mit Enders-Nagel.
Intertrochanter Bruch mit Enders-Nagel. Die Verwendung von antegraden Nägeln, die durch den Trochanter major eingeführt werden, mit einer Kompressions-Hüftschraube, die durch den proximalen Teil des Nagels in den Femurkopf eingeführt wird, wird jetzt verwendet, insbesondere für instabile Frakturmuster. (Siehe das Bild unten.)
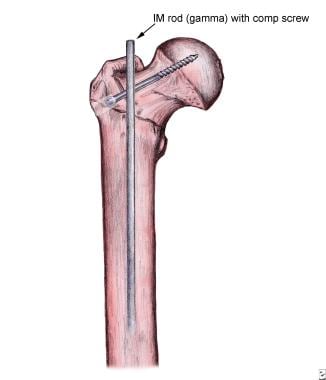 Femur mit Markstab und Schraube.
Femur mit Markstab und Schraube. Die cephalomedulläre Fixierung kann bei der Reduzierung instabiler Frakturen helfen und eine übermäßige Verkürzung des Kollapses verhindern, indem der Nagel als Kalk-Rand-Seitenwandersatz zur Unterstützung des Schenkelhalses fungiert. Diese perkutane Technik hat das Potenzial für weniger Blutverlust, frühere volle Belastung und bessere Reduktionen. Es ist jedoch technisch anspruchsvoll und hatte eine hohe Rate von Femurschaftfrakturen unterhalb der Nagelspitze; Modifikationen des Nageldesigns haben diese Komplikation reduziert.
Nachdem die entsprechende Fixierungsvorrichtung platziert wurde, werden Muskeln, Faszien und Haut geschlossen. Der Patient wird dann in einen Aufwachraum gebracht.
Mediale Verdrängungsosteotomie
Die mediale Verdrängungsosteotomie wurde bei instabilen intertrochanter Frakturen vor der Fixation eingesetzt, ist jedoch in der aktuellen Praxis im Allgemeinen nicht indiziert.
Endoprothetik
Der Ersatz der Hüfte kann entweder durch den Ersatz nur der Femurseite (Hemiarthroplastik) oder durch den Ersatz sowohl des Acetabulums als auch der Femurseite (totale Hüftendoprothetik) erfolgen. Diese beiden chirurgischen Behandlungsmöglichkeiten, obwohl häufig für verlagerte Schenkelhalsfrakturen bei älteren Menschen, waren keine beliebte Therapieform für intertrochanter Frakturen. Die Zurückhaltung, diese Optionen zu verwenden, ist auf den Verlust von Knochen an der Kalk-Region des Femurs und die Schwierigkeit der Aufrechterhaltung der richtigen Abduktor Muskelspannung wegen der Fraktur der Trochanter-Anhänge dieser Muskeln.
Mit verbesserter Technologie ist jedoch die Verwendung von Endoprothetik für den älteren Patienten mit einer instabilen intertrochantalen Fraktur eine echte Möglichkeit. Diese Behandlungsform bietet eine sofortige Stabilität der Hüfte und ermöglicht eine vollständige postoperative Belastung. Entweder muss die Femurprothese ein langstieliger, langhalsiger, Calcar-ersetzender Typ sein oder ein Knochentransplantat der Calcar-Region wird benötigt, um die mediale Unterstützung für die Prothese bereitzustellen. Klinische Befunde deuten darauf hin, dass die Endoprothetik funktionelle Ergebnisse erzielt, die denen von Kompressions-Hüftschrauben oder cephalomedullären Nägeln ähneln, jedoch mit einem größeren Blutverlust, einer längeren Betriebszeit und höheren Kosten verbunden sind.