Av & VV vertragingen
1. Basisbegrippen
- basisbegrippen: av delay and VV delay optimization
- AV delay optimization
- VV delay optimization
- LV pacing alone or biventricular pacing ?
- AdaptivCRT-algoritme
biventriculaire resynchronisatie biedt significant klinisch voordeel, een reverse remodellering met vermindering van het cardiale volume en een afname in morbiditeit en mortaliteit bij patiënten met hartfalen met brede QRS. De belangrijkste beperking van deze therapie is dat alle studies vonden een significant percentage patiënten die niet positief reageren op de resynchronisatietherapie. Er zijn verschillende benaderingen voorgesteld om het percentage non-responders te verminderen. Zodra de patiënt wordt geïmplanteerd, kan een suboptimale aanpassing van het CRT-apparaat bijdragen tot het veranderen van de kwaliteit van de respons. Het principe van de CRT is om de volgorde van activering bij een patiënt met elektrische geleidingsstoornis te veranderen door de activeringsvertragingen tussen een rechter atriale leiding, een rechter ventriculaire leiding en een linker ventriculaire leiding aan te passen. Twee programmeerbare parameters zijn in deze context toegankelijk: 1) de AV delay die de activeringstiming tussen het rechter atrium en het rechter ventrikel bepaalt, met onafhankelijke programmering van een gedetecteerde av delay (na de detectie van een spontane atriale (als cyclus-BV)) en een tempo av delay na een atriale tempo (AP-cyclus BV). Het is mogelijk om een variabele AV vertraging met een lineaire vermindering van de AV-delay parallel aan de toename van de hartslag; 2) De VV vertraging regelt de activering vertraging tussen de rechter hartkamer en linker ventrikel; gelijktijdige activering (VV vertraging op 0), een recht voor een pre-activering (RV à LV, X-ms) of een links pre-activering (LV à RV, X-ms) zijn programmeerbaar; het is niet mogelijk om een variabele VV vertraging met verschillende waarden in rust en tijdens inspanning. Acute hemodynamische studies hebben duidelijk aangetoond dat de optimalisatie van de AV-en / of VV-vertraging een significant voordeel oplevert. De klinische demonstratie van dit voordeel is veel minder overtuigend.
AV DELAY OPTIMIZATION
de atriale contractie draagt bij aan 20-30% van de cardiale output in rust bij patiënten met hartfalen met systolische disfunctie, deze bijdrage neemt toe tijdens inspanning. Patiënten met hartfalen met een elektrische geleidingsstoornis vertonen vaak atrioventriculaire asynchronie met een verkorting van de vultijd, een samenvoeging van de E-en A-golven en diastolische mitralisregurgitatie.
bij gesynchroniseerde patiënten maakt het programmeren van een korte av-vertraging het anticiperen op de e-golf, een dissociatie van E en A-golven en verlenging van de vultijd mogelijk. De AV-vertraging mag niet te kort worden ingesteld, omdat dit zou resulteren in de amputatie van de a-golf door mitralissluiting. Aanpassing van de AV-vertraging wordt aanbevolen na implantatie van een CRT-pacemaker of defibrillator, zelfs als het niveau van klinisch bewijs bescheiden is.
er zijn grote interindividuele variaties in de intra-atriale geleiding en intra-ventriculaire stoornissen die duidelijke verschillen genereren in termen van optimale av-vertraging die theoretisch een op maat gemaakte benadering voor elke patiënt rechtvaardigen. De sensed en paced av vertragingen zijn onafhankelijk programmeerbaar en moeten ook onafhankelijk worden geoptimaliseerd. Een beperking van de optimalisatie van de AV vertraging is dat het meestal wordt uitgevoerd in rust in liggende positie en voor een bepaalde hartslag. Deze omstandigheden verschillen aanzienlijk van die waargenomen in het dagelijks leven. Tijdens de oefening, in tegenstelling tot patiënten met een gezond hart waar de optimale av-vertraging verkort met het verhogen van de hartslag, lijkt het erop dat resynchronized patiënten reactie op stress is niet stereotype. Bij sommige patiënten is de optimale av-vertraging tijdens inspanning langer dan in rust, bij anderen korter. Het systematische gebruik van het automatische av delay algoritme zorgt waarschijnlijk voor een continue opname tijdens het sporten, maar is niet noodzakelijk geassocieerd met een extra hemodynamisch voordeel. Daarom moet de programmering voor elke patiënt worden besproken. Biventriculaire resynchronisatie staat voor omgekeerde remodellering toe met een progressieve vermindering in tijd van de tele-systolische en eind-diastolische druk van het volumezand. Daarom moet de optimalisatie van de AV-vertraging idealiter periodiek worden herhaald.
De optimale av-vertraging zorgt voor een maximale bijdrage van de contractie van het linker atrium aan de ventrikel vulling, verlengt de vullingstijd, verbetert het cardiale output in afwezigheid van diastolische mitralis regurgitatie.
als de AV-vertraging te lang is ingesteld, treedt de atriale contractie te vroeg op in diastole, waardoor de atriale bijdrage aan de ventrikelvulling wordt beperkt. De atriale contractie wordt gesuperponeerd met de initiële diastolische fase. De cardiale echocardiografie vindt een fusie tussen e-golf en een golf en een korte vultijd met een aanhoudende diastolische mitrale regurgitatie.
als de AV-vertraging te kort is ingesteld, treedt de ventrikelcontractie te vroeg op, wat resulteert in een voortijdige mitralissluiting die de huidige vulling onderbreekt en beperkt de atriale bijdrage aan de ventrikelvulling. De echocardiografie vindt een voortijdige e golf, een lange vultijd en split E en een golven met een afgeknotte een golf door de mitralis sluiting. De afname van de einddiastolische druk en de verminderde voorspanning leiden tot een afname van de DP / DT max en het cardiale output.
voordat de AV-vertragingsoptimalisatie wordt gestart, moeten sommige elementen bekend zijn. Bij patiënten met volledig atrioventriculair blok en hooggradig AV-blok of met een zeer lang PR-interval hebben veranderingen in Av-vertraging geen direct effect op de mate van ventriculaire capture en fusie. Bij patiënten met een bewaarde atrioventriculaire geleiding zal het verlengen van de AV-vertraging daarentegen leiden tot een progressieve fusie met spontane activering. Aanpassing van de AV delay moet worden uitgevoerd onder elektrocardiografische controle door de integratie van het idee dat in de groep van patiënten zonder volledige AV-blok, die de meerderheid van de patiënten vertegenwoordigt, tuning van de AV delay zal variëren de vertraging tussen de atriale systole en de ventriculaire systole, maar ook direct interfereren met de ventriculaire activeringsvolgorde en de mate van ventriculaire fusie. Om deze moeilijkheid te overwinnen, wordt de AV-vertraging vaak systematisch kort geprogrammeerd (tussen 90 en 120 ms Na een gewaarmerkte atriale activiteit en tussen 130 en 150 ms Na atriale pacing).
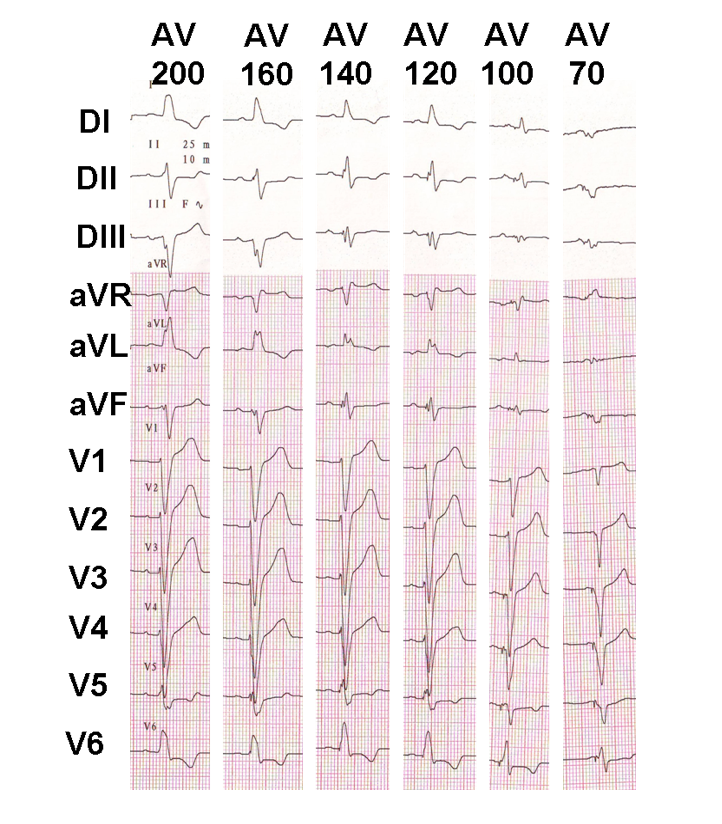
voorbeeld van progressieve aanpassing van de AV-vertraging bij een gesynchroniseerde patiënt met behoud van AV-geleiding; progressieve fusie treedt op met de verlenging van de AV-vertraging.
verschillende technieken zijn voorgesteld om de AV-vertraging te optimaliseren:
- echocardiografie
verschillende echocardiografische methoden zijn voorgesteld om de AV-vertraging te optimaliseren: de Ritter-methode (die niet is gevalideerd in een populatie patiënten met hartfalen), de zoektocht naar een maximale aorta-of mitralisvti, een maximale DP / DT-max en de iteratieve methode. De laatste wordt veel gebruikt in de klinische praktijk, het doel is om de langste vultijd te verkrijgen zonder amputatie van de a-golf op basis van trans-mitrale stroomanalyse. - andere methoden
verschillende schattingen van de contractiliteit of het cardiale output kunnen worden gebruikt: golfpuls, bloeddruk, DP / DT max, elektrocardiografisch uiterlijk … De klinische toepasbaarheid in de dagelijkse praktijk is vaak beperkt. - automatisch optimaliseringsalgoritme ingebed in het apparaat
als herhaalde optimalisaties van AV-vertraging nodig zijn en moeten worden uitgevoerd in verschillende omstandigheden van pre-load, zou de ideale oplossing zijn dat de pacemaker het zelf realiseert. De AdpativCRT-functie is beschikbaar in de nieuwste generatie defibrillatoren van Medtronic; de werkingsprincipes van dit nieuwe algoritme zullen aan het einde van dit hoofdstuk worden besproken.
VV-VERTRAGINGSOPTIMALISATIE
sommige patiënten reageren niet op CRT en blijven na implantatie een significante mechanische ventriculaire dyssynchronie vertonen. Het aanpassen van de VV vertraging resulteert in sequentiële biventriculaire pacing en heeft een directe invloed op de sequentie van ventriculaire activering. Het wijzigen van de VV-vertraging kan worden voorgesteld om de aanhoudende asynchronie bij niet-reagerende patiënten te verminderen. Deze parameter lijkt in theorie interessant bij patiënten met een suboptimale positie van het LV-lood, of een latentie en een verlengde geleidingstijd op de stimulatieplaats. Als de optimalisatie van de VV-vertraging een significant acuut hemodynamisch voordeel mogelijk maakt, blijft de vraag naar de klinische relevantie van deze parameter besproken en niet bevestigd door klinische studies. Wat betreft het instellen van de AV-vertraging, is het waarschijnlijk dat het remodelleringsproces direct de optimalisatie van de VV-vertraging beïnvloedt en dat de optimalisatie van deze parameter in de loop van de tijd en in verschillende pre-load omstandigheden moet worden herhaald.
dezelfde tools kunnen worden gebruikt om AV-en VV-vertraging te optimaliseren. Cardiale echocardiografie wordt vaak gebruikt in de klinische praktijk. De aorta VTI die de cardiale output weergeeft, de DP/DT max die de cardiale contractiliteit weergeeft of de meting van de graad van ventriculaire asynchronie worden meestal gebruikt. Nogmaals, de AdaptivCRT functie stelt ook voor om de VV delay automatisch te optimaliseren. In het licht van de praktische grenzen van de VV-optimalisatie ziet de herhaalde automatische aanpassing van deze parameter door het apparaat zelf er veelbelovend uit. Het is echter nog steeds noodzakelijk om de klinische relevantie ervan aan te tonen.
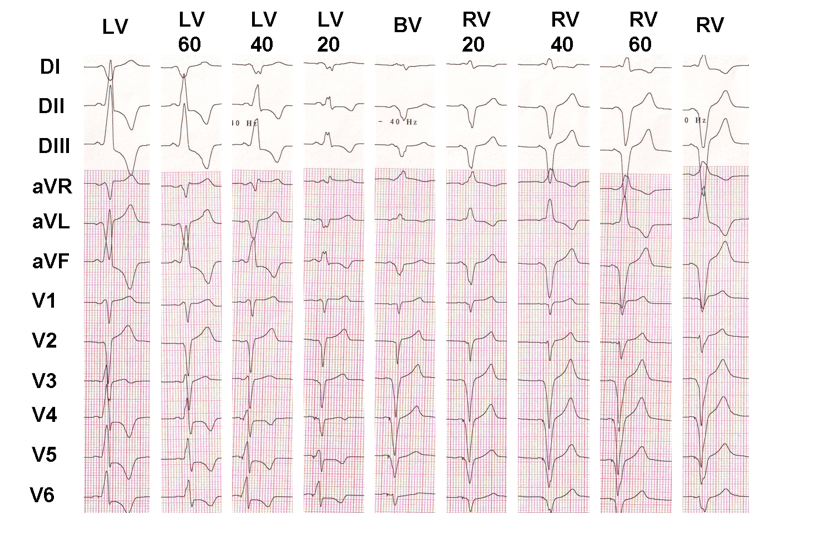
dit voorbeeld toont het effect van VV-vertraging op de ventriculaire elektrische activering; als het gemakkelijk is aan te tonen dat het elektrocardiografische uiterlijk van de ene configuratie tot de andere verschilt, is het veel moeilijker om te bepalen welke configuratie de beste klinische respons zal geven.
LV PACING alleen of BIVENTRICULAIR PACING ?
een van de werkingsprincipes van het adaptivcrt-algoritme bestaat uit de keuze tussen linkerventrikel met fusie en biventriculair pacing.geen enkele studie heeft ooit superioriteit van biventriculair pacing aangetoond bij een pure linkerventrikelstimulatie. In tegenstelling, hebben de scherpe hemodynamische studies consequent significant voordeel met geà soleerde linker ventriculaire pacing gevonden. Evenzo, vonden klinische studies een voordeel min of meer identiek in termen van NYHA-klasse, inspanningscapaciteit en ventriculaire remodellering aan die waargenomen met biventriculaire pacing. Niettemin werden grote studies die de voordelen van resynchronisatie aantonen, allemaal uitgevoerd met biventriculaire stimulatie en niet met linker ventriculaire stimulatie.
In LV-pacingconfiguratie kan de resynchronisatie van de twee ventrikels worden verkregen door de fusie tussen linker ventrikel-paced activatie van de rechter ventrikel intrinsieke activatie. Als het lijkt dat het optimale acute hemodynamische voordeel kan worden verkregen met een bepaalde mate van fusie (beperkte gegevens over een zeer beperkt aantal patiënten), is deze optimale mate van fusie moeilijk te definiëren en te handhaven tijdens inspanning (veranderingen in de hartslag en PR-interval).geïsoleerde linker ventrikel pacing is een aantrekkelijke optie, vooral als het geïmplanteerde apparaat een CRT pacemaker is. Inderdaad, het kan worden uitgevoerd met behulp van een conventionele tweekamer pacemaker zonder implantatie van rechterventrikel lood, waardoor de kosten / effectiviteit verhouding verhoogt en het risico op complicatie vermindert. Echter, bij AV-blok pacemaker afhankelijke patiënten, implanteren alleen een linkerventrikel lood lijkt riskant gezien het hogere percentage van lood dislodgement en hoge pacing drempel. Bij patiënten geïmplanteerd met een CRT defibrillator, is de implantatie van een rechter ventriculaire lood essentieel. Echter, het programmeren van het apparaat in een “LV stimulatie alleen” configuratie vermijdt de consumptie geassocieerd met rechter ventriculaire pacing.
ADAPTIV-CRT algoritme
zoals eerder gezien, zou het ideaal voor herhaalde optimalisaties van de pacing configuratie zijn dat het apparaat zelf dit automatisch uitvoert. Deze optimalisatieprocedure heeft geen extra kosten en is “moeiteloos” voor de arts en de verschillende klinische afdelingen (echocardiografie, elektrofysiologie…). Bovendien zijn de meeste metingen van het apparaat reproduceerbaar. Met dit doel werd het optimalisatiealgoritme AdaptivCRT ontwikkeld. De demonstratie van zijn gunstige klinische impact op gesynchroniseerde patiënten blijft echter onbewezen.
werkingsprincipes
Het adaptivcrt-algoritme is alleen beschikbaar in de DDD-of DDDR-modus en kan worden geprogrammeerd door ofwel: 1) de” Adaptive Bi-V “instelling – het apparaat optimaliseert automatisch de pacing parameters (av en VV vertragingen) – of 2) de” Adaptive Bi-V en LV ” instelling – het apparaat zal kiezen tussen een pure LV pacing configuratie met fusie en een regelmatige biventriculaire pacing met optimalisatie van de AV en VV vertragingen. Dit algoritme kan ook worden uitgeschakeld door 3) “Nonadaptive CRT”te programmeren.
dit algoritme leidt nooit tot het gebruik van extreme waarden van Av-of VV-vertragingen. Voor de AdaptivCRT-functie liggen de mogelijke sensed av-vertragingen tussen 80 ms en 140 ms. Mogelijke tempo av vertragingen variëren tussen 100 ms en 180 ms. het bereik van de timing voor de intraventriculaire VV vertragingen varieert van 0 ms tot 40 ms (links of rechts pre-excitatie).
adaptivcrt operationele functie berust op de regelmatige evaluatie van 1) de atrioventriculaire geleiding tijd, die overeenkomt met de vertraging tussen de EGM geregistreerd door de rechter atrium lood en de EGM geregistreerd door de rechter ventriculaire lood; 2) de breedte van de P-golf, die overeenkomt met de vertraging tussen de atriale EGM geregistreerd op het bipolaire kanaal van de rechter atriale leiding en het einde van de atriale EGM geregistreerd door het schokkanaal; 3) de breedte van het QRS complex dat overeenkomt met de vertraging tussen de EGM gedetecteerd door de rechter ventriculaire bipolaire en het einde van de EGM geregistreerd op het schokkanaal.
het algoritme beoordeelt elke minuut de intrinsieke atrioventriculaire geleiding van de patiënt en bepaalt of het AV-interval van de patiënt normaal of verlengd is. De AV-intervalmeting wordt uitgevoerd door de sensed en paced av-vertraging uit te breiden tot 300 ms om intrinsieke geleiding mogelijk te maken. Bij afwezigheid van een spontaan uitgevoerd ventriculair voorval gedurende meer dan 3 opeenvolgende cycli wordt een verlengde AV-geleiding gediagnosticeerd en verdubbelt het tijdsinterval tussen av-intervalmetingen (bijvoorbeeld 2 min, 4 min, 8 min… enz.tot een maximum van 16 uur is bereikt).
de metingen van de P-golf en de QRS-breedte worden om de 16 uur gepland. Dit interval rechtvaardigt een bemonstering op verschillende tijdstippen van de dag. Tijdens de meting schakelt het apparaat het opnamekanaal EGM 1 om naar RV-spoel( HVA)/SVC-spoel (HVB) (of HvA / atriale anode bij afwezigheid van SVC-spoel). Na 5 slagen wordt de vertraging tussen het atriale en het ventriculaire EGMs, de breedte van de P-golf en de breedte van de QRS gemeten.
de eerste meting van de P-golf en de QRS-breedte wordt 30 minuten na het implantaat gepland. Na implantatie kunnen de P-wave en de QRS breedte op elk moment worden gemeten door de parameter AdaptivCRT te programmeren.
als de adaptivcrt parameter is ingesteld op “Adaptive Bi-V and LV”, kan deze automatisch schakelen tussen de auto BIV en LV modus. De patiënt zal worden gestimuleerd in pure LV-modus, als de volgende voorwaarden worden nageleefd: 1) de hartslag van de patiënt moet minder zijn dan of gelijk aan 100 bpm; 2) de geleidingsvertraging tussen de spontane atriale EGM en de spontane ventriculaire EGM moet minder zijn dan of gelijk aan 200 ms; 3) de geleidingsvertraging tussen de versnelde atriale EGM en de spontane ventriculaire EGM moet minder zijn dan of gelijk aan 250 ms.
als een van deze criteria niet wordt gevonden, wordt de patiënt gestimuleerd in een biventriculaire modus.
Details van de algoritme operationele functie
de exacte werking van dit algoritme is relatief vertrouwelijk.
in een eerste stap beoordeelt het Hulpmiddel de intrinsieke geleiding om te bepalen of het AV-interval van een patiënt normaal of verlengd is. Normale av-intervallen worden gedefinieerd als minder dan 200 ms voor atriale-sensed intervallen en minder dan 250 ms voor atriale-tempo intervallen.
bij een normale av-geleidingstijd en als de hartslag van de patiënt lager is dan 100 bpm, zal het apparaat de Adaptatieve LV-pacingmodus gebruiken (alleen LV-tempo). De timing van het LV-tempo wordt automatisch aangepast op basis van de intrinsieke av-intervalmeting die elke minuut plaatsvindt.
als de AV-geleidingstijd van de patiënt 133,3 ms overschrijdt, vindt de LV-pacing plaats op ongeveer 70% van het intrinsieke av-interval.
als de AV – geleidingstijd minder is dan 133,3 ms, zal de LV-pacing 40 ms voorafgaand aan de intrinsieke QRS worden afgegeven (berekende av-vertraging-40ms).
wanneer de intrinsieke av-intervallen verlengd zijn, of wanneer de hartslag van de patiënt hoger is dan 100 SPM, of als een verlies van LV-opname wordt bevestigd door LV capture management (LVCM), zal de adaptieve BIV-modus werken.
de AV-vertraging wordt dan als volgt berekend:
- na een waargenomen atriale gebeurtenis wordt de AV-vertraging aangepast tot een tempo van 40 ms Na het einde van de P-golf (gemeten op het schokkanaal), maar ten minste 50 ms vóór het begin van de intrinsieke QRS.
- na een versnelde atriale gebeurtenis wordt de AV-vertraging aangepast tot een tempo van 30 ms Na het einde van de P-golf (gemeten op het schokkanaal), maar ten minste 50 ms vóór het begin van de intrinsieke QRS tijdens atriale pacing (timing tussen de atriale stimulus en de bipolaire rechter ventriculaire EGM).
tijdens adaptieve BIV-pacing zal de optimale VV-vertraging worden afgetrokken van de QRS-breedte.
als de QRS-duur (timing tussen de bipolaire RV EGM en het einde van de QRS EGM op het schokkanaal) tussen 50 ms en 150 ms wordt opgenomen, zal de LV pre-opgewonden zijn. Als de QRS-breedte tussen 150 en 180 ms wordt opgenomen, wordt een rechter ventriculaire pre-excitatie ingesteld. Als de QRS-breedte niet tussen 50 en 180 ms wordt meegerekend, wordt een lv-of RV-pre-excitatie van 10 ms gebruikt.
de AV-geleidingstijden en de P-golfbreedte zullen ook worden gebruikt om de VV-vertraging te optimaliseren. Als de AV-geleidingstijd tijdens spontaan atriumritme langer is dan de P-golfbreedte, wordt de VV-vertraging ingesteld op 0 ms.