¿Dónde Se Han Ido Todos los Armazones Vasculares?
INTRODUCCIÓN
La vasculatura arterial infrainguinal representa un subconjunto desafiante para el tratamiento endovascular debido a fuerzas complejas en las arterias que ocurren con el movimiento de las extremidades inferiores. La torsión arterial, la flexión, la extensión y la compresión son ejemplos de estas fuerzas, que pueden llevar a la fractura del stent y a tasas de reestenosis más altas después del tratamiento.1 Si bien la derivación vascular por conducto venoso de los segmentos femoropoplíteos (PF) sigue siendo una opción viable con una permeabilidad de aproximadamente 75% a los 5 años, a menudo se utiliza solo después de que el abordaje endovascular haya fracasado. Si no se dispone de un conducto venoso, se deben utilizar injertos bioprotésicos con una permeabilidad mucho menor a 5 años (menos del 50%).2
Múltiples estudios han demostrado una permeabilidad superior con stents sobre la angioplastia transluminal percutánea (ATR) sola en el tratamiento de segmentos de PF.1,3,4 Este beneficio se ve algo mitigado por la mayor complejidad del tratamiento cuando estos stents fallan. La introducción de la tecnología del stent liberador de fármacos (SFA) ha mejorado aún más la permeabilidad del stent primario; sin embargo, su uso se ha visto moderado por las advertencias recientes de la Administración de Alimentos y Medicamentos (FDA) que asocian los dispositivos con una mayor mortalidad.5 Estas preocupaciones se plantearon después de la publicación de un metanálisis de ensayos controlados aleatorizados de dispositivos recubiertos con paclitaxel que mostraron un aumento de la mortalidad a partir de los 2 años. Si bien múltiples estudios posteriores, incluido un gran análisis de >16,000 pacientes de Medicare, no confirmaron este asociado, el uso de los dispositivos se ha ralentizado temporalmente.6-9
Esto deja un gran papel potencial para las nuevas tecnologías, como los armazones vasculares bioabsorbibles (BVS), que pueden proporcionar una permeabilidad temprana mejorada al tiempo que mitigan problemas posteriores, como la reestenosis en el stent. En esta revisión, discutiremos los diversos tratamientos disponibles para la enfermedad arterial periférica infrainguinal y evaluaremos el futuro de los stents/armazones vasculares tanto en los vasos femoropoplíteos como debajo de la rodilla.
STENT PARA ENFERMEDAD FEMOROPOPLÍTEA
Stent metálico desnudo
Si bien la práctica vascular endovascular actual favorece el intento de evitar la colocación de stent como tratamiento de primera línea debido a los problemas descritos anteriormente, siguen existiendo indicaciones importantes para la colocación de stent, como la estenosis residual después de la ATR y la disección limitante del flujo.1 Los «Criterios de Uso Apropiado» combinados de ACC/AHA/SCAI/SIR/SVM indican que, en pacientes con terapia médica óptima, el stent endovascular de la enfermedad estenótica de la PF es apropiado para la claudicación y la isquemia crítica de las extremidades (Figuras 1a-c).10
Figura 1a. Criterios de Uso Apropiados para la Claudicación Intermitente A Pesar de la Terapia Médica Dirigida por las Directrices.
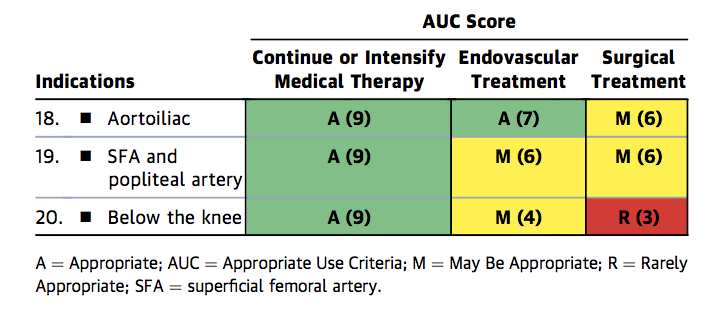
Figura 1a

la Figura 1b. Appropriate Use Criteria for Critical Limb Ischemia
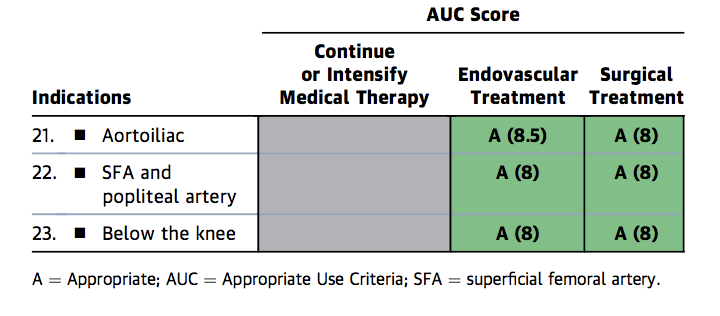
Figure 1b

Figure 1c. Appropriate Use Criteria Device Selection for FP disease
Figure 1c

PF = Femoropoplíteo, A = Apropiado, AUC = Criterio de Uso Apropiado, M = Puede Ser Apropiado, R = Raramente Apropiado, SFA = Arteria Femoral Superficial.
PF = Femoropoplíteo, A = Apropiado, AUC = Criterio de Uso Apropiado, M = Puede Ser Apropiado, R = Raramente Apropiado, SFA = Arteria Femoral Superficial.
La Society for Cardiovascular Angiography y las Guías clasifican los stents metálicos desnudos como AII y los SLF como recomendación de IA para la enfermedad de la PF.11 Las guías de la society of vascular surgery sobre isquemia crítica de las extremidades (CLI) 12,13 recomiendan no utilizar stents por debajo de la rodilla (BTK).
El primer estudio importante en el que se comparó el stent vascular con la ATR fue realizado por Schillinger et al en 20063.En el análisis «tal como se trató», la permeabilidad primaria a 12 meses fue notablemente mayor con los stent metálicos desnudos (63% vs. 37% p=0,001). Esto fue seguido por el ensayo de control aleatorio RESILIENTE que comparó el stent metálico desnudo con el Lifestent ® a la PTA. El nuevo estudio mostró una mejoría en la permeabilidad primaria a los 3 años (75.5% vs 41.1% p< 0.001).4
El registro SUPERB posterior evaluó el stent de nitinol tejido Súper, demostrando una permeabilidad primaria del 86,3% y cero fracturas de stent.14 Los datos de seguimiento a largo plazo mostraron una supervivencia libre de revascularización de la lesión diana a 36 meses del 82%.1 Tras el lanzamiento del stent Supera, varias empresas introdujeron stents metálicos sin nitinol que también tenían una baja tasa de fractura del stent y una buena permeabilidad primaria. Por ejemplo, el stent autoexpandible Complete® (Medtronic, Minneapolis, MN) mostró una permeabilidad primaria a 1 año de casi el 75% y cero fracturas de stent en los segmentos femoropoplíteos (nota: se excluyeron las lesiones poplíteas distales).15
Stents liberadores de fármacos
La tecnología liberadora de fármacos fue un avance importante en el tratamiento endovascular de la enfermedad arterial periférica. El stent liberador de paclitaxel Zilver® (Cook Medical, Bloomington, IN) se estudió cabeza a cabeza versus el stent de PTA óptimo y el stent de metal desnudo según fuera necesario. El ensayo mostró que el Zilver ® DES tenía una permeabilidad primaria superior a 5 años (66,4% vs. 43,4% p <0,001). Este estudio fue seguido por el ensayo IMPERIAL que examinó el Eluvia™ DES (Boston Scientific, Marlborough, MA) en comparación con Zilver®.16 Eluvia™ cumplió los criterios de no inferioridad preespecificados a 1 año con un 88,5% versus 79,5%, p para no inferioridad < 0,01. Eluvia™ también tuvo una incidencia numéricamente menor de eventos adversos mayores 4,9% versus 9,0%, p = 0,098.17
NUEVOS DISPOSITIVOS
Se está desarrollando una amplia gama de dispositivos y algunos se están probando en las primeras fases para satisfacer las necesidades restantes en el campo. A continuación describimos algunos ejemplos de importación de tecnologías nuevas o en evolución.
Los armazones vasculares bioabsorbibles
Inicialmente se introdujeron en las arterias coronarias los armazones vasculares bioabsorbibles solubles. La excitación inicial en torno a estos dispositivos se atenuó con la publicación de los ensayos aleatorizados ABSORB, que compararon el ABSORB BVS (Abbott Vascular, Chicago, IL) con el SFA coronario estándar (Figura 2a).18-20
la Figura 2a. ABSORBER Stent Bioabsorbible (Cortesía de Abbott Vascular)

Figura 2a

Un meta-análisis de ABSORBER con 3,389 pacientes mostraron un dispositivo relacionado con la trombosis de 2.3% para BVS frente al 0% para que DES a los 3 años [HR 3.79 IC del 95% 1.72-8.36, p = 0,002).21
A pesar de las preocupaciones relacionadas con los AVB de primera generación en las coronarias, los AVB en la periferia parecen estar ganando impulso con la reciente presentación de los resultados a 5 años del estudio piloto ABSORB BTK de un solo brazo. El estudio se presentó en la reunión Vascular InterVentional Advance (VIVA) 201922 e informó de los resultados de 55 extremidades tratadas con AVB que demostraron una tasa del 90% de cicatrización completa de heridas. Hubo una tasa de amputación del 0% y una permeabilidad primaria del vaso a 5 años cercana al 75%. Se espera que dos ensayos próximos se sumen aún más al campo: el ensayo aleatorizado LIFE-BTK, que evaluará el Esprit BVS (Abbott Vascular) versus el PTA solo, y el estudio Credence BTK-1, que es un estudio piloto de un solo brazo del dispositivo Credence BTK (Meril, Gujarat, India).
Sistema de Tachuelas Vasculares
El sistema endovascular Tachuelas (InTack Vascular, Wayne, PA) son pequeños implantes de nitinol de 6 mm de longitud que se utilizan para volver a aplicar colgajos de disección evitando la propagación y la pérdida de luz (Figura 2b).
Figura 2b. Sistema endovascular por puntos (Tack Vascular de cortesía)
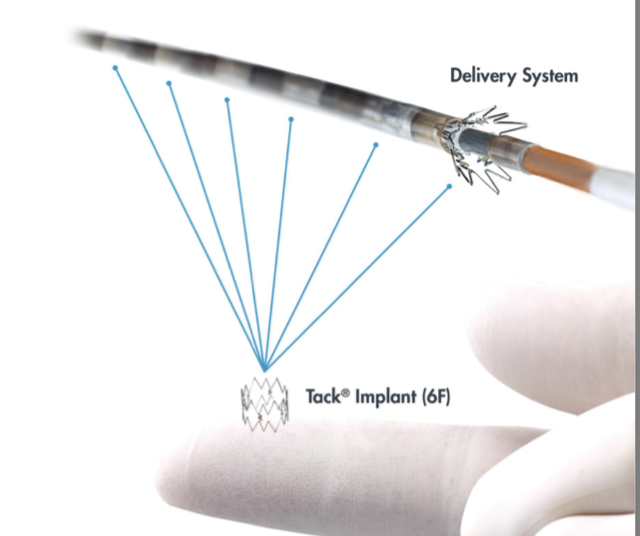
Figura 2b

Estos dispositivos se evaluaron en el estudio TOBA II de un solo brazo publicado recientemente, que evaluó a 213 pacientes que recibieron tratamientos con tachuelas después de la PTA. El estudio mostró una tasa de permeabilidad primaria de 79,3% a 1 año, con una resolución completa de la disección vascular del 92,1% de las lesiones.23 El ensayo multicéntrico de un solo brazo TOBA III examinó las tachuelas en lesiones largas emparejadas con el tratamiento definitivo con balones recubiertos con medicamentos, se informó recientemente en la Conferencia Transcatéter de Terapéutica Cardiovascular (TCT) en 2019. El estudio mostró una permeabilidad primaria del 95% a los 12 meses. Además, el estudio TOBA II BTK, que examinó el dispositivo en los vasos tibiales, se presentó en Vascular InterVentional Advances (VIVA) 2019. La presentación reportó una tasa de cicatrización de heridas a 6 meses del 73,8% y una permeabilidad de la lesión diana del 87,3%.
Stent de flujo arremolinado 3D Biomímicos
El stent de flujo arremolinado 3D (Veryan Medical) es un stent helicoidal que funciona basándose en la hipótesis de que el bajo esfuerzo cortante de pared creado por los stents rectos estándar puede aumentar el riesgo de reestenosis vascular. Los modelos animales que evaluaron el stent de flujo arremolinado mostraron una reducción significativa del grosor neointimal (p <0,001). El estudio MIMICS 2 que examina el dispositivo está a punto de completarse y debe presentarse en un futuro próximo. Los resultados preliminares (con un 10% de pacientes que aún necesitaban seguimiento final) mostraron una ausencia de revascularización de la lesión diana de 2 años del 84%.24
ChampioNIR ®
El stent ChampioNIR® (Medinol Vascular, Tel Aviv, Israel, Figura 2c) es un stent híbrido autoexpandible compuesto por un marco radial de nitinol con una malla de fibra polimérica longitudinal que permite una flexibilidad «infinita» y una mayor resistencia a la fatiga. El dispositivo se está inscribiendo actualmente en su primer estudio en humanos con seguimiento esperado de 3 años.
2c. ChampioNIR® (Cortesía Medinol Vascular)

Figura 2c

CONCLUSIÓN
Stents vasculares. y andamios tienen un papel esencial en el algoritmo de tratamiento endovascular de la enfermedad arterial periférica. Los dispositivos novedosos en tecnologías duraderas y bioabsorbibles han demostrado ser prometedores y muchos se están estudiando activamente en ensayos clínicos. Si bien las tecnologías bioabsorbibles en las coronarias han tenido peores resultados clínicos, la iteración de dispositivos y los ensayos en la vasculatura periférica permitirán la oportunidad de un crecimiento tecnológico continuo.
- Garcia LA, Rosenfield KR, Metzger CD, et al. Excelentes resultados finales a 3 años utilizando stent supera biomimético de nitinol entrelazado. Catéter Cardiovasc Interv 2017; 89: 1259-67.
- AbuRahma AF. ¿Cuándo se prefieren los tratamientos endovasculares y de derivación abierta para la enfermedad oclusiva femoropoplítea? Ann Vasc Dis 2018; 11:25-40.
- Schillinger M, Sabeti S, Loewe C, et al. Angioplastia con balón versus implantación de stents de nitinol en la arteria femoral superficial. N Engl J Med 2006; 354: 1879-88.
- Laird JR, Katzen BT, Scheinert D, et al. Implante de stent de nitinol vs. angioplastia con balón para lesiones en las arterias femorales superficiales y poplíteas proximales de pacientes con claudicación: seguimiento a tres años del ensayo aleatorizado RESILIENTE. J Endovasc Ther 2012; 19: 1-9.
- Katsanos K, Spiliopoulos S, Kitrou P, Krokidis M, Karnabatidis D. Riesgo de muerte tras la aplicación de balones recubiertos de paclitaxel y stents en la arteria femoropoplítea de la pierna: una revisión sistemática y metanálisis de ensayos controlados aleatorios. J Am Heart Assoc 2018; 7: e011245.
- Schneider PA, Laird JR, Doros G, et al. Mortalidad no correlacionada con la exposición al paclitaxel: un metanálisis independiente a nivel de paciente de un balón recubierto con fármaco. J Am Coll Cardiol 2019; 73: 2550-63.
- Ouriel K, Adelman MA, Rosenfield K, et al. Seguridad de la angioplastia con balón recubierto de paclitaxel para la enfermedad arterial periférica femoropoplítea. JACC Cardiovasc Interv 2019; 12:2515-24.
- Gray WA, Jaff MR, Parikh SA, et al. Evaluación de la mortalidad de balones recubiertos con paclitaxel: metanálisis a nivel de paciente del programa clínico de ILLUMENATE a los 3 años. Circulación 2019; 140: 1145-55.
- Secemsky EA, Kundi H, Weinberg I, et al. Asociación de supervivencia con revascularización de la arteria femoropoplítea con dispositivos recubiertos con fármacos. JAMA Cardiol 2019; 4: 332-40.
- Bailey SR, Beckman JA, Dao TD, et al. Criterios de uso apropiado de ACC/AHA/SCAI/SIR/SVM 2018 para la intervención arterial periférica. J Am Coll Cardiol 2019; 73: 214-37.
- Feldman DN, Armstrong EJ, Aronow HD, et al. Directrices de consenso del SCAI para la selección de dispositivos en intervenciones arteriales femoral-poplíteas. Catéter Cardiovasc Interv 2018; 92: 124-40.Lawrence PF, Gloviczki P. Global vascular guidelines for patients with chronic limb-threatening ischemia. J Vasc Surg 2019; 69: 1S-2S.
- Conte MS, Bradbury AW, Kolh P, et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. Eur J Vasc Endovasc Surg 2019; 58: S1–109.
- García L, Jaff MR, Metzger C, et al. Resultado del stent de nitinol entretejido con alambre en las arterias femorales superficiales y poplíteas proximales: resultados a doce meses del ensayo SUPERB. Circ Cardiovasc Interv 2015;8: e000937.
- Laird JR, Jain A, Zeller T, et al. Implante de stent de nitinol en la arteria femoral superficial y la arteria poplítea proximal: resultados de doce meses del ensayo multicéntrico completo SE. J Endovasc Ther 2014; 21:202-12.
- Dake MD, Ansel GM, Lottes AE. Análisis de mortalidad en ECA con PTX de Zilver: no hay diferencia en la tasa de mortalidad a largo plazo para el stent liberador de fármacos PTX de Zilver en comparación con la ATP/SM. CVIR Endovasc 2019; 2: 25.
- Gray WA, Keirse K, Soga Y, et al. Un stent recubierto de polímero liberador de paclitaxel (Eluvia) frente a un stent recubierto de paclitaxel sin polímero (Zilver PTX) para intervención femoropoplítea endovascular (IMPERIAL): un ensayo aleatorizado de no inferioridad. Lancet 2018; 392: 1541-51.
- Stone GW, Ellis SG, Gori T, et al. Resultados ciegos y evaluación de angina de armazones coronarios bioabsorbibles: resultados a 30 días y 1 año del ensayo aleatorizado ABSORB IV. Lancet 2018; 392: 1530-40.
- Ali Ali, Serruys PW, Kimura T, et al. resultados a 2 años con el armazón bioabsorbible Absorb para el tratamiento de la enfermedad arterial coronaria: revisión sistemática y metanálisis de siete ensayos aleatorizados con un subestudio de datos de pacientes individuales. Lancet 2017; 390: 760-72.
- Stone GW, Ellis S, Simonton C, et al. Resultados del armazón vascular bioabsorbible Absorb en arterias coronarias muy pequeñas y no muy pequeñas: el ensayo aleatorizado ABSORB III. J Am Coll Cardiol 2016;67: 35.
- Ali Ali, Gao R, Kimura T, et al. Resultados a tres años con el andamio absorbible bioabsorbible: metanálisis de datos de pacientes individuales de los ensayos aleatorizados ABSORB. Circulación 2018; 137: 474-79.
- Se presentan los resultados a cinco años del ensayo ABSORB BTK (sitio web de Endovascular Today). 2019. Disponible en: https://evtoday.com/news/five-year-results-from-absorb-btk-trial-presented . Consultado el 25/02/20.
- Gray WA, Cardenas JA, Brodmann M, et al. Tratamiento de la disección posterior a la angioplastia en las arterias femoropoplíteas mediante el Sistema Endovascular Tack: resultados a 12 meses del estudio TOBA II. JACC Cardiovasc Interv 2019; 12: 2375-84.
- Swirling Flow®: la alternativa ideal de la naturaleza a la elución de medicamentos (sitio web endovascular Today). 2019. Available at: https://evtoday.com/articles/2019-sept/swirling-flow-natures-ideal-alternative-to-drug-elution. Accessed 02/25/20.
Clinical Topics: Invasive Cardiovascular Angiography and Intervention, Stable Ischemic Heart Disease, Vascular Medicine, Atherosclerotic Disease (CAD/PAD), Interventions and Vascular Medicine, Chronic Angina
Keywords: Enfermedades Vasculares, Aneurisma, Enfermedad Arterial Periférica, Claudicación Intermitente, Stents Liberadores de Fármacos, Constricción Patológica, Paclitaxel, Arteria Femoral, Administración de Alimentos y Medicamentos de los Estados Unidos, Vasos Coronarios, Medicare, Incidencia, Proyectos Piloto, Reestenosis Coronaria, Estudios de Seguimiento
<